Aceste informații sunt destinate specialiștilor din domeniul sănătății publice și al produselor farmaceutice. Pacienții nu ar trebui să utilizeze aceste informații ca sfaturi sau sfaturi medicale.
GK Zherlov, A.P. Koshel, D.V. Zykov, A.V. Karpovich, TG Zherlova, N.S. Ruda
O metodă de tratament chirurgical stadiul akalazia II-III, care constă în demuskulyarizatsii totală îngustat esofag, vagotomie proximal selective și care formează supapa de țesut invaginata din propria esofag abdominal și cardia gastric. Prin această metodă 39 pacienți operați cu vârsta cuprinsă între 23 la 62 de ani, cu (33) stadiile III akalazia II (6) și. Nu au existat complicații postoperatorii datorate metodei de operare. Perioada de ședere a pacientului pe pătuț după operație a fost în medie de 6,5 ± 1,2 zile. Aceste observații, în perioada de la 1,5 luni la 5 ani dupa operatie indica faptul ca rezultatele satisfăcătoare ale operațiunii nu sunt numai anatomic, dar, de asemenea, în aspectul funcțional, care este confirmat prin studii de imagistica, precum și studiul calității vieții pacienților cu scală de nivel GIQLI.
Akalazia (cardiace akalazia; prefix negativ și + chalasis - relaxare; kardia - stomac intrare, greacă.) - boala esofagiana caracterizata prin tulburarea reflexului dezvăluire Orificiul cardiac la deglutiție, tulburări de motilitate și progresivă a esofagului tubular ton scădere. Uneori, simboluri akalazia folosesc termenul de „cardiospasm“, care este inexactă, deoarece în această boală spasm adevărat sfincterul esofagian inferior nu se produce. Boala a fost descrisă pentru prima dată de Th. Willis în 1674
Akalazia este de 3-20% din toate bolile esofagului și se găsește în toate grupele de vârstă, dar cel mai frecvent bărbați și femei cu vârste cuprinse între 20 și 50 de ani, în timp ce tratamentul chirurgical este de numai 10-15% dintre pacienți [2-4 susceptibili , 6, 7].
De obicei, primele simptome sunt semne tranzitorii de disfagie și durere în spatele sternului sau în epigastru după actul de înghițire. Apoi, disfagia devine permanentă la pacienți. Simptomele disfagiei cresc sau scad în funcție de starea emoțională. În următoarea etapă a simptomelor bolii de disfagie și durere sunt reduse, dar în același timp, există o nouă suferință - regurgitare poartă primul caracter reflex, care apare la înălțimea de dificultate la înghițire și mai târziu cauzate de către pacient.
Cu esofagul în cursul bolii, există, de asemenea, anumite schimbări. Prezența unei obstrucții în zona cardiei duce la expansiunea și alungirea acesteia. Și dacă în stadiile inițiale ale bolii capacitatea esofagului este de 150-200 ml, apoi crește la 2-3 litri. În plus, se notează deformarea prelungită și foarte specifică (în formă de arbore, în formă de S, sacculară) a esofagului [1].
Iar dacă la pacienții cu stadiul akalazia IV cauză de tratament chirurgical radical cu rezecția subtotală a esofagului și simultană plasticitatea ei, de obicei, fără îndoială [2, 4] în ceea ce privește pacienții co etapa a II-III de boală să încerce să recurgă la o mai puțin severe și traumatice. Cea mai frecventă modificare a operațiunii propuse de B. Heller (1913), care a fost primul produs vneslizistuyu ezofagokardiomiotomiyu. Esența operației este aceea a accesului abdominale mobiliza porțiunea îngustată a esofagului și pune-l în cavitatea abdominală. După aceea, stratul muscular în segmentul îngustat al esofagului incizat longitudinal pe față și peretele din spate la nivelul mucoasei. operațiune Geller implică Dehiscența disecat musculare esofagian, prolaps mucoaselor și să extindă lumenul ingustate ale esofagului. Pentru eficiență este necesară o intersecție completă a tuturor fibrelor musculare circulare. Eficiența operației este destul de ridicată - rezultate bune și bune se obțin în 79-91% din observații. Letalitatea, conform datelor consolidate, este de 0,7-1,5%. O mulțime de recurente (36-50%) și nici un efect (9-14%), o varietate de complicații în perioada pe termen lung imediată și după operație Heller asociată cu disecție incomplet al mușchiului cardia la riscul de deteriorare a mucoasei esofagului. Recidiva se produce din cauza cicatricei între marginile traversată mușchii cu restabilirea tonusului lor [5].
Astfel, până în prezent, problema tratamentului pacienților cu achalasie de stadiu cardia II-III rămâne urgentă și necesită studii suplimentare.
Material și metode
Am observat 39 de pacienti cu stadiul akalazia II-III (a se vedea. Tabelul), inclusiv 16 (41,0%) bărbați și 23 (59,0%) femei cu vârsta cuprinsă între 23 și 62 ani (vârsta medie 34 , 1 ± 6,2 ani).
Tabel. Distribuția pacienților operați pentru achalasie cardiacă, în funcție de sex și stadiul achalaziei
Distribuția, în funcție de stadiul bolii, a fost efectuată pe baza clasificării B.V. Petrovsky (1962):
Etapa I - obstrucționarea periodică pe termen scurt a alimentelor prin sfincterul inferior din cauza tulburărilor în procesul de relaxare a acestuia și schimbări în peristaltismul esofagului;
Stadiul II - întârzierea alimentelor este mai prelungită datorită unui spasm stabil, ceea ce duce la o expansiune moderată a esofagului peste locul de constricție;
Stadiul III - îngustarea cicatricială a diviziunii cardiace cu expansiune stabilă a suprafețelor care se învecinează;
Etapa IV - stenoză marcată a cardiei cu dilatarea diviziunilor superioare, dezvoltarea esofagitei necrotice ulcerative, pereezofagită și mediastinită fibroasă.
Durata bolii a fost de la 3 la 25 de ani (o medie de 12,4 ± 3,6 ani).
Principalele simptome ale bolii au fost disfagia, observată la 36 (92,3%) pacienți, regurgitare la 32 (82,1%) și durere toracică la înghițire la 21 (53,8%) pacienți.
Diagnosticul akalazia efectuat folosind tehnici clinice și instrumentale (radiografie, fibroezofagogastroskopiya, endoscopice și ultrasunete transabdominală, manometry esofagian și intragastrice pH-metrie) [4], calitatea vieții a fost evaluată prin studierea indicelui GI - GIQLI.
Toți pacienții au fost supuși unei intervenții chirurgicale conform metodei inițiale.
Rezultate și discuții
Înainte de operație, toți pacienții au făcut o examinare completă, după care au clarificat stadiul achalasiei și au determinat indicațiile pentru tratamentul chirurgical și au ales metoda de implementare.
La examinarea endoscopică la pacienții cu achalasie cardiacă din stadiul II, mucoasa esofagiană în partea superioară și mijlocie nu a fost modificată. Tonul peretelui a fost păstrat până la secțiunea îngustată, unde a existat o extindere suprastenotică moderată. Cardia era închisă strâns și nu se deschise când sufla aerul. Tubul aparatului, indiferent de diametru, a trecut liber în stomac, ocolind secțiunea îngustată, a cărei mucoasă a fost, de asemenea, intactă.
La etapa Achalasia III, sa descoperit o dilatare semnificativă a esofagului, în care mucusul și resturile alimentare au fost ținute pe stomacul gol. Mucoasa esofagului a avut zone de atrofie, în cea de-a treia treaptă a fost contact edematic, hiperemic, uneori sângeros. Cardia a fost închisă, insuficiența nu sa deschis, în timp ce tubul aparatului cu un diametru de 11 mm a trecut fără efort în stomac.
Ecografia endoscopică a evidențiat o îngroșare a stratului muscular circular al esofagului în cea de-a treia treaptă inferioară (Figura 1).
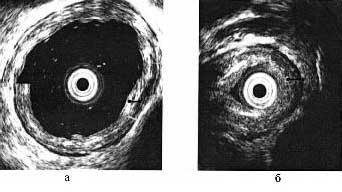
Fig. 1. Ecograful esofagului. Notă. a este grosimea normală a stratului muscular; b - stratul muscular este îngroșat la 3,5 mm în îngustarea esofagului.
Grosimea stratului muscular a corelat cu stadiul achalaziei și a atins 3-4 mm în a doua etapă și 5-6 mm în a treia etapă. În cazul achalasiei de stadiul III, în majoritatea cazurilor sa observat hiperecheogenitatea difuză a stratului muscular la locul constricției, ca semn al dezvoltării țesutului conjunctiv și a modificărilor cicatriciale în stratul muscular.
Cu manometria esofagiană, toți pacienții au avut o creștere a presiunii respiratorii medii în regiunea inferioară a sfincterului esofagian cu mai mult de 40 mm Hg. scăderea amplitudinii undelor peristaltice în corpul esofagului sau în partea distală a acestuia sub 35 mm Hg; relaxarea sfincterului esofagian inferior în timpul înghițitului a fost mai mică de 60%.
Conform datelor de măsurare a pH-ului intragastric pe termen scurt, la 31 (79,5%) din 39 de pacienți, s-a observat hiperaciditate față de secreția bazală. Pe fondul stimulării, proporția pacienților cu hiperaciditate a atins 92,3% (36 de pacienți).
Când fluoroscopia înregistrat cardia restricție rezistente la 3-4 cm. Constricția proximală definit de o extensie cilindrică a lungul esofagului, se realizează la etapa II de 3-5 cm, la pasul III 5-6.5 cm cu ton redus de perete (Fig. 2 ).
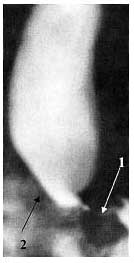
Fig. 2. Raza X a esofagului în gâtul fazei cardia III. Notă. 1 - locul îngustării esofagului; 2 - extinderea suprastenotică
Valurile peristaltice sunt încetinite cu o creștere a cardiei înguste și slăbirea ulterioară. Evacuarea primară din esofag a avut loc în 5,8 ± 1,3 minute, (4,5 până la 7,5 minute) în porțiuni mici și rare.
După stabilirea indicațiilor privind intervenția chirurgicală și pregătirea preoperatorie, pacienții au fost operați.
Indicațiile pentru tratamentul chirurgical conform metodei propuse pentru etapa Achalasia II sunt:
- eficiență scăzută sau ineficiența tratamentului conservator (recidivă în mai puțin de 6 luni), în care tratamentul conservator includ efectuarea cardiodiosis pneumatic 4-6 sesiuni cu intervale de 4-5 zile si 3-5 min expunere, urmat de atribuire sau Nitrosorbid corinfar (1 comprimat înainte de mese) și sedative;
- refuzul pacientului de a efectua cardiodilarea;
- severitatea simptomelor clinice (disfagie, durere, regurgitare);
- protecția activității peristaltice în peretele esofag este mai mare decât îngustarea în funcție de datele studiului cu raze X și manometria esofagiană.
În cazul achalaziei din stadiul III, operația este indicată atunci când:
- ineficiența sau eficiența scăzută a tratamentului conservator (recidiva bolii în mai puțin de 3 luni);
- refuzul pacientului de a efectua cardiodilarea;
- semne de modificări cicatrice în stratul muscular al esofagului la locul de îngustare, în conformitate cu datele ecografiei endoscopice;
- Conservarea activității peristaltice în peretele esofagului este mai mare decât îngustarea, conform datelor studiului cu raze X și manometriei esofagiene.
Metoda dezvoltată include operațiunile totaliza demuskulyarizatsiyu îngustat esofag cu vagotomie selectiv proximal (SPV) și care formează zona cardioesophageal supapă invaginata și se efectuează după cum urmează. Sub anestezie endotraheal verhnesredinnuyu efectua o laparotomie. După revizuirea produselor SPV, mobilizarea abdominale, vnutrihiatusnogo esofag. În zona de tranziție cardioesophageal petrece un esofag demuskulyarizatsiyu totale si cardia al stomacului în toată zona îngustată prin păstrarea nervilor vagi. Pentru a opera această miotomnye secțiuni transversale circulare: una de 10 mm proximal de situsul de restricție și celălalt la 10 mm distal fibrele seroasa tranziție cardioesophageal și musculare pentru a diseca stratul submucos. Vorbind despre reducerile de direcție miotomnyh trebuie remarcat faptul că, în contrast cu secțiunea distanțată, care este în mod tradițional repetă contur tranziție cardioesophageal, fiind situat la 10 mm sub secțiunea proximal circulară este situată sub un unghi de 60-70 ° în planul coronal (Fig. 3a) .
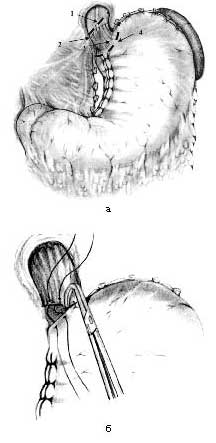
Fig. 3. Schema de funcționare. Notă. și - secțiunile de direcție miotomnyh: 1 - miotomny incizie circulară pe esofag, 2 - marginea superioară a constricție 3 - cardioesophageal tranziție 4 - serozomiotomny incizie la nivelul stomacului; b - formarea valvei invaginata atunci când înnodarea suturi
Cu o astfel de direcție de tăieturi în timpul cartografiere tisulară unghi ascuțit format de reticulare bloc de ramură (aproape anatomic), care este o altă componentă care constituie mecanismul antireflux. Fără a deschide lumenul esofagului produc îndepărtarea completă a capacului mușchiului circular, și membranele seroase Adventicea ale esofagului și stomacului; după care marginea inferioară a stratului muscular al esofagului si mucoasei stomacului sero musculare aplicate cusături nodale-bandă adezivă, fiind în același timp, care produc alternativ de vânzare legată de imersie submucoasa ale mucoasei-lumen teaca în stomac, formând astfel valva areflux invaginata (Fig. 3b).
Formarea unei supape de invaginație are influență și restabilirea unghiului anatomic al Hypos este necesară pentru a preveni apariția complicațiilor asociate cu transferul conținutului gastric al acidului în esofag.
Toți 39 de pacienți au avut un curs favorabil în perioada postoperatorie timpurie. Durata medie de ședere în spital după operație a fost de 6,5 ± 1,2 zile.
In perioada postoperatorie precoce în 1 (2,6%) pacient a venit pareza corzilor vocale, ca răspuns la intubarea traheala, care a fost andocat în primele 3 zile dupa operatie folosind medicamente nootropici, vitaminele din grupa B. Celelalte complicatii asociate cu tehnica operațiunii , nu am fost observate. nutriție enterală la toți pacienții a fost început în a 3-a zi după operație, au fost observate semne de disfagie ca răspuns la primirea unui aliment lichid sau solid.
Toți pacienții au fost examinați la momentul respectiv de la 1,5 luni la 5 ani după operație.
Recidiva bolii nu este înregistrată. Toți pacienții cu vârstă activă au revenit la munca lor anterioară, de la 12 la 16 zile. Durata dizabilității a fost în medie de 14,2 ± 1,3 zile.
Fibroezofagogastroskopiya pe a 6-a zi după operație: esofag a fost liber acceptabil, la invaginata hiatala are o supapă care va închide în mod liber acceptabil, mucoase fără defecte. În stomac o cantitate mică de lichid. Când vizualizate cardia caracteristică înălțime retrograd vizibil circular invaginata ori și respectiv 11-15 mm hiperemia moderat, edem, defecte ale mucoasei nu a fost determinată.
Aceste inspecții în 3 ani și 5 ani dupa o interventie chirurgicala: mucoasa esofagului peste tot nu este schimbat, departamentul cardiac se va închide când examinarea sa retrograd vizibil caracteristică ori invaginative circulară de până la 15 mm, sub forma unui con, care acoperă tub de strans al unui endoscop - un roz pal, strălucitor , fără defecte vizibile. reflux gastroesofagian nu este înregistrat în nici un follow-up (Fig. 4).
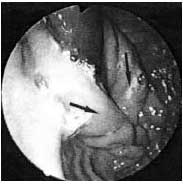
Fig. 4. Supapă Areflux (indicată de săgeți). Notă. Endofotografia (inspecție retrogradă)
X-ray pe termen lung (de la 1 an la 5 ani): primirea masei de contrast în stomac prin porțiunea tranzitorie cardio-esofagiană. Nu există o expansiune esofagiană. Cardia se deschide până la 15-17 mm, închizând complet în toate examinările. Bubura de gaz din stomac este exprimată bine la toți pacienții. La examinarea pacienților aflați în poziția Trendelenburg, nu sa observat turnarea masei de contrast în esofag (fig.5).
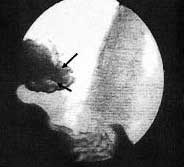
Fig. 5. Radiografie după 5 ani după operație în poziția Trendelenburg pe abdomen. Notă. Este absent refluxul gastroesofagian. Săgețile indică conturul supapei
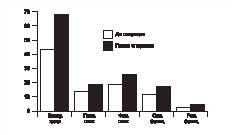
Fig. 6. Dinamica calității vieții după tratamentul chirurgical pentru achalasia stadiului cardia II-III
Astfel, o metodă dezvoltată de tratament chirurgical stadiul akalazia II-III, care constă în demuskulyarizatsii totală porțiune îngustată a esofagului fără deschiderea lumenului, se elimină posibilitatea de una dintre cele mai severă complicație - scurgere anastomotic; invaginata supapă în formă menține consistența organică și funcțională, prevenirea recidivei și furnizarea de înaltă calitate a vieții pacienților în perioada postoperatorie târzie.
Articole similare
Trimiteți-le prietenilor: