Procesele patologice severe care apar datorită prezenței ulcerației interne profunde în pereții departamentului digestiv sunt factorul principal în dezvoltarea formării sau perforării cap la cap în cavitatea stomacului. Deci, există o condiție gravă - fluxul de mase gastrice prin gaura creată în spațiul peritoneal. În cele din urmă, după apariția perforării clinice, se dezvoltă o altă complicație, numită peritonită. În absența unei terapii adecvate, boala se termină cu un rezultat fatal.
În practica medicală, se observă că bolile ulceroase peptice, care se termină în perforare, sunt mai predispuse la bărbați. Acest lucru se explică prin particularitățile sistemului endocrin: producția de hormon feminin de sex masculin este de câteva ori mai mică decât cea a persoanelor de sex mai echitabilă, și a arătat că estrogenii pentru a oferi un efect de descurajare asupra glandelor gastrice abundente de sucuri digestive.
Cauze și factori de formare a ulcerelor perforate
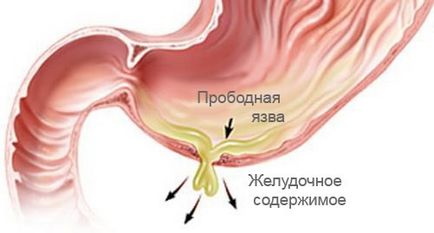
- procese inflamatorii care apar în imediata apropiere a ulcerului;
- introducerea de alimente în cavitatea stomacului, apăsând pe zona afectată;
- activitate sporită a secreției glandelor, producând acid clorhidric;
- abuzul de produse nocive, saturat cu condimente picante;
- acceptarea băuturilor alcoolice, contrar normelor din tabelul dietetic;
- activitate fizică excesivă și forță fizică grea.
Conform studiilor clinice ale mecanismului de ulcere de nucleație în stomac, principala cauză a formării leziunilor la nivelul mucoasei cavitate a corpului ies patogeni, numite bacterii cum ar fi Heliobacter. Ele sunt prezente în aproape fiecare persoană sănătoasă, dar în valori acceptabile. Când starea microflorei în spațiul stomacului nu corespunde normei, bacteriile Helicobacter încep să se înmulțească intens, provocând daune corpului principal al digestiei. Condițiile patogene conduc la apariția focarelor erozive în stomac.
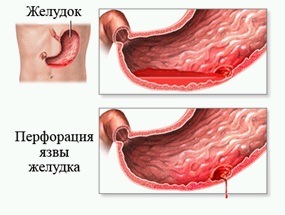
Efectul distructiv al bacteriilor Helicobacter este unul din principalele motive pentru dezvoltarea leziunilor ulcerative, însă nu este singurul care nu este singurul. Sub amenințarea apariției patologiei cu complicații negative sub formă de perforare a peretelui gastric, persoanele cu tulburări în tractul gastrointestinal, cauzate de factori provocatori precum:
- insuficiență în activitatea mecanismului imunitar - scăderea funcțiilor de protecție;
- lipsa cronică de somn, epuizarea psihică și fizică;
- stați într-o stare nervoasă constantă, stres frecvent;
- tratamentul lung cu diferite medicamente, în special din grupul de medicamente nesteroidiene;
- efectele nocive ale alcoolului și țigaretelor, deoarece este alcoolul și gudronul de tutun - principalii stimuli ai stomacului, care sporesc producția de acid clorhidric;
- de alimente nesănătoase, alimente de slabă calitate, stau într-o stare de foame lungă, porțiuni mari de alimente pe stomacul gol;
- diverse probleme din tractul gastrointestinal de origine inflamatorie, de exemplu, prezența oricărui tip de gastrită;
- apariția unei gene patologice asociate cu ereditatea.
Imaginea clinică cu un ulcer perforat
În formarea unui defect end-to-end în sacul gastric, masele alimentare acide scurg și migrează în cavitatea peritoneului. Din momentul apariției perforației până la declanșarea sindromului de șoc peritoneal, 3 faze progresive majore trec printr-o complicație severă.- Peritonita aseptica. Aceasta este etapa inițială a perforării organului, care în total durează de la 3 la 6 ore. Această fază se numește și peritonită chimică. Conținuturile acide care depășesc limitele corpului au un efect agresiv asupra spațiului peritoneal, iritând-o cu compoziția sa chimică corozivă. Pacientul are un atac dureros în stomac. Adesea este însoțită de durere dureroasă în buric și în partea dreaptă a diafragmei. Durerea puternică și neîncetată, după o perioadă de timp, sa răspândit în întreaga zonă a cavității abdominale. Persoana palidă și transpirații, scade presiunea sângelui, respirația devine mai frecventă, apare flatulența. Mușchii anteriori care formează peretele abdominal sunt în tonus puternic.
- Peritonita bacteriană. Leziunea aseptică trece în etapa următoare, care are loc la 6-8 ore după perforarea peretelui gastric. Această fază se caracterizează prin dezvoltarea unui mediu bacterian în interiorul peritoneului. Atacurile senzațiilor dureroase nu mai sunt atât de intense și prelungite, curgând cu perioade de calm. Apoi apar următoarele simptome: creșterea temperaturii (38-40 grade), frecvența cardiacă devine frecventă, tensiunea arterială scade sub valorile anterioare, formarea de gaz din intestin devine intensă. Musculatura netedă a intestinului își pierde capacitatea de a contracta. Pe secțiunile laterale laterale ale limbii există o acoperire gri. Ca rezultat al intoxicației, senzația de uscăciune este simțită. În această perioadă, pacientul pare să se simtă mai bine, dar dacă măsurile terapeutice nu sunt luate în curând, boala va ajunge la ultima și cea mai periculoasă formă.
- Faza terminală de perforare a stomacului. Aceasta este cea mai periculoasă condiție care apare după peritonita bacteriană. Modificările pato-funcționale sunt însoțite de o intoxicare critică a organismului, care apare la 12 ore de la începutul dezvoltării primei faze. În această etapă, în ciuda scăderii semnificative a temperaturii la valori normale, starea de sănătate a pacientului se deteriorează: există o lipsă totală de energie și letargie reflexele neconditionate, tensiunea arterială foarte redusă, frecvența pulsului corespunde la 120 de bătăi sau mai mult pe minut, pacientul suferă episoade vărsături severe, stomac strans creșterea dimensiunii, dificultatea urinării. Patologia tranziției în faza terminală se termină cel mai adesea într-un rezultat letal.
Diagnosticarea ulcerului gastric perforat
Când perforând cavitatea gastrică, în zona în care se află organul (în mijlocul diafragmei) există întotdeauna dureri puternice ale pumnalului, care se răspândesc ulterior în peritoneu. Deoarece simptome similare pot apărea la anumite boli ale organelor interne, un specialist va efectua un studiu care exclude sau confirmă prezența unor astfel de boli cum ar fi:
- inflamația apendicelui (apendicita);
- colecistită acută;
- perforarea neoplasmelor;
- colelitiază;
- pancreatită acută;
- stratificarea aortei abdominale;
- boala cardiacă ischemică și atac de cord;
- pneumonie cu lobul inferior și alte leziuni pulmonare.
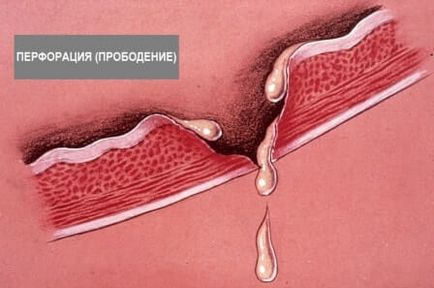
- Diagnosticul cu raze X. permițând determinarea prezenței gazului liber în spațiul peritoneului (rezultat pozitiv - fapt perforat);
- electrogastrography. care oferă date obiective privind motilitatea organelor și viteza de golire a gastricilor, precum și despre starea funcțională a duodenului;
- gastroscopie. care se efectuează în cazul în care există semne evidente de perforare, iar diagnosticarea cu raze X nu le confirmă; această examinare implică introducerea de aer în stomac prin tubul sondei, ceea ce facilitează în mare măsură detectarea unui defect în organ;
- laparoscopie. care este folosit în situații extreme, dacă radiografia nu a determinat cu precizie diagnosticul; principiul său se bazează pe introducerea printr-o mică puncție a unui tub subțire cu o microcameră în cavitatea peritoneului, datorită căruia se vede spațiul intern și se determină gradul de acumulare patologică a fluidului din acesta.
- studiul sângelui pe leucocite vă permite să judecați dezvoltarea unui proces patologic grav în organism, la un nivel de sânge supraevaluat al celulelor albe din sânge.
Tratamentul ulcerului gastric perforat
Dacă se constată un simptom clinic care a survenit ca urmare a unei complicații a ulcerului peptic, măsurile terapeutice sunt reduse la un singur principiu - efectuarea imediată a unei operații chirurgicale pe stomac. Există două modalități de intervenție chirurgicală - radicală și paliativă. În metoda paliativă, perforația peretelui gastric este suturată, metoda radicală implică îndepărtarea unui anumit fragment al stomacului afectat de un defect patologic. Alegerea acestei sau acelei metode de intervenție chirurgicală este influențată de gradul, numărul și mărimea leziunilor, criteriul de vârstă și prezența patologiilor asociate și, de asemenea, ia în considerare nivelul profesional al chirurgului însuși.
Cusătură perforată
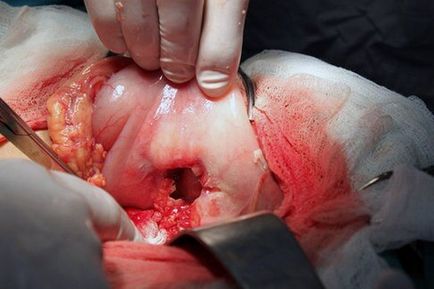
Operația ulcerului perforat
În funcționare, organul digestiv principal rămâne în stare holistică, scopul principal al acestei metode este de a salva viața umană prin aplicarea suturilor transversale la locul perforației cu excizie preliminară a marginilor dense ale ulcerului. Această metodă, deși nu este complicată din punct de vedere tehnic, dar și cu un număr minim de decese, dar probabilitatea ca, după un timp după operație, să apară o recidivă repetată a perforării este destul de mare. Prin urmare, suturarea este prescrisă cel mai adesea pentru persoanele cu peritonită în formă neglijată, inclusiv pentru pacienții tineri cu ulcere de stres. Procesul chirurgical se desfășoară sub anestezie generală, în condiții deosebit de severe, este permisă intervenția chirurgicală sub anestezie locală. Regimul terapeutic postoperator al pacientului se bazează pe administrarea de medicamente antimicrobiene și antiulcerale.
Metoda de rezecție
La momentul intervenției chirurgicale, o parte semnificativă a stomacului este îndepărtată, astfel încât pacienții care au suferit o astfel de intervenție chirurgicală sunt puși la evidența medicală pentru dizabilități. Prin recurgerea rezecție, în cazul unui proces prelungit de ulcer, perforație și peritonită provocat de dezvoltare. O conditie speciala pentru rezectie este peritonita in faza aseptica, adica gradul initial de manifestare. În plus, principalele indicații privind metoda de introducere sunt extinse rezecție progresive leziuni ulcerative ale peretelui stomacului și ulcere cronice calus, perforație recidivante, modificări patologice ale celulelor țesutului gastric si suspectat de dezvoltare a cancerului.
În absența intervenției chirurgicale sau a tratamentului tardiv al pacientului pentru ajutor, când peritonita a trecut în faza terminală, medicamentul în astfel de cazuri este neputincios.
Reguli ale dietei postoperatorii
După operația pe organul principal al sistemului digestiv, este important să urmăriți cu strictețe tabelul dietetic prescris de medicul tratator. Pentru a elimina riscul crescut de complicații severe la nivelul stomacului și perforarea recidive, se recomandă să nu se renunțe la capriciile personale cutele dieta, și perfect urmeze regulile unui regim alimentar prescris de un medic, care este:
- hrana trebuie să fie frecventă (de 5-6 ori) cu porții mici;
- alimentele trebuie să fie șlefuite înainte de utilizare;
- mâncărurile dietetice ar trebui utilizate în formă fiartă sau cu abur;
- este necesară reducerea aportului de sare și a produselor care conțin carbohidrați rapizi;
- după 24 de ore dupa operatie pacientul este permis să bea apă curative non-carbogazoase, câine slab trandafir infuzie jeleu de lichid sau ceai cu o cantitate mică de zahăr;
- în 48-72 de ore, pacientul poate intra încet în prima și a doua fel de feluri de mâncare: supe de legume piure pe apă sau un bulion ușor de pui; ovăzul fiert și zdrobit din hrișcă, cereale de orez; aer suflet de morcov-cake, cartofi zdrobiti (cartofi lichizi), oua fierte (fierte).
- aproximativ 10 zile într-o dietă dieta include legume rădăcinoase bine legate și legume bine tocate - morcovi și burak, dovleac și dovlecei;
- cu aceeași perioadă începe să se introducă usor carne, cum ar fi pui burgeri și chiftele cu abur note delicate de carne și pește macră sub formă de vapori sau fierte;
- la cea de-a doua săptămână a meniului ar trebui să fie completat cu lapte natural, lapte praf curatat și iaurt;
- din 21 de zile puteți mânca produse de panificație uscate - biscuiți, covrigi, pâine veșnică;
- nu mai devreme de 60 de zile li se permite să utilizeze o cantitate mică de smântână, împreună cu orice fel de mâncare principală, precum și luând kefirul ca băutură independentă;
- strict interzise dăunătoare pe tot parcursul vieții de alimente mănâncă, irita tractul digestiv: alimente grase, carne afumată, marinate, condimente iuti, băuturi carbogazoase și alcoolice, o varietate de conservare, pentru digestie de legume grele (ridichi, varză, spanac, etc.).
Articole similare
-
Tratamentul conservator al sângerării gastrointestinale în ulcerul gastric
-
Anticholinergice selective în tratamentul ulcerelor gastrice - portalul dvs. medical
Trimiteți-le prietenilor: