Ambulatoriu pentru răni. Tratamentul chirurgical al rănilor
O rană este o deteriorare mecanică a pielii sau a membranei mucoase care le captează întreaga grosime. Există răni simple sau superficiale care penetrează fascia, și complexe sau profunde, atunci când fascia și țesuturile subiacente sunt deteriorate. Semnele principale ale unei rani sunt durerea, sângerarea și căscatul.
Clasificarea rănilor este următoarea.
• Din cauza apariției, sunt izolate plăgi chirurgicale (operaționale), accidentale și de luptă.
• Prin mecanismul de acțiune al obiectului rănirii - focul tăiat, tăiat, tăiat, sfâșiat, zdrobit, distrus, mușcat.
• Răni de țesuturi moi, răni cu leziuni ale oaselor (fracturi deschise), articulații, vase de sânge, nervi sunt izolați de țesuturile deteriorate.
• În ceea ce privește cavitățile corporale - penetrante și nepătrunzătoare, cu sau fără deteriorarea organelor interne.
• În funcție de contaminare, rănile aseptice, rănile bacteriene contaminate și infectate sunt izolate.
Atunci când se colectează anamneza, este important să se clarifice vârsta, profesia, mecanismul de vătămare, planurile de carieră și reabilitare. În istorie, ar trebui să acordați atenție problemelor medicale, bolilor concomitente - diabetului, bolilor vaselor de sânge, țesutului conjunctiv etc. În forma corectă este necesar să aflăm existența unor obiceiuri proaste.
Cursul clinic al procesului de rană depinde de natura plăgii și de particularitățile managementului acesteia.
Vindecarea plăgii trece mai multe faze. Potrivit I.V. Davydovsky, fazele purificării primare, inflamației și regenerării. VV Klyuchevskii combină primele două faze într-una singură, ceea ce denotă o ca faza de exudare la care formarea de hemostază arborelui limfocitara fiind o barieră de protecție între țesuturile moarte și vii și liza lor. A doua etapă - regenerarea - începe cu dezvoltarea granulațiilor. În această perioadă, țesutul de cicatrice (fibroplasie) se coagulează, care strânge marginile plăcii (contracția) și facilitează închiderea acesteia. Epitelizarea are loc după granularea stratului de creștere al epiteliului. După operația și tratamentul chirurgical principal al plăgii, vindecarea are loc mult mai repede - prin tensiunea primară. El a preveni marginile diastazei rănii, prezența elementelor de țesut mort, infecție, corpuri străine, hematom și alte vindecare în aceste cazuri, trece prin inflamarea cu formarea țesutului de granulație -. Considerându secundară.
Tratamentul total trebuie efectuat în primele 6 ore după leziune pentru a preveni contaminarea bacteriană a plăgii.
Scopul tratamentului este de a închide rana cât mai curând posibil pentru a preveni infecțiile, fibroza și deformările secundare.
Principii de tratament a rănilor.
• toate victimele cu răni deschise efectuează profilaxia de urgență împotriva tetanosului;
• cu sedative sau narcotice;
• În cazul întreruperii sângerării, este necesară evitarea încălcării principalei alimentări cu sânge;
• să efectueze un tratament chirurgical primar timpuriu și complet cu rana;
• Aplicați un bandaj;
• Efectuați imobilizarea, care ajută la prevenirea durerii și a șocului, recurența precoce a sângerării.
Tratamentul chirurgical primar al plăgii. Există răni PCR timpurii, întârziate și tardive.
PCO precoce și întârziat se efectuează în primele 24-48 de ore în absența semnelor de inflamație la nivelul plăgii, cu întârziere - până la 3-4 zile dacă există inflamație la nivelul plăgii. În cazul în care pacientul este în stare de șoc și nu necesită oprirea hemoragiei externe sau interne, PECVD nu se efectuează înainte de scoaterea pacientului din această condiție. Cu extinse membrelor leziuni PECVD efectuate simultan cu îndepărtarea pacientului de șoc. În condiții favorabile, efectua PECVD devreme, în cazul în care nu este traumatizant pentru cele mai dificile rănile. Când rana este infectată, se efectuează un PCO târziu.
O condiție indispensabilă a PXO este anestezia eficientă și curățarea și spălarea completă a plăgii. Timp de 15-30 de minute înainte de operație, se administrează difenhidramina 100 mg sau un alt sedativ.
Anestezia locală prin infiltrare nu asigură o relaxare suficientă a mușchilor și ajunge la latitudinea câmpului de operare. Sub anestezie locală, soluție de novocaină de 0,25-0,5%, rănile pacienților care nu au nevoie de tratament suplimentar în spital sunt tratate.
Anestezia conductivă asigură o anestezie suficientă pentru operațiile pe claviculă, membrele superioare, articulația genunchiului, tibia și piciorul.
• În timpul unei operații pe articulația articulației, se efectuează o blocadă din axilă.
• Atunci când operațiunea în treimea inferioară a antebrațului și mâinii efectuate de blocadă ramuri lungi ale plexului brahial la cot.
• Pentru intervențiile pe mâini și degete se efectuează o blocadă la nivelul articulației încheieturii mâinii.
• Leziunea la nivelul plăgii, gleznei și piciorului este efectuată cu o blocare conductivă a nervilor sciatic și femural.
• Efectuarea blocadei în fosa popliteală și în gleznă poate fi singura și ca un plus pentru a îmbunătăți eficiența.
Pentru blocada se aplică soluție de 1-2% de novocaină. Lidocaina este anestezicul cel mai comun, care este de 3 ori mai eficace decât novocaina, dar de 1,5 ori mai toxic. Atunci când efectuați o anestezie conductivă, trebuie să urmați regulile.
• Anestezicul trebuie administrat cât mai aproape de nerv, dar evită intrarea endoneurală, determinată de apariția durerii. În acest caz, injectați încet 3-5 ml de medicament, iar restul - paraneural.
• Pentru a obține o anestezie eficientă cu posibile opțiuni de localizare a nervilor, se recomandă injectarea anestezicului în formă de ventilator.
• Pentru a preveni administrarea intravasculară a medicamentului, este necesar să beți în mod periodic pistonul seringii, controlând apariția sângelui în el.
• Este important să respectați cu strictețe doza.
• Anestezia intradermică se efectuează înainte de blocare.
anestezie Complicații - nespecifice (reacțiile generale și locale, toxice și alergice, leziuni ale nervilor) și specifice (pneumotorax în timpul anesteziei în zona subclavicular, blocada nervului frenic).
La conducerea PCW-urilor, rănile trebuie urmate de o anumită secvență.
• Anestezia completă a leziunii prin metoda anesteziei conductive și, dacă este necesar, prin alte tipuri de alăptare.
• Spălați rana cu antiseptice, excluzând peroxidul de hidrogen și soluția alcoolică de iod, provocând arsuri ale țesuturilor și fuziunea tendoanelor.
• Curățarea plăgii de cheaguri de sânge și de mase necrotice, spălarea plăgii cu o soluție caldă izotonică de clorură de sodiu cu adăugarea de antibiotice.
• Revizuirea vizuală și instrumentală a rănii. Dacă este necesar, rana este extinsă, ținând cont de direcția canalului de rănire și de posibila necesitate de osteosinteză. Este necesar să se evalueze natura daunelor și gradul de pierdere a țesuturilor moi, a vaselor, a nervilor, precum și siguranța pielii și posibilitatea aplicării unei cusături orb.
• În prezența unor elemente străine, părți necrotice și neviabile ale țesuturilor, ele sunt îndepărtate sau excizate. Țesuturile subcutanate grase distruse sunt excizate în toate locurile lezării lor, iar mușchii și fasciurile sunt excizate foarte economic numai cu semne evidente ale non-viabilității lor.
• Tăiați marginile plăgii, opriți sângerarea, excluzând încălcarea principală a alimentării cu sânge.
• Realizați sanitația finală a plăgii și restabiliți structura țesuturilor deteriorate.
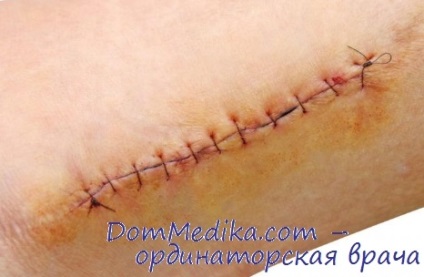
• Suturile primare sunt aplicate după tratamentul chirurgical al plăgii la o distanță de cel mult 1 cm unul de celălalt și la 0,5 cm de marginea pielii.
• Simultan cu suturarea ranilor, rana este drenata cu benzi de cauciuc si tuburi din polivinil sau latex cu gauri multiple. Tuburile sunt introduse, de preferință, printr-o incizie sau perforare separată a pielii, ceea ce reduce infecția plăgii și promovează o mai bună vindecare. Posibilă drenare pasivă și activă, care este determinată de caracteristicile plăgii și de capacitatea de a avea grijă de aceasta. Drenajul este lăsat în rană timp de 2-3 zile după operația planificată și mai mult de 5 zile în alte situații.
Suturile pe ranile gâtului și feței sunt îndepărtate timp de 4-5 zile, pe peretele abdominal anterior - pe 9-10, pe picior - în ziua 12-14. vârsta pacientului afectează timpul de vindecare, în legătură cu vechile bărbați au permis îndepărtarea suturilor sau după 15-16-x zile.
Prevenirea complicațiilor purulente - monitorizarea sistematică a drenuri, pansamente cu schimbarea lor în timp util, imobilizare deteriorate zone, monitorizarea finalizarea volumului sanguin circulant (CBV), tratamentul anti-inflamator.
Articole similare
Trimiteți-le prietenilor: