Dislocarea poate apărea sub influența traumei severe în articulațiile piciorului. Există dislocări ale piciorului în mod obișnuit, precum și deplasarea izolată a oaselor piciorului, fără a le deteriora.
Dislocări subtaliare
Dislocările subtalare ale piciorului apar în principal pe plan intern. Dislocările piciorului în afară, înainte și înapoi în articulația subtalară sunt extrem de rare.
Dislocată subtalară picior medial ia naștere datorită ennoyu simultane și Odd a forțelor care apar atunci când o puternică inversare, aducțiune și flexia plantară a piciorului. Ca rezultat, vin ruptură de ligamente, deplasarea piciorului în talocalcaneal și talo navicular comune și osul călcâiului împreună cu partea din față a piciorului este deplasată spre interior (fig. 205) în raport cu talus, în restul de poziția equinus sandwich glezna în comun. Dislocările subtalare sunt combinate cu fracturi ale capului talusului și fracturi ale osului scaphoid. Displazia subtalară internă a piciorului este observată atunci când cade pe marginea exterioară a piciorului.
Simptome și recunoaștere. Caracterizat printr-un hematom cu creștere rapidă, umflarea, mișcarea în picior este imposibilă. Piciorul se deplasează spre interior și se întoarce spre exterior, astfel încât talpa se află în fața membrelor sănătoase, iar suprafața exterioară a piciorului - în jos. Glezna exterioară ieșea brusc în afară, iar sub ea există o dispariție; În fața gleznei externe se determină capul talusului; sub glezna interioară protrutează marginea interioară a calcaneului. Simptomele aprovizionării cu sânge perturbată a piciorului sunt observate. Crucial pentru diagnosticarea dislocărilor piciorului este un studiu cu raze X.
Tratamentul. Corecția dislocărilor subtalare ale piciorului prezintă adesea dificultăți mari și ar trebui efectuată sub anestezie generală sau intraosoasă. Trebuie să începeți corectarea cât mai curând posibil, deoarece umflarea în creștere din viitor o face extrem de dificilă. În plus, proeminențele osoase se pot rupe prin piele întinsă peste ele, provocând deformări. Aceste complicații agravează semnificativ prognosticul. Pacientul este pus pe masa de operație. Piciorul inferior este îndoit la genunchi la unghiul drept. Cu ajutorul unei foi se creează o anti-extensie pentru coapsă și în plus un asistent reține și trage partea superioară a bărbiei. Când se reorientează, produc mișcări care sunt opuse celor care au condus la acest tip de dislocare subtalară. Pentru aceasta, chirurgul acoperă călcâiul cu o mână și celălalt cu partea din față a piciorului. Piciorul se îndoaie puternic în direcția plantară, se întoarce în poziția de răpire, încercând să-l deplaseze în poziție. După repoziționare, impuneți un bandaj din mijlocul coapsei până la vârful degetului. Genunchiul este fixat la un unghi de 150 °, iar piciorul - la un unghi de 90 °, cu o ușoară răsturnare a acestuia în exterior. Picioarele sunt modelate cu atenție. Pentru a monitoriza poziția piciorului direcțional, se realizează o radiografie în două proeminențe. Piciorul este așezat pe anvelopă sau pe pernă. Dacă există semne de încălcare a alimentării cu sânge și o edemă crescătoare a piciorului, bandajul de gips este imediat disecat peste tot și marginile sunt ușor împinse. După 3 săptămâni, bandajul de gips este schimbat. Genunchiul rămâne liber. Stop-ul are o poziție normală. Îndepărtarea gingiei este eliminată după 8 săptămâni de la reabilitare, iar procedurile de fizioterapie și gimnastica curativă sunt prescrise.
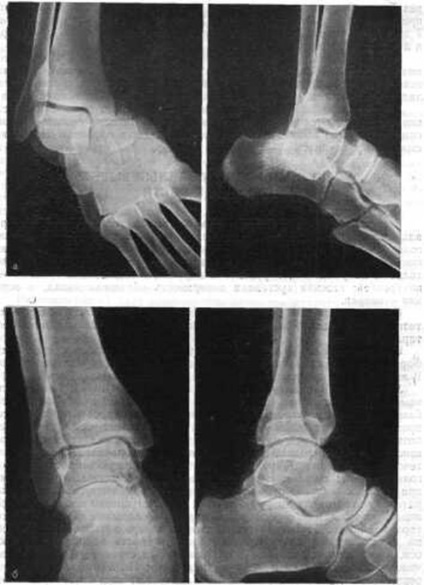
Fig. 205. Dislocarea în articulația subtalară. a - înainte de repoziționare; b - după corectare.
Dacă dislocarea nu este administrată, este indicată o intervenție chirurgicală urgentă. În unele cazuri, atunci când există o fractură cu afectare semnificativă a suprafeței articulare a capului talusului sau a osului scaphoid, este indicată artrodeza articulației talon-naviculare.
Alte tipuri de dislocări subtalare - externe, posterioare și anterioare - sunt determinate de poziția corespunzătoare a piciorului. În funcție de tipul de dislocare, se face direcția în deplasarea inversă a direcției piciorului.
Dislocarea completă izolată a talusului
Dislocarea are loc în momentul învârtirii puternice a piciorului, aducției și flexiei plantare. Ligamentele exterioare și interioare ale articulației gleznei, ligamentele intercelulare și subtaliare sunt rupte. Oasele de talus s-au întors: corpul său, întors în direcția frontală, se confruntă cu glezna exterioară, iar capul - spre interior; Suprafața articulară inferioară este orientată spre spate, iar cea superioară spre înainte.
Navele care alimentează osul talusului sunt adesea rupte, ducând la necroza aseptică a talusului.
Simptome și recunoaștere. Ansamblul gleznei este deformat. Țesuturile moi și pielea sunt tensionate și, uneori, rupte. În aceste cazuri, osul talus este necesar.
Tratamentul. Controlul anesteziei trebuie luat imediat. Pacientul este plasat pe masa de operație. Genunchiul este îndoit în unghi drept. Pentru coapsă cu ajutorul unei foi se creează o contragreutate. Asistent cu o singură mână poartă o dorință puternică pentru călcâi și de altă parte, care se pune pe partea din față a piciorului, face o flexie plantară puternică și îl transformă în interior pentru câteva minute, în scopul de a extinde spațiul în articulația gleznei. Detensionarea poate fi efectuată și prin intermediul tracțiunii scheletice pe un dispozitiv de tragere cu șurub. În acest moment, chirurgul apasă ferm cu degetul mare partea din spate a osului talus și se întoarce spre glezna exterioară. Presiunea este efectuată în interior și în spate. În același timp, trebuie să vă străduiți să transformați osul talus în jurul axei longitudinale. Apoi, impuneți un bandaj din mijlocul coapsei până la vârful degetelor. Genunchiul este fixat la un unghi de 150 °. După radiografia de control, piciorul este așezat pe anvelopă sau pe pernă. După 3 săptămâni, bandajul de gips este îndepărtat și altul este aplicat - până la genunchi - timp de încă 6 săptămâni. Sarcina pe piciorul nu ar trebui să fie permisă pentru o perioadă suplimentară de 3 luni, astfel încât există un risc de necroza avasculară a talus. Dacă astfel de semne sunt radiologice, atunci încărcarea pe picior nu este permisă până la revascularizarea completă. Acest lucru poate dura mai multe luni. Din păcate, această complicație nu este întotdeauna posibilă în acest fel. Când este închis talus reducerea luxațiilor descrisă de eșuat, iar în cazul în care rezultatul de astragal dislocare de spargere a pielii și a rănilor se prezintă o operație de urgență.
Izolate dislocări ale oaselor în formă de cub, navicular și sferoid, precum și dislocări în articulația lui Chopar sunt rare.
Diagnosticul este stabilit radiologic. Încercarea de a corecta aceste oase în majoritatea cazurilor la rezultatul dorit nu are ca rezultat intervenția chirurgicală. Se reduce la corectarea acestor oase și la fixarea lor cu ace de tricotat sau cu capse.
Dislocarea în articulația lui Chopar
Această articulație, denumită și tarsalul de mijloc, include articulațiile talon-scaphoid și cubul tocului. spații comune de shoparova comune schița similară acestuia la animal livrat orizontal litera S. Rapirea puternică și bruscă, rareori adduktsionnoe, presiunea de rotație asupra antepiciorului poate provoca dislocare parțială sau completă a îmbinării. deplasarea comună Shoparovom în partea distală a piciorului împotriva talus și calcaneu oasele apare, de obicei în interiorul și în spate. Dislocarea este adesea combinată cu o fractură a osului cuboid sau navicular. Deplasările fragmentelor sunt rareori semnificative.
Simptome și recunoaștere. Piciorul este deformat considerabil. Pielea este strânsă. Creșterea rapidă a edemului, durere severă, din cauza căreia este imposibil să mergi pe jos. Marginea osului scaphoid este simțită pe suprafețele interioare și posterioare ale piciorului. Există o tulburare semnificativă a circulației piciorului.
Modelul de difracție cu raze X face posibilă reprezentarea cu precizie a naturii leziunii.
Tratamentul. Direcția sub anestezie generală trebuie luată imediat. În acest caz, acesta poate fi neglijat fracturi ale oaselor cuboid și naviculare și toată atenția sa concentrat asupra reducerii dislocare. Un asistent susține tibia în treimea inferioară a doua produce o parte se întinde călcâiul, iar celălalt se referă la partea din față a piciorului și face o tracțiune puternică. Ridicăturile chirurg I deget presează puternic partea din față a piciorului spre interior, și un alt braț plasat pe suprafața tocului interior apăsând în direcția opusă - spre exterior. El aduce apoi o mână pe partea din spate a piciorului, iar celălalt - pe talpa, și produce o presiune descendentă puternică în direcția tălpii. După repoziționare, impuneți un bandaj de ghips până la genunchi. Piciorul este fixat într-un unghi drept și arcul este bine modelat. Piciorul este așezat pe pneu și este monitorizată alimentarea cu sânge a piciorului. Plimbare este permisă după 2-3 zile cu cârje fără sarcină pe picior. Bandajul de ghips este îndepărtat după 2 luni. În viitor, numiți gimnastică terapeutică, masaj, băi calde, purtând chitara. La început, pacientul merge cu cârje, își croiește piciorul, apoi crește încărcătura.
În cazul în care corecția nu a avut succes, este indicată o intervenție chirurgicală urgentă. Incizia pe suprafața posterioară a piciorului, în funcție de natura deplasării, se face mai aproape de marginea interioară sau exterioară. După expunerea articulației shoparova, măsurile descrise mai sus sunt corectate. Pentru a preveni dislocarea repetată prin osul scaphoid, una sau două spite sunt introduse în capul talusului, ale căror capete libere rămân deasupra suprafeței pielii. Rana este suturata si se aplica un bandaj de tencuiala. Spițele au fost eliminate după 4 săptămâni. Tratamentul ulterior este același cu cel descris mai sus. Dacă există fracturi semnificative ale suprafețelor articulare în articulația shparar, este indicată artroza primară. Artrodesis este, de asemenea, necesară atunci când dezvoltă artroze deformante și durerea continuă pentru o lungă perioadă de timp (un an sau mai mult).
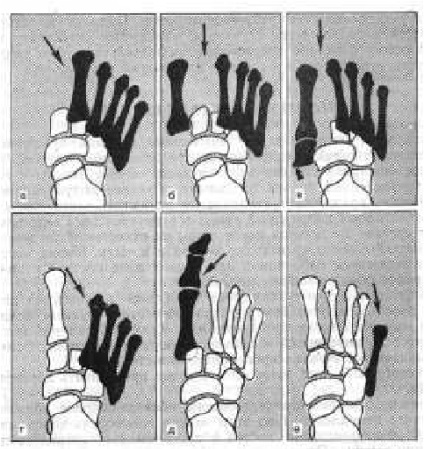
Fig. 206. Tipuri de fracturi complete (a, b, c) și incomplete (r, d, e) în articulația Lisfranc. a - dislocarea tuturor oaselor metatarzilor la exterior; b, c - dislocare divergentă (divergentă); g - dislocarea oaselor metatarsale II-V la exterior; fractura e - izolată a primului os metatarsal la interior și la nivelul tălpii; Dislocarea e - izolată a osului metatarsal V din exterior și din spate.
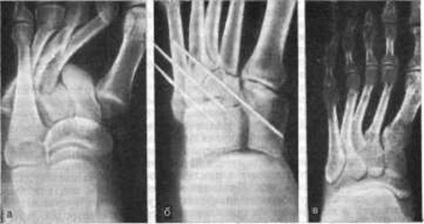
Fig. 207. Dislocare divergentă (divergenta) în articulația Lisfranc. a - înainte de operație; b - repoziționarea și osteosinteza cu ace de tricotat; c - după îndepărtarea spițelor.
Dislocarea în articulația Lisfranca
Entorse oasele metatarsiene apar în căderea piciorului sub influența forțelor care acționează asupra părții din față a acestuia, sau în cazul în care există o forță de rotație a piciorului. Distinge (toate oasele metatarsiene) dislocații complete în articulația Lisfranc, care este de obicei combinată cu o fractură de os metatarsian II și dislocații ale metatarsiene individuale, care sunt, de asemenea, combinate cu fracturi. Izolarea dislocării se observă predominant în osul metatarsal. Entorsele oasele metatarsale pot să apară în sus în jos, spre exterior, spre interior, și în direcții diferite (luxația divergent) (Fig. 206).
Simptome și recunoaștere. Pacienții simt o durere severă, există o umflare semnificativă. Piciorul este deformat. Deseori, există semne de tulburare a aportului de sânge al piciorului. Diagnosticul este confirmat prin radiografie.
Tratamentul. Direcția trebuie luată imediat sub ansamblu general, mai puțin frecvent - sub anestezie locală. Aplicați o întindere forțată într-o singură etapă dincolo de partea distală a piciorului și cu o dislocare izolată - pentru același deget; presuriza simultan bazele proeminente ale oaselor metatarsale. Apoi da 6-8 săptămâni impune napodstilochnuyu gips bandaj pe picior și shin. După îndepărtarea bandajului de tencuială, pacientul trebuie să poarte suportul arcului timp de 6-12 luni. Dacă corecția nu reușește, operația este indicată. După repoziționare, apar adesea dislocări repetate. Pentru a le preveni, fixarea ar trebui făcută cu 2-4 spite, care sunt transportate prin oasele metatarsale în cuboide și triede (Figura 207).
Dislocări ale degetelor de la picioare
Dislocările pot apărea în articulațiile metatarsofalangeale și interfalangiene. Cel mai adesea, are loc dislocarea din spate a primului deget.
Simptome și recunoaștere. Degetul este deplasat în spate și lateral și este situat deasupra capului osului metatarsal într-o poziție verticală. Capul osului metatarsal va sta și va fi sonat. Falaxia distală este îndoită. Diagnosticul este confirmat prin radiografie.
Tratamentul. Este prezentată o corecție urgentă sub anestezie locală sau intraosoasă, deoarece după câteva zile corecția în mod obișnuit devine dificilă și chiar imposibilă. Pe degetul pus pe o buclă de bandă de tifon sau panglică, pentru care tracțiunea este produsă în sus și într-o oarecare măsură spre exterior. În același timp, degetul este re-dezvoltat. Ultima metodă este necesară pentru ameliorarea tendonului flexor al tendonului flexor adesea contractat între cap și falaxia principală. Apoi continuați să vă întindeți pentru panglică înainte și în jos. În același timp, chirurgul își apasă degetul pe capătul proximal al falangei principale și, de fapt, îl împinge în spatele capului osului metatarsal. După repoziționare, aplicați o lingetă de gips îngust din spate, pornind de la partea inferioară a tibiei, prin spatele piciorului până la vârful degetului. Longuet eliminat după 10-14 zile. Pentru a preveni repetarea dislocării, este mai bine să țineți acul transarticular prin vârful degetului din capul osului metatarsal. Spițele sunt îndepărtate după 7-10 zile.
Tratament operativ. Se arată în acele cazuri în care corecția nu a avut succes, dar și cu tratamentul tardiv al pacientului. O incizie longitudinala se face pe spatele articulatiei metatarsofalangeale. De obicei, după eliberarea tendonului rănit al flexorului primului deget, ajustarea este ușoară. În cazurile vechi, uneori este necesar să se recurgă la rezecția bazei falangei dislocate.
Articole similare
Trimiteți-le prietenilor: