După infectarea pulpei, răspândirea procesului poate fi într-o singură direcție - prin canalele radiculare în țesuturile periapice ale dintelui. Reacțiile acestor țesuturi vor depinde de o varietate de condiții.
Trebuie să recunoaștem că aceste schimbări periapice nu reprezintă o formă independentă, ci mai degrabă tranziții subtile (transformări) ale unui tip de leziune în altul. Mai mult, trebuie să aflăm că, într-o oarecare măsură, reversibilitatea procesului este posibilă în unele cazuri.
Relația dintre tipurile de modificări periapice trebuie să fie clar înțeleasă.
Granulom periapical.
Una dintre cele mai comune forme de complicații ale pulpitei. Este semnificativ faptul că, ca răspuns la iritația constantă a produselor de dezintegrare și toxine ale microorganismelor, țesuturile parodontale formează un răspuns sub forma formării de granulom. Surprinzător, în literatura disponibilă există puține dovezi științifice privind starea țesuturilor înconjurătoare cu necroză totală a pulpei. Unul dintre factorii care împiedică cercetarea în acest domeniu,
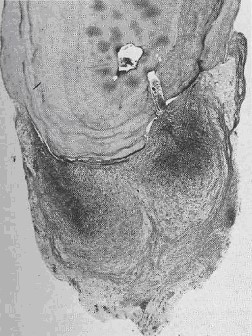
este incapacitatea de a îndepărta dintele fără contaminarea microbiologică a granulomului periapical cu conținutul cavității bucale.
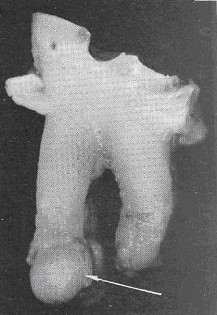
Majoritatea lucrărilor se bazează pe un studiu bacteriologic efectuat după extracția dinților. Studiile de preexcavare efectuate în unele lucrări prin canalul radicular sau placa alveolară au arătat că granulomul apical nu conține microorganisme.
Tipul granulomatos al procesului inflamator.
Ca un caz extrem de inflamație cronică productivă, poate și se produce atunci când există două condiții. Primul (și cel mai important) este imposibilitatea fundamentală de a înconjura complet focalizarea cu celulele de protecție și de a le elimina; a doua este stimularea constantă a țesuturilor periapice cu antigene.
Granulom periapical.
Se dezvolta ca inflamatia cronica primar de la început și nu trece printr-o fază acută, pornind de la exsudație și edem, și începe cu infiltrarea celulelor mononucleare ca răspunsul imun tip celular. Dezvoltarea inflamației este însoțită de resorbția osoasă în zona adiacentă acestui șemineu (Chernukh AM 1979).
Uneori poate fi microscopică sau macroscopică resorbția rădăcinii de ciment, dar apare de obicei in etapele ulterioare ale inflamației. În același timp, ca și proliferarea marcată a fibroblaștilor și celulelor endoteliale și formarea de țesut de granulație. granulom formată compune în principal din macrofage de diferite maturitate, inclusiv celule epiteloide (care nu trebuie confundate cu epiteliale) și celule multinucleate gigant, limfocite și celule plasmatice. Astfel, acesta poate fi clasificat ca un granulom de tip imunitar.
După cum a subliniat Splars și Page (1986), granulomul imunitar are mai multe limfocite și celule plasmatice decât granulomul non-imune. Deoarece, periodontita, ca urmare a pulpită (necroză pulpară) apare întotdeauna ca un răspuns imun, granulomul este aproape întotdeauna format ca imun. Exemplara raspuns non-imun poate servi drept exemplu prin introducerea de umplere zaapikalnom material sau pin (și apoi o întindere, pentru că nu ia în considerare proprietățile imune ale materialelor). În acest caz, macrofagii și celulele multinucleare gigantice domină. Dar pentru cititor această digresiune nu este atât de semnificativă.
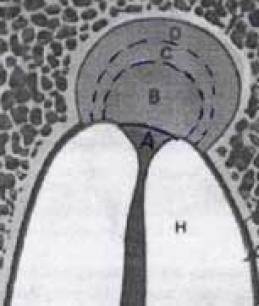
O concluzie importantă este că granulomul la momentul producerii, dezvoltării și formării nu conține microorganisme, adică este steril. Zona infectată poate fi considerată ca o sursă permanentă canalul radicular al dintelui, asigurând intrarea produselor de degradare în regiunea parodontală. O zonă de contaminare este observată în regiunea supra-intestinală (în continuare vom folosi acest termen) cu toxine și substanțe biologic active.
În practică, microorganismele care intră în parodontal ar trebui să fagocitate de macrofage, desigur, cu participarea limfocitelor și a altor celule. Dar cursul cronic va continua relativ stabil și uniform. Macrofage caută să canalizeze și dacă vei cădea - muri, organismul intra in granulom, fagocitați. Existența unei secțiuni - o rădăcină în mod clar infectată și un granulom steril, poate dura un timp diferit. Dintre multele studii care macrofage constituie 24% limfocite - celule plasmatice de 16% - 7%, neutrofile - 4%, fibroblastele - 40%, celulele epiteliale - 5%. Celulele inflamatorii sunt de aproximativ 52% din totalul de celule, dintre care 46 - macrofage, 32% - limfocite, celule plasmatice - 13%, neutrofile - 8%.
Lucrările dedicate aspectelor imunologice ale parodontitei periapice pot fi divizate în mod condiționat în 3 perioade. În primele lucrări, atenția sa axat pe producerea și funcționarea imunoglobulinelor în aceste focare. În a doua etapă - să studieze cu atenție funcția specifică a limfocitelor T și subpopulații lor în raport cu inflamație periapicală. A treia perioadă a început cu utilizarea modelului animal imunodeficitar (un exemplu poate servi ca animale nud), care au definit rolul central al macrofagelor în răspunsul organismului local de complex la atacul microbian. Inițial folosind imunofluorescența și reacția imunohistochimică detectează prezența anticorpilor în leziunile. În acest caz, am determinat doar de fapt, prezența anticorpilor într-o formă liberă de pe suprafața limfocitelor sau a celulelor plasmatice, indiferent de activitatea lor. Ulterior, combinarea acestor anticorpi cu cele asociate cu completarea posibilă determinarea activității, mai degrabă decât simpla prezență a imunoglobulinelor în regiunea periapicală. In etapele ulterioare ale utilizării anticorpilor monoclonali împotriva limfocitelor T și subseturile lor a făcut posibilă determinarea prezenței lor în leziunile periapicale. Sa constatat că ambii ajutoare și supresoare sunt prezente în granulom. În reacțiile de tip întârziat, raportul tipic de ajutoare la supresor este de 2: 1. Sa demonstrat că în granulomul periapic acest raport este 1: 1. Prin urmare, se observă că celulele T-helper predominirovanie, care este caracteristic pentru reacțiile imune de tip întârziat granuloame periapicale necaracteristic.
În studiile privind animalele atimice s-a arătat că formarea leziunilor periapice se poate dezvolta independent de limfocitele T, numai cu participarea macrofagelor.
Majoritatea limfocitelor mici (81%) nu sunt asociate cu producerea de imunoglobuline și au fost desemnate ca limfocite non-B. 19% din limfocite produc imunoglobuline. Cele mai multe limfocite, posibil limfocite T, formează astfel un răspuns imun, care poate fi caracterizat ca hipersensibilitate de tip întârziat.
Există multe dovezi că creșterea activității celulelor T poate determina resorbția țesutului osos și a cimentului din rădăcina dentară prin producerea așa-numitului factor de activare osteoclastică. În plus, limfocitele T produc diferite limfocite citotoxice, colagenază și alte enzime care sunt responsabile de potențialul distructiv al leziunilor periapicale. Pe de altă parte, prezența limfocitelor producătoare de anticorpi și a celulelor plasmatice în granulomul periapical este foarte importantă, deoarece anticorpii modulează activitatea procesului. Macrofagele și alte fagocite mononucleare sunt cele mai importante componente ale inflamației granulomatoase.
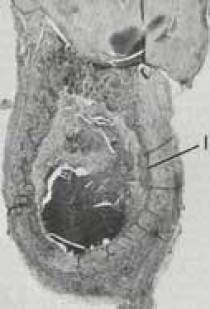
Un alt aspect important, marcat histologic cu un granulom, este prezența celulelor epiteliale. Celulele epiteliale derivate din insulele Mallyasse, dar în unele cazuri, pot fi formate din epiteliului sinus maxilar, epiteliului gingival, crește prin fistula, înfășurată epiteliului penetrant pungilor sau bifurcației sub proliferare activă. Cu modificări periodontale timpurii, epiteliul este în imediata apropiere a ligamentului parodontal. În cele din urmă, proliferarea epiteliului este stimulată de procesele inflamatorii. Acesta este cel care participă la formarea chisturilor apicale.
Astfel, granulomul periapical este bariera de protecție pe care corpul o construiește pentru a preveni pătrunderea microorganismelor și a toxinelor în acesta.
În acest sens, în opinia noastră, este necesar să acordăm un loc resorbției interne a dentinei, rar descrisă în literatura internă, în amvonul. Chiar și VK Tsarinsky a împărțit pulpita simplă cronică în două forme:
Cu toate acestea, lipsa de oportunitate practică de a diferenția aceste state a dus la faptul că această diviziune nu a fost dezvoltată în continuare. În același timp, în practica oricărui dentist există adesea cazuri de sângerare profundă dintelui în timpul intervențiilor endodontice. De asemenea, uneori există cazuri de "înroșire" locală a coroanei dintelui. La efectuarea intervențiilor endodontice, sunt detectate, uneori, schimbări abrupte bruscă în camera pulpei și în canalele radiculare, care schimbă topografia normală a cavității dentare.
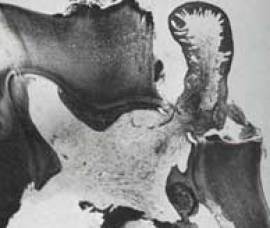
Astăzi este în general acceptat faptul că aceste și alte modificări sunt asociate cu inflamația granulomatoasă în cavitatea dintelui. Trebuie subliniat că mecanismul acestui proces este aproape identic cu modificările descrise mai sus cu parodontită. Țesutul granulomatos activ în special crește cu forme deschise de pulpită (așa-numita pulpită hipertrofică).
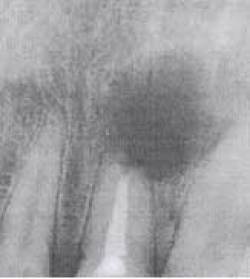
Cu toate acestea, nu mai puțin importantă (și, probabil, mai mult), acest proces are o cavitate închisă, atunci când dintele. Pulpa dintelui, în anumite condiții, se pot crea condiții de aprovizionare constantă de antigene microbiene, macrofage care duc la formarea granulomului cu un număr mare de celule multinucleate gigant care sunt ținta propriului perete cavitatea dintelui activare. Aceste modificări sunt adesea detectate pe imagini de raze X trebuie să fie luate în considerare de către un medic dentist și necesită o abordare specială.
Sarcina medicului practic este de a elimina acele condiții care conduc la formarea de granulom - iritația constantă a țesutului cu conținutul canalului dintelui.
Articole similare
Trimiteți-le prietenilor: