
Ce este glicogen și pentru ce este?
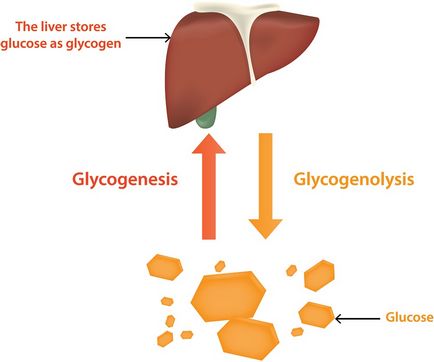
Glicogenul este un carbohidrat complex, care este sintetizat prin interconectarea moleculelor de glucoză, care vine cu alimente. Este un stoc strategic de glucoză în celule. Acesta este stocat în principal în ficat și mușchi, cu caracteristica că glicogenul din ficat în timpul diviziunii asigură întregul corp uman cu glucoză, iar glicogenul din mușchi este numai mușchii înșiși. Glicogenul din ficat poate fi de 8% din greutatea sa, iar în mușchi - doar 1%. Dar, în același timp, datorită faptului că masa musculară totală din organism este mult mai mare decât greutatea ficatului, rezerva musculară depășește capacitatea hepatică. O cantitate mică de glicogen este conținută în rinichi.
De îndată ce o persoană se angajează într-o anumită activitate (fizică sau mentală), are nevoie de energia pe care o produce din descompunerea glicogenului și a glucozei. La început, glucoza este conținută în sânge, dar atunci când rezervele sale sunt epuizate (și nu există nici o intrare externă), glicogenul este consumat. Rezerva de glicogen consumată este apoi completată (când sosesc alimente).
Astfel, glicogenul permite unei persoane să fie activă la pauze relativ mari în alimente și să nu fie "legată de o farfurie".
Etapele de conversie a glucozei în glicogen și scindarea acesteia în direcția opusă sunt efectuate cu ajutorul diferitelor enzime, iar în ficat și mușchi sunt diferite. Încălcarea activității unor astfel de enzime duce la dezvoltarea glicogenelor.
Glikogenozii apar, în medie, cu o frecvență de 1 caz la 40-68 000 de populație. Ele întotdeauna sunt ereditare, adică, apar ca urmare a unor boli genetice variază cantitatea sau activitatea unuia dintre enzimele necesare pentru procesele biochimice de creare și descompunerea glicogenului. modul de moștenire, în principal, autozomal recesiva (nu afiliat cu podeaua, iar aspectul său este necesar pentru a se potrivi genele patologice derivate din tată și de la mamă). Dintre cele 12 specii de glicogenaze cunoscute până în prezent, 9 sunt forme hepatice, 2 sunt musculare, 1 este fie musculară, fie generalizată (cu afectarea aproape a întregului corp). Fiecare dintre glicogenoză are propriile caracteristici distinctive.
Tipuri de glicogenaze
Glicogenoza de tip 0 (aglicogenoză)
Acest tip de glicogeneză apare atunci când un defect al enzimei implicate în crearea glicogenului din glucoză, rezultând în glicogen, pur și simplu nu se formează în cantități suficiente. Adică, există o deficiență de glicogen, astfel încât această glicogenoză se află sub numărul zero, ca și cum ar fi în afară de celelalte.
Cu aglicogenoza, după consumarea întregului zahăr din sânge, un sindrom hipoglicemic se dezvoltă cu o pierdere a conștiinței până la comă. Boala se manifestă aproape din primele zile de viață, mai ales dacă mama nu are suficient lapte în timpul alăptării. Pauzele mari între hrănire, intervalul de noapte devin cauzele dezvoltării comă.
Coma se dezvoltă ca urmare a lipsei unei cantități suficiente de energie pentru creier. Foarte probabil moartea în copilăria timpurie. Dacă reușesc să supraviețuiască, atunci dezvoltarea acestor copii, atât psihică, cât și fizică, diferă semnificativ de ceilalți, spre deosebire de rău. Introducerea de glucoză elimină intravenos astfel de pacienți din comă, cu toate acestea, hiperglicemia persistă mult timp (din moment ce glicogenul nu este sintetizat).
Glicogenoza de tip I (boala lui Girke)
Boala se manifestă în primii ani de viață. Acești copii nu au poftă de mâncare, apare frecvent vărsături. Există probleme cu respirația din cauza tulburărilor metabolice: scurtarea respirației, tuse. Hipoglicemia poate duce la apariția comăi cu convulsii. Deseori, temperatura crește fără cauze infecțioase.
Depunerea glicogenului în ficat și rinichi duce la o creștere a acestor organe cu o încălcare a funcției lor. Din cauza leziunilor hepatice, se dezvoltă sindromul hemoragic (tendința de sângerare spontană), o încălcare a funcției de filtrare a rinichilor duce la acumularea de acid uric. Dacă rezultatul fatal nu depășește pacienții la o vârstă fragedă, atunci mai târziu ei rămân în urmă în dezvoltarea fizică, au un corp disproporționat (un cap mare cu o expresie facială "marionetă"). Dezvoltarea mintală nu suferă. Caracterizată prin hipotensiune și hipotrofie musculară. Maturarea sexuală are loc mult mai târziu decât în cazul colegilor. La unii pacienți există o scădere a numărului de neutrofile din sânge. Infecțiile bacteriene secundare sunt adesea asociate. Pacienții care au reușit să supraviețuiască și să crească, depășesc nefropatia gută și adenoamele hepatice. Afectarea leziunilor provoacă pierderea proteinelor în urină și crește tensiunea arterială. Se poate produce insuficiență renală. Adenoamele hepatice pot degenera în cancer.
Glicogenoză de tip II (boala Pompe)
Acest soi poate fi reprezentat în două forme: generalizat (se observă o deficiență a enzimei în ficat, rinichi, mușchi) și mușchi (deficitul de enzime numai în mușchi).
Forma generalizată se simte simțită în primele șase luni de viață. Este asociat cu o deficiență de a-glucozidază. Apetitul slab, anxietatea, letargia, tonusul muscular scăzut, întârzierea dezvoltării, tulburările respiratorii devin primele simptome. Treptat, inima, ficatul, rinichii, splina cresc în dimensiune. Din partea sistemului respirator se dezvoltă bronșită frecventă și pneumonie. Insuficiența cardiacă se dezvoltă. Înfrângerea sistemului nervos se manifestă ca paralizie, o încălcare a înghițiturii. Prognoza pentru viață în formă generalizată este nefavorabilă.
Forma musculară are un curs mai favorabil. Este rezultatul unei deficiențe a acidului a-1,4-glucosidazei numai în mușchi. Se declară ulterior: aproximativ 15-25 de ani. Principala manifestare a formei musculare este slăbiciunea și tonusul muscular scăzut. În plus față de problemele musculare, există încălcări ale posturii (deformarea scoliotică a coloanei vertebrale toracice), fenomenul insuficienței cardiace minore. Pacienții cu această formă de boală supraviețuiesc la vârsta înaintată.
Glicogenoză de tip III (boala lui Cory, boala Forbes, limidextrinoză)
Aceasta este cea mai frecventă glicogenoză. Cauza sa este deficitul amilo-1,6-glucozidazei, rezultând sinteza glicogenului anormal. Glicogenul greșit este depozitat în ficat, inimă și mușchi. Semnele inițiale ale bolii sunt detectate chiar și la sugari. Acești copii au adesea vărsături, o întârziere în dezvoltarea fizică, o față "de păpuși". Hipoglicemia poate duce la pierderea conștienței. Tonicul muscular este redus, împreună cu o îngroșare a mușchilor asociată cu acumularea de glicogen. Din același motiv, mușchiul inimii se îngroașează (hipertrofia miocardică), ceea ce determină perturbarea conducerii cardiace și a ritmului cardiac.
Uneori, după perioada de pubertate, boala este mai puțin agresivă. În același timp, tulburările hepatice recede în fundal, iar slăbiciunea musculară și subțierea musculară (în principal gastrocnemius) devine simptomatologia dominantă.
Glicogenoză de tip IV (boala Andersen, glicogenoză difuză cu ciroză hepatică, amilopectinoză)
Este rezultatul unei deficiențe a amilo- (1,4-1,6) -transglucozidazei. Aceasta duce la formarea de glicogen anormal. Acest tip de glicogenoză poate fi moștenit de sex și nu numai autosomal. Din primele zile de viață începe depunerea de glicogen anormal în ficat. Acest lucru conduce rapid la o întrerupere a activității celulelor hepatice, stază de bilă, dezvoltarea hepatitei și apoi ciroza hepatică. Icter, a crescut de sângerare, creșterea în dimensiune a abdomenului, cu acumulare de lichid în abdomen (ascită), prurit, intoxicație, - toate acestea anchetă dezvoltat ciroza. Hipotrofia musculară generalizată și cardiomiopatia severă se dezvoltă. Infecțiile bacteriene adesea se alătură. Rezultatul fatal vine în 3-5 ani de viață.
Glicogeneza de tip G (boala Mc-Ardl, insuficiența miofosforilazei)
Aceasta este exclusiv glicogenoza musculară, deoarece baza este un defect într-o enzimă cum ar fi fosforilaza musculară. În țesutul muscular se depozitează un glicogen unsplit, care determină îngrășarea și îngroșarea mușchilor, dar devine foarte slab și rapid obosit. Există spasme musculare dureroase cu activitate fizică, care pot fi însoțite de transpirație crescută și paloare a pielii, tahicardie. În urină, proteina musculară poate fi eliberată. Toate aceste manifestări apar înainte de adolescență și cresc treptat. Poate formarea de contracturi de articulații mari. În comparație cu alte tipuri de glicogenoză, glicogenoza de tip V este o boală benignă.
Glicogenoza de tip VI (boala Gears, deficit de hepatofosforilază)
Glicogenoza de tip VII (boală TARUI, insuficiență de miofosfructokinază)
Boala este asociată cu o deficiență a mușchilor miofosfofructinazei, datorită cărora provoacă depunerea de glicogen. Conform semnelor sale clinice, glicogeneza de tip VII practic nu diferă de glicogeneza de tip V și, de asemenea, are un curs relativ benign.
Tipul de glicogenă VIII (boala Thomson)
Această glicogenoză nu cunoaște cauza genetică exactă, iar defectul enzimei se găsește în ficat și creier. În primul rând, există tulburări în sistemul nervos. Caracteristic este nistagmus (mișcare tremurături involuntare ale globilor oculari) se numește „ochi dansează“, în acest caz, contracții musculare discoordination, manifestat inexactitate mișcărilor. Dezvoltați treptat o încălcare a tonusului muscular, a parezei, a deranjării convulsive. Tulburările neurologice progresează în mod constant. Ficatul crește în mărime, manifestările de insuficiență hepatică cresc. Astfel de pacienți nu au perspective de a trăi până la vârsta mijlocie, boala se termină cu moartea în copilărie.
Tipul glicogenic IX (boala lui Hag)
Acesta este un fel de glicogenă transmisă cu un cromozom sexual. Sursa este o deficiență a enzimei în ficat. Acumularea de glicogen duce la insuficiență hepatică.
Glicogenoza de tip X
Această specie este descrisă doar o singură dată în întreaga lume. Tipul de moștenire nu a putut fi stabilit. Boala a fost însoțită de o creștere a ficatului, însoțită de durere și tulpină musculară atunci când au fost implicați în muncă.
Glicogenoza de tip XI (boala Fanconi-Bickel)

Glicogenele, la fel ca toate bolile genetice, sunt o patologie incurabilă. Toate măsurile de îngrijire medicală sunt, în esență, simptomatice. Cu toate acestea, din moment ce un glicogenoza număr are un prognostic favorabil pentru viață, în anumite condiții (în special sub formă musculară de tip II, III, V, VI, VII, IX, de tip XI), acțiunile medicale contribuie la reducerea simptomelor și de a îmbunătăți starea de sănătate a pacientului .
Baza de tratament pentru glicogenoză este dietoterapia, care permite evitarea hipoglicemiei și tulburărilor metabolice minore în organism. Esența dietei este în studierea profilului glicemic al pacientului și modul de selecție astfel de masă, ceea ce va preveni progresia tulburărilor biochimice (tulburări ale metabolismului lipidic, acid lactic) și asigură un nivel suficient de glucoză din sânge. Frecventă, inclusiv în timpul nopții, hrănirea copiilor mici ajută la evitarea hipoglicemiei. De obicei, se prescrie alimente care conține multe proteine și carbohidrați, iar grăsimile sunt limitate. Raportul procentual este aproximativ următorul: carbohidrați - 70%, proteine - 10%, grăsimi - 20%.
Pentru a nu fi nevoit să hrănească copilul de mai multe ori pe timp de noapte, se poate folosi amidon de porumb brut (alocat copiilor cu vârsta peste 1 an), diluat cu apă într-un raport de 1: 2. Începeți introducerea cu o doză de 0,25 mg / kg, apoi creșteți-o treptat, astfel încât doza injectată de amidon este suficientă pentru a asigura organismului glucoză timp de 6-8 ore, adică peste noapte. Astfel, aportul de amidon în timpul nopții vă permite să renunțați la hrănirea de noapte, care oferă copiilor un somn plin fără întrerupere.
În cazurile în care copiii mici suferă de atacuri frecvente de hipoglicemie și le afectează numai prin dietă, nu este posibil să se administreze o injecție suplimentară de glucoză pură sau un amestec îmbogățit cu maltodextrină.
În cazul glicogeniei de tip I, este necesară limitarea semnificativă a produselor care conțin galactoză și fructoză (lapte, majoritatea fructelor). Cu glicogenoză de tip III, nu există astfel de restricții. În cazul tipului VII, aportul de zaharoză trebuie să fie limitat.
Într-o serie de cazuri (mai ales atunci când apar alte boli intercurente la acești copii), o nutriție enterală nu este suficientă, deoarece necesarul de energie al organismului crește. Apoi recurg la hrănirea printr-un tub nasogastric și perfuzii intravenoase într-un spital.
Aceste tipuri de glicogenoză, în care defectele enzimelor sunt localizate numai în mușchi, necesită consumul de fructoză în interiorul 50-100 g pe zi, un complex de vitamine, adenozin trifosfat.
Din medicamentele pentru glicogenoza de tip I se utilizează preparate de calciu, vitamina D și B1. alopurinol (pentru a preveni gută și depunerea ureei în rinichi), acid nicotinic (pentru a reduce riscul de colecistită calculată și a preveni pancreatita). Dacă proteina începe să fie excretată, atunci sunt prescrise inhibitorii enzimei de conversie a angiotensinei (Lysinopril, Enalapril și alții).
Pentru glicogenaza de tip II, terapia enzimatică specifică (terapia de substituție) a fost dezvoltată. Medicamentul Myosim se administrează la doza de 20 mg / kg la fiecare două săptămâni. Myozyme este o enzimă artificială α-glucosidază, creată cu ajutorul ingineriei genetice. Bineînțeles, efectul este mai mare cu cât începe tratamentul mai devreme. Dar, până în prezent, medicamentul este aprobat pentru utilizare numai în unele țări din Europa, Japonia și SUA. Ingineria genetică continuă să se dezvolte în această direcție, încercând să sintetizeze și alte enzime necesare pentru sinteza și scindarea normală a glicogenului pentru a ajuta pacienții cu alte forme de glicogenă.
Unii pacienți sunt ajutați prin administrarea de glucocorticoizi, hormoni anabolizanți și glucagon. Medicamentele stimulează unele procese biochimice (de exemplu, gluconeogeneza, adică procesul de sinteză a glucozei din substanțe non-carbohidrați), reducând astfel manifestările bolii.
Din metode chirurgicale de tratament în unele forme de glicogenoză, se utilizează anastomoze portocavale sau transplant hepatic. Anastomoza portocavală se aplică pacienților cu formă severă de glicogenoză I și III. Ajută la reducerea tulburărilor metabolice, favorizează regresia mărimii ficatului, îmbunătățește tolerabilitatea hipoglicemiei. Transplantul hepatic de la donator se efectuează la tipurile I, III, IV de glicogenoză. În cazul glicogeniei de tip I, operația se efectuează numai atunci când măsurile de terapie dietetică sunt ineficiente, cu glicogenoză de tip III - când ficatul pacientului nu mai poate fi salvat.
Astfel, glicogenozele sunt un grup destul de extins de boli metabolice cu origini genetice. Până în prezent, medicina nu are metode de 100% de tratament eficient al acestei boli, perspectivele în această direcție aparțin ingineriei genetice.
Articole similare
-
Tipul glicogenic de tip i (boala gerke), tratamentul, prevenirea, cauzele bolii
-
Bolile venereale, sifilisul, gonoreea, simptomele, tratamentul, modul de tratare a bolilor
-
Chorioretinita controlează tratamentul, simptomele și semnele, ochii și vederea
Trimiteți-le prietenilor: