Una dintre principalele componente ale metodelor chirurgicale moderne pentru tratamentul parodontitei este formarea și degajarea flapsurilor pentru a asigura un acces bun și o revizuire a câmpului de operare, în principal rădăcinile dinților pentru curățarea lor și pentru tratamentul atent al țesutului osos.
Ideea de a efectua operațiuni de mozaic și o descriere a tehnicii sale aparține lui Robicsek (1910) și Pickerill (1912).
Cu toate acestea, „strămoș“ al tuturor lambourilor este considerată metodologia dezvoltată de A. Cieszynski (1914), care a dat mai întâi o justificare științifică operație Scrappy, și anume crearea accesului ușor pentru îndepărtarea plăcii dentare (piatră) și granulare, eliminarea gingiilor și a marginii de aliniere osoase, și formarea dintelui circular ligament similaritate prin reticulare interproximale membranei mucoase gingival rămase după tăiere.
O tehnică similară a chirurgiei a fost propusă, independent de Cieszynski, în 1918 de către L. Widman și în 1920 de către R. Neumann.
În zilele noastre, această metodă este bine cunoscută sub numele de operațiune "Cheshinsky-Vidman-Neumann scrappy" sau tehnica "chirurgiei radicale", care se desfășoară de obicei pe o suprafață mare - mai des în regiunea 6-7 dinți.
Este important de subliniat faptul că operațiile de matlasat sunt prezentate de obicei, la o adâncime de PC-ul nu este mai mică de 4 mm, și formarea în flapsuri parodontale în timpul intervenției chirurgicale cu sânge de aprovizionare bun (inclusiv cu elemente parodontoplastiki) la cusături de poziție asigură o vindecare plăgilor prin intenție primară.
În anii 1920-1950. Această operație a fost folosită pe scară largă în practica parodontologică mondială, inclusiv în URSS. Cu toate acestea, unii experți a subliniat dezavantajul estetic al acestei tehnici și mobilitatea crescută a dinților, datorită unei pierderi mari de tesut osos la nivelul maxilarului nivelare arc alveolar (translație verticală într-un tip orizontal de resorbție) și gume (datorate pentru a completa excizia pungilor gingivale patologice).
În anii următori, opiniile parodontiștilor asupra capacităților reparative ale țesuturilor parodontale s-au schimbat semnificativ.
C. Dominic se referă la funcționarea lui Cieszynski-Widmann-Neumann. în astfel de cazuri, la metodele de alegere. Contraindicația este o astfel de etapă a procesului, în care orice tratament este imposibil. Este dificil să nu fiți de acord cu acest lucru, amintindu-vă doar de patologia somatică concomitentă a pacientului cu parodontită.
Mai precis introduce metode moderne de chirurgie lambou poate fi având o idee a clapei parodontale, care sunt pline și divizat, și poziția de simplu.
O clapă "plină" constă dintr-o mucoasă, un strat submucos și un periost, adică o clapă în toată grosimea. Clapeta divizată constă din epiteliu și țesutul conjunctiv, adică periostul rămâne pe os. Rețineți că există clapete mucus-periostale (Buch-Chechik, SI 1959, Kulazhenko VI 1960, Ertle I. 1947). Clapeta simplă după operație este readusă în locul inițial (câmpul de operare), iar clapeta de poziție este mutată într-un nou loc.
Principiile de bază în formarea flapsurilor parodontale au fost formulate în lucrările lui MV Zola (1972), D. R. Morse (1974), F. S. Weine (1976) și colab.
Acestea ar trebui să adere la efectuarea operațiunii, în orice modificări patchwork: forma clapei trebuie să fie suficientă pentru o circulație adecvată în ea, și anume clapeta de la baza acesteia ar trebui să fie mai mare; .. ținând seama de "hemoarhitectonica" regiunii operate, adică luând în considerare localizarea mănunchiurilor vasculare-neuronale în conducerea incizilor; Nu faceți incizii verticale direct peste zona rădăcinii sau prin papila interdentară; închiderea obligatorie a domeniului de activitate. Această ultimă condiție este necesară pentru a închide plasturele parodontal expus anterior pentru a evita pierderea excesivă a țesutului osos.
Este important de remarcat faptul că toate patch-urile inițial să fie formate într-o grosime totală, deoarece acestea sunt în timpul funcționării pot fi convertite cu ușurință la Split.
Metodologie "chirurgie radicală" pentru a forma o simplă clapă de A. Cieszynscki (1914), L. Widman (1918), R. Neumann (1920). După anestezia privind limitele câmpului operativ pe dreapta și din stânga fac două incizii verticale de la marginea gingivală la tranziția falduri, și nu trebuie să treacă prin papilelor interdentare, deoarece acest lucru va complica suturii ulterioară.
Apoi face tăieturi orizontale cu vestibular și lateral oral la baza papilelor interdentare excizat mucoasa alterată margine gingivală.
Cojit flapsuri mucoperiosteal și îndepărtat sub vedere subgingival controlul tartrului, granularea, alterarea țesutului osos produc suprafață interioară deepitelizatsii a clapei, suprafața rănii este tratată cu o soluție de 3% peroxid de hidrogen. Clapa este prevăzută în loc, suturile aplicate secțiuni verticale, precum și în spațiile interdentare.
Dezavantajele tehnicii descrise sunt o scădere a înălțimii arcului alveolar și o expunere semnificativă a gâtului dinților. Prin urmare, în forma inițială, intervenția chirurgicală este rar utilizată în zilele noastre, se folosesc diverse modificări.
Astfel operația Widman modificată a fost propusă de S. P. Ramfjord, R. R. Nissle (1974). După anestezie, se efectuează o incizie, retractând 0,5-1 mm de la marginea gingiei la un unghi de 30-35 ° față de creasta arcului alveolar, păstrând marja gingivală scoasă. Flape mucoid-periosteal flap. A doua incizie se face paralel cu axa dintelui, prin partea inferioară a buzunarului dentogingival, până la peretele osos al alveolului. A treia incizie se află în spațiul interdental de-a lungul vârfului creastei interalveolare.
Îndepărtați țesuturile modificate ale marginii gingivale, granulația, depunerile de tartru. Aplicați cusăturile în spațiile interdentare și un pansament de protecție. Respingerea nivelarea osului alveolar și arc blând legate de țesuturile moi reduc gradul de recesiune gingivală în perioada postoperatorie.
Chirurgia lamboului este foarte eficientă în modificarea furtunii VI Lukyanenko-AA (1974), în care inciziile verticale nu sunt efectuate pentru a evita retragerea semnificativă a gingiei din cauza cicatricilor.
Incizia orizontală este realizată de-a lungul marginii gingival vestibular și laturile orale arc alveolar la nivelul osului la un unghi de 35 ° față de suprafața rădăcinii, conectarea acestora la ultimul dinte și continuând până la 0,5-1,0 cm.
incizii orizontale În cazul în care câmpul de operare este pornit doar o parte a arcului alveolar se recomandă extinde la zona de doi dinți adiacenți pentru a asigura o inspecție vizuală completă după clapele delaminare mucoperiosteal care produc adâncimea pungilor parodontale.
În acest caz, depozitele subgingivale de granulare calcaroasă sunt îndepărtate. Nu este necesară o procesare suplimentară a suprafeței interioare a clapetei muco-periostale, de regulă. Se recomandă tratarea cu ușurință a țesutului osos în scopul regenerării optime. Suprafața plăgii este tratată cu o soluție 3% de peroxid de hidrogen. Mucoid-periosteal flaps sunt plasate în locul lor original și fixate cu suturi în spațiile interdentare.
Operațiunea secundară de înmuiere. In ultimii ani, din ce în ce vizează de intervenție chirurgicală nu este numai eliminarea sau reducerea adâncimii pungii parodontale, dar, de asemenea, a restabili atașamentul parodontal alterată (Krekshino VE 1962, și colab.). Condițiile necesare pentru aceasta sunt:
- eliminarea completă a epiteliului și granulelor proliferative;
- curățarea optimă a cimentului din rădăcina dentară, adică îndepărtarea completă a depunerilor dentare;
- crearea unui cheag de sânge complet și protecția împotriva infecției (Bezrukova AP 1987).
În scopul optimizării procesului de recuperare se recomandă atașarea parodontal conjunctiv în timpul peticire operație după îndepărtarea completă a plăcii și lustruirea dinților suprafață rădăcină demineralizare produce timp de 2-5 minute cu o soluție de acid citric (pH = 1).
Acest lucru este realizat prin turundae urmată de irigare din soluția de clorură de sodiu izotonică suprafața plăgii. Aplicații fibronectina glicoproteină autolog (derivate din plasma sanguină a unui pacient) pe suprafața rădăcinilor dinților după aplicarea acidului citric și înainte de suturarea crește foarte mult utilitatea atașament parodontal (Caffesse R. Y. [et al.], 1987,1988).
Operația de mozaic cu gingivoplastie conform lui Kalmi (1949) se desfășoară în zona dinților anteriori ai maxilarului superior în prezența buzelor dentogingivale cu o adâncime de 5 mm și mai mult.
După anestezia formată lambou mucoperiosteal, tartru a fost îndepărtat prin tratare cu suprafață rădăcină și clapeta deepitelizatsii în modul obișnuit. Apoi, în regiunea de 11,21 dinți, se realizează incizii oblici convergente, în partea superioară a corpului la nivelul pliului de tranziție, continuând ca orizontală.
Flapsurile rezultate sunt mutate în gâturile anatomice ale dinților și fixate prin suturi în spațiile interdentare. Defectul membranei mucoase din regiunea pliului de tranziție este acoperit cu turon iodoform, iar vindecarea are loc prin tensiune secundară.
Lucrări de lucrare cu plasmă muco-periostală conform lui VI Kulazhenko (1960). După anestezie de-a lungul marginilor laterale ale câmpului de operare, două incizii sunt făcute din marginea gingivală, mai întâi oblică în jos și distal, apoi inciziile sunt mai verticale, în spatele platoului de tranziție al vestibulului gurii.
Mucoid-periosteal flap exfoliate din pliul de tranziție, produce chiuretaj. Dacă clapeta nu este suficient de mobilă, pe latura sa interioară, la 15-20 mm de margine, se efectuează o tăiere orizontală a periostului, iar mucoasa este decojită în direcția pliului de tranziție. Clapeta este introdusă, fixată prin suturi în fiecare spațiu interdentar.
Metoda de deplasare a clapei prin crearea unui "pod larg" (Borszewska N. 1973). Diferența principală a acestei operațiuni este de a efectua secțiune arcuită lambou muco periostal laxativ în vârfurile de proiecție ale rădăcinilor dinților, ceea ce permite clapei să se miște gâturi dinte anatomice.
Cusăturile sunt plasate pe incizii verticale. Porțiunea nudă a osului la locul inciziei de slăbire se vindecă prin tensiune secundară sub tamponul iodoform.
Operația de patchwork de NE Yrupe, R. F. Warren (1956) este prezentată atunci când există o expunere a rădăcinii unuia sau a doi dinți adiacenți. Următoarele condiții sunt necesare pentru o intervenție operativă:- adancime profundă a cavității orale;
- absența mobilității patologice a dinților;
- prezența unei zone adecvate a gingiei donatoare este medială (sau distală) a defectului.
Metodologie: după anestezie modificată excizate de aproximativ 2 mm lățime țesut gingival margine în zona rădăcinii expuse, produc îndepărtarea plăcii dentare și a lustrui suprafața rădăcinii.
defect lateral, o oarecare distanță la o distanță mai mare decât lățimea, producând verticală secțiune gingia tranzitorie ori mai sus, și apoi o secțiune orizontală de-a lungul marginii gingivale și dezlipirea clapa pe picior, care este transferat în regiunea defectului și cusăturile fixe.
Dacă rădăcinile a doi dinți adiacenți sunt expuși, atunci flapsurile, conform metodei descrise, sunt formate și deplasate din două părți. Pe suprafața plăgii se aplică un pansament de protecție sau un tampon de tifon de iod.
Operația conform primului-ministru Egorov (1967) se realizează atunci când rădăcina dintelui este expusă pe maxilarul inferior.
După anestezia excizate marginea gingivală modificată a zonei defect, apoi se formează două clape triunghiulare ale AA Limberg: muco-periostală la marginea inferioară a defectului și muco-periostal osului - în domeniul pliu de tranziție. Produce o mișcare reciprocă a lambourilor. Rezultatul intervenției chirurgicale este o recuperare parțială a pereților vestibulare ale alveolelor și marginea gingivală a zonei defect.
O metodă eficientă de tratament sunt operațiile de patch-uri cu plasticitatea buzelor osoase. Ca material plastic este pulverizat AutoBone (Miguschenko NI 1968), liofilizat făină de oase (Kiselev VA 1969), măduvă osoasă alogenic (Solntseva TA 1979) brefoosteoplast (Gadjiyev SA Zemskaya E. A. 1983) kollaost (Bajanov N. și colab., 1983) și altele.
Toate aceste materiale într-o măsură mai mare sau mai mică, să exercite o influență pozitivă asupra procesului de osteogeneză reparatorie, cu toate acestea, există dificultăți asociate cu prepararea, depozitarea, sterilizarea și așa mai departe. N. Se observă că, în majoritatea cazurilor, ele sunt resorbite și înlocuite cu cicatrice ale țesutului conjunctiv (Nikitina T. . 1982).
Ca acesta din urmă, hidroxilapatita poroasă este utilizată sub formă de granule cu diametrul de 0,5-1,0 mm, care este introdusă în buzunarele osoase în stadiul final al intervenției chirurgicale, înainte de aplicarea suturilor.
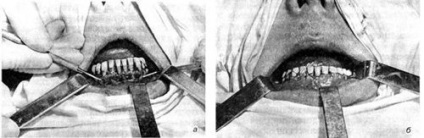
Operațiunea cu palete: tehnica WMEDA. a este etapa operației; b - după sutură
Perioada preoperatorie în tratamentul bolilor parodontale inflamatorii este importantă.
Tratamentul local în această perioadă se numără evenimentul PKGPR, pe mărturia unui, terapie anti-inflamator sclerozant, reabilitare ocluzală, utilizarea unor metode fizice de tratament, atele. Acesta din urmă este extrem de important atunci când efectuează operațiuni și cusută gingivoplastia, din cauza pierderii parțiale a arcelor osului alveolar ale fălcilor, și, prin urmare, cu creșterea mobilității dinților în perioada postoperatorie imediată (8-30 zile. După intervenția chirurgicală) în cazul în care procesele de osteogenezei reparatorie nu atât sunt active.
Prin urmare, dinții temporară sau permanentă atele (indicație) este o componentă necesară a succesului tratamentului integrat al bolii parodontale. Tratamentul general, astfel, pot include saturarea organismul cu vitamine, oligoelemente, incluzând săruri de Ca, Mg, F, P, imunomodulator si terapie antibacteriană, precum și agenți de desensibilizare, terapie cu oxigen hiperbaric (HBO), preparate de îmbunătățire a gemomikrotsirkulyatsiyu și m. P.
Este important de remarcat faptul că, în timpul etapei chirurgicale de tratament al bolilor parodontale într-un mediu spitalicesc, nu ar trebui să reducă aceste evenimente pentru pregătirea preoperatorie a pacienților ca urmare a punerii în aplicare a tratamentului standard, de spitalizare spital. executa mai competent evenimente de pre-operative in stabilirea ambulatoriu si intra in departamentul dentar al unui spital, imediat inainte de operatie.
"Boli, leziuni și tumori ale regiunii maxilo-facială"
ed. AK Iordanishvili
Articole similare
-
Operațiile pe picior (chirurgia estetică a piciorului) din Rostov pe deformarea Don, valgus,
-
Este posibilă compactarea după operație prin consultarea medicului?
Trimiteți-le prietenilor: