Sub microscop, căpușa are o dimensiune de aproximativ 0,5 mm, o formă alungită, o culoare translucidă.
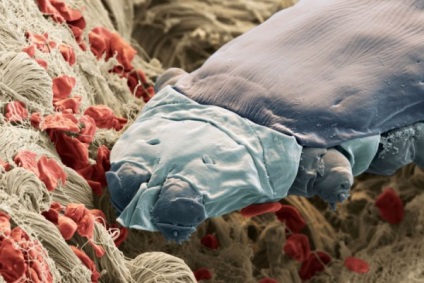
Cine este un bilet subcutanat?
Pielea umană este un loc ideal pentru a trăi o varietate de microorganisme, ciuperci și acarieni subcutanat.
Acarianul subcutanat trăiește pe piele complet la oameni sănătoși. Este, de fapt, pentru o persoană symbiont, hrănire solzi cornos și sebum, precum și protejarea organismului de la bacterii.
Tusea subcutanată trăiește pe scalp, în foliculii de păr și în canalele glandelor sebacee. Fiind în straturile superioare ale epidermei, nu provoacă nici un simptom. Când este scufundat în straturile profunde ale dermei provoacă boli inflamatorii ale pielii.
Manifestarea acțiunii cecului subcutanat apare atunci când proprietățile imunologice ale organismului scad.
Semnul morfologic al prezenței căpușei pe piele va fi:
- acnee erupție;
- prezența petelor și a papulelor pe piele;
- formarea de trăsături secundare sub formă de excoriație și cruste.
Elementele morfologice secundare apar din cauza pieptenerii.
Ce contribuie la apariția activității parazitare?
Cauzele apariției activității parazitare:
- Scăderea proprietăților imunologice ale corpului uman.
- Vârstnici. La vârstnici, riscul bolii este mult mai mare decât cel al tinerilor.
- Tulburări metabolice.
- Bolile cronice ale tractului gastrointestinal (gastrită cronică, colecistită, pancreatită și altele),
- Suprasolicitarea mintală.
- Utilizarea băuturilor care conțin cofeină, precum și a alcoolului.
- Sezonalitatea. Cea mai frecventă exacerbare a bolii survine în vremea caldă.
- Efect termic asupra pielii (saune, băi).
- Sarcina.
- Utilizarea anumitor medicamente - corticosteroizi.
- Boli ale glandelor sebacee asociate cu creșterea excreției de grăsime - seboree.
- Unele boli ale pielii sunt rozacee.
- Schimbarea acuității vizuale - astigmatism, strălucire.
- Boli ale sistemului endocrin.
- Încălcarea regimului igienic.
- Încălcarea integrității pielii - o leziune a pielii.
Cum se recunoaște demodicoza?
Elementele morfologice secundare și secundare sunt determinate pe piele:
- Papulele (nodulii) cu dimensiuni cuprinse între 0,3 mm și 0,5 mm sunt hiperemice.
- Bubulează în mai multe milimetri.
- Pustulele (pustulele) sunt hiperemice în periferie.
- Erupție acneică (acnee).
- Petele sunt roșii.
- Capacele de piele sunt colorate lucioase, grase. Suprafața pielii este neuniformă. Aceasta se datorează depunerii de săruri de calciu în grosimea pielii.
- Mâncărime puternice, urme de pieptănare și mâncărimi, adesea, tulburări noaptea sau seara. Acest lucru se datorează activității de noapte a parazitului.
- Căderea părului în zona afectată.
- Măriți dimensiunea nasului.
Semnele unei bifaturi din pielea feței pe pleoape
O caracteristică distinctivă a tranziției bifazelor de pe pielea feței în ochi va fi:
- ochii obositi;
- în pleoapa pleoapelor se formează hiperemie;
- umflarea, mâncărimea;
- cântare.
Ramele vor cădea la locul leziunii. Vor fi deasemenea arbori de păr cusute.
Probabilitatea infectării cu acarieni
Modalități de infectare cu acarieni:
- În general, infecția apare de la o persoană la alta, dar este posibilă calea de transmitere de la animale domestice - pisici și câini.
- Se transmite prin contact, prin lenjerie de pat sau lenjerie de pat.
- Posibile infecții în saloanele de coafură, saune, băi, piscine.
- Nerespectarea igienei personale.
- Riscul bolii la persoanele cu un sistem imunitar scăzut este în mod dramatic crescut.
Relația dintre acarieni și boli
Există multe patologii concomitente ale organismului, care sunt asociate cu apariția demodicozelor.

- Tulburări în sistemul imunitar;
- Endocrinopatiile, de exemplu, diabetul zaharat;
- deficiențe de vitamine;
- retinopatie;
- Boli ale tractului gastro-intestinal;
- Traumatismul cutanat;
- Boli de piele.
Contraindicații pentru pacienții cu demodicoză
Pacientul cu demodicoză este interzis:
diagnosticare
Diagnosticul de demodicoză se bazează pe:
- Plângeri ale pacienților.
- Examinarea zonei afectate a feței sau a pleoapelor, precum și a globului ocular.
- Studiul sub microscopul pielii afectate și detectarea căpușei, iar materialul pentru examinare este luat prin răzuire.
În acest caz, pacientul trebuie sfătuit să nu facă duș sau baie cu o zi înainte de examinare, dacă este detectată deteriorarea ochiului.
Metode de luptă
Tratamentul demodectic poate varia de la câteva săptămâni la un an. Se folosesc atât acțiuni sistemice, cât și acțiuni locale.
Preparate locale
Atunci când se aplică unguentul, merită să se țină seama de intoleranța individuală a pacientului.
Preparate complexe Demodex:
- Utilizat sub formă de creme, unguente, loțiuni.
- Are un efect antiparazitar pronunțat.
- De asemenea, creează un blocaj în sistemul respirator al acarienilor, astfel ucigându-i.
- Este folosit în mod eficient pentru alte boli ale pielii (rozacee, acnee).
- Reduce pruritul.
- Întineresc și restabilește integritatea pielii.
- Împiedică îngroșarea stratului cornos al epidermei.
- Reduce excreția glandelor sebacee.
- Are un efect antimicrobian.
- Aplicați în zonele afectate ale pielii de mai multe ori pe zi.
Efecte antimicrobiene
Ele au un efect antimicrobian, precum și unguente, sunt utilizate pentru a suprima sistemul respirator al căpuțelor.

- Imunostimulante. După cum sa menționat mai sus, demodicoza poate apărea pe fondul unor încălcări ale sistemului imunitar.
- Vitamine.
- Ichthyol unguent este folosit ca un agent anti-inflamator, promovează vindecarea rapidă a pielii.
- Benzil benzoat. Pătrunde în straturile exterioare ale parazitului, încălcând astfel toate funcțiile vitale ale parazitului.
- Medicamentele de desensibilizare (Suprastin, Tavegil) sunt necesare pentru a preveni reacțiile alergice.
- Ulei de brusture. Ele sunt folosite pentru distrugerea pielii.
- Physostigmine, armine este utilizat pentru localizarea procesului patologic în ochi.
- Alcool salicilic - pentru a asigura uscarea pielii afectate.
Măsuri preventive
În plus, aveți nevoie de următoarele:
- Corecția imunității (utilizarea echinaceei, imunostimulante).
- Evitați rănile pielii.
- Evitați supratensiunile fizice și mintale.
- Excludeți drumețiile în saune, băi.
- Faceți o baie în apă caldă.
- Respectați regimul de igienă.
- Nu faceți proceduri cosmetice.
- Limitați utilizarea unguentelor steroidului.
- Este necesar să procesați zilnic patul și lenjeria.
- Eliminați complet alcoolul.
Rețete populare pentru tratament
- Decocția de pelin:
- luați câteva linguri de lapte de pelin și turnați-l cu un litru de apă fiartă;
- lăsând câteva ore să bea o jumătate de ceașcă o săptămână.
- Trichopolum zdrobit cu ulei de ricin:
- luați câteva comprimate trichopolum, puteți să-l cumpărați în orice farmacie, să-l împrăștiați în pudră;
- se amestecă cu ulei de ricin;
- amestecul rezultat aplicat pe zonele afectate ale pielii înainte de culcare, dimineața este necesar să se spele.
- 6% oțet de cidru de mere:
- utilizați-l ca un unguent;
- aplicați pielea afectată cu un tampon de bumbac;
- Evitați contactul cu oțetul din ochi.
- Decoction bazat pe coaja de stejar. Folosit ca loțiuni.
- Aloe strivită. Înainte de utilizare ca loțiune, trebuie să fie înfășurată în bandaj și aplicată pe piele sau pe pleoape.
- Utilizați un decoct de mușețel sau salvie. Utilizate ca loțiuni:
- luați câteva linguri de mușețel și turnați 200 ml de apă;
- după două ore, este necesar să se umezească într-un decoct și să se aplice pe piele cu un bandaj sau tampoane de bumbac.
- Streptocidul unguent sau pulbere se aplică pe zonele afectate ale pielii.
concluzie
- Nu zgâriați pielea afectată, chiar dacă este însoțită de mâncărime severă. În acest caz, există o mare probabilitate de infectare în straturile profunde ale dermei cutanate, cu dezvoltarea bolilor pielii purulent-inflamatorii. În plus, atunci când pieptene vă contribuie la introducerea parazitului în straturile mai profunde ale pielii.
- În timp, contactați un specialist.
- Urmați toate recomandările medicului.
- Tratamentul patologiei concomitente.
Articole similare
-
Bite bug-uri pe corpul uman în timp ce arata, tratament, competent despre sănătate pe ilive
-
Cum să eliminați în siguranță biciul sub piele (5 fotografii) - trinikisi
Trimiteți-le prietenilor: