Tularemia - bolile focale naturale zoonotice cu mecanism de transmitere transmisibilă, caracterizată prin fenomenul de intoxicație, febră, modificări în localizarea poarta de intrare a infecției, ganglionii limfatici regionali, și uneori ochii. Focurile naturale de tularemie sunt frecvente în toată emisfera nordică: boala apare în Europa (inclusiv Rusia), Asia (Japonia), America de Nord și Africa.
Etiologia tularemiei
Agentul cauzal al tularemiei este Francisella tularensis. biovar tularensis. - un mic baston negativ Gram-negativ, de 0,3-0,5 microni, fără spori. Condiții favorabile pentru creșterea tijelor sunt temperatura de 37 ° C și pH 6,7-7,2 în condiții aerobe. Francisella tularensis - anaerobă facultativă, crește prost pe medii nutritive. Cultivate pe medii îmbogățite (agar sanguin, medii care conțin gălbenuș de ou, glucoză, cisteină). Este stabil în mediul extern. La o temperatură de 0-4 ° C, poate persista în apă sau sol timp de până la 6-9 luni, în organele animalelor căzute - până la 2-3 luni, în piei de animale - până la 40 de zile.
Bagheta moare rapid sub acțiunea razelor solare directe (timp de o jumătate de oră), a diferitelor soluții dezinfectante și a temperaturii înalte. Când fierbe Francisella moare în decurs de 1-2 minute, la 60 ° C - după 5-10 minute. Este sensibil la dezinfectanți. Soluțiile de cloramină, varul de clor ucid în 3-5 minute. Este rezistent la iradieri ultraviolete, uscare. În ceea ce privește eritromicina, două opțiuni circulă: stabile și sensibile.
Bacilul tularemic se referă la paraziți intracelulari, trăiește în fagocite, suprimând capacitatea lor de a ucide celulele străine. Are un complex de factori de patogenitate: capsulă, fagocitoză opresivă. neuraminidaza, care promovează atașarea bacteriei la celulele țintă și endotoxină, care cauzează simptomele generale de intoxicare atunci când celula microbiană este distrusă. În plus, F.tularensis are receptori care se leagă la fragmentul Fc al anticorpilor IgG, care perturbă activitatea sistemului complementar și macrofag.
În forma virulentă (cu capsulă) F.tularensis are două tipuri de antigeni: O (somatic) și Vi (antigenul capsular). Este cunoscut faptul că antigenul O este similar cu același antigen în brucela (vezi Bruceloza) și Yersinia. Pierderea capsulei și a antigenului Vi duce la pierderea baghetei de virulență. Afectat în acest fel, bagheta nu mai poate provoca o boală gravă, deoarece este distrusă de sistemul imunitar uman.
Sursa de infecție și rezervor al agentului patogen în natură sunt animalele bolnave. Acestea sunt în principal mici mamifere :. Apă și vole comune, vole de apă, unele specii de gerbili, hamsteri, muskrats, iepuri, etc. De la rozătoare, sălbatice pot fi infectate sinantrope.
Patogeneza tularemiei
Tularemia poate fi infectată în mai multe moduri:
- transmisibile - prin căpușe (în special ixodide) și prin diptera care alăptează din sânge (țânțari și muște, purici, muște de cerbi);
- contactul - atunci când este mușcat de rozătoare, prin pielea deteriorată în contact cu animalele bolnave, îndepărtându-le din piele și mucoase (conjunctiva);
- aer - praf - prin membranele mucoase ale căilor respiratorii, atunci când sunt inhalate contaminate cu praful agentului în timpul treierii pâinii, transportând paie, uscând cereale etc.
- alimente - atunci când consumați alimente contaminate cu scaune de produse rozătoare;
- apă - cu utilizarea de apă necontaminată și de scăldat în corpurile de apă poluate.
F.tularensis este o bacterie extrem de virulentă, doar câteva microorganisme viabile sunt suficiente pentru dezvoltarea bolii atunci când aceasta este introdusă în piele sau prin aspirație. când sunt infectate prin gură, sunt necesare mai mult de 100 de celule microbiene.
În zona porții de intrare, agentul cauzal al tularemiei se înmulțește și provoacă o reacție inflamatorie. Mai mult, prin vasele limfatice, ajunge la ganglionii limfatici, unde provoacă inflamație. Se formează Bubo - un ganglion limfatic mărit și inflamat, în care microbii se înmulțesc, parțial mor, eliberând endotoxina, provocând simptome de intoxicație generală. Agentul cauzal este capabil de diseminare hematogenă. In acest caz se dezvoltă limfadenopatie generalizată posibil granuloame (sigiliu) și ulcere necrotice în diferite organe și țesuturi (ficat, splină, plămâni). După boala transferată, persistă imunitatea persistentă pe toată durata vieții.
Simptomele și diagnosticarea tularemiei
Prin durata cursului, se disting forme acute, prelungite și recurente ale bolii; În ceea ce privește severitatea, tularemia este împărțită la ușoară, moderată și severă. În funcție de mecanismul de infecție, se dezvoltă următoarele forme de tularemie:
- Forma bubonică - cea mai comună formă a bolii, prevalența acesteia este în funcție de date diferite de la 50 la 70% din cazuri. Atunci când modificările inflamatorii ale pielii la poarta de intrare sunt mici sau neobservate (cu admitere târzie), vorbește despre o formă bubonică.
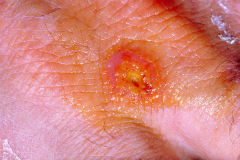
- Bacteria ulcerativă (bubotică dermică) se manifestă prin apariția la locul agentului de infectare a agentului cauzal care se transformă rapid într-o veziculă. Vezicula este deschisă și se formează în locul ei un ulcer superficial, dureros sau mâncărime, cu o descărcare sero-purulentă pe fondul unor modificări cutanate inflamatorii.
- Forma în formă de glob de ochi este rară (1-2% din cazuri), apare atunci când agentul patogen este introdus prin conjunctiva oculară și este caracterizat de keratoconjunctivită unilaterală.
- Formularul anginoase-bubonică (aproximativ 1% din toate cazurile) se caracterizează printr-o leziune unilaterală a amigdalei sub forma de angina (boala limbii albastre, diphtheritic, necrotic) și limfadenita submandibular sau cervical.
- Forma abdominală a tularemiei se dezvoltă cu calea alimentară a infecției. Această formă este caracterizată de o leziune a ganglionilor limfatici mezenterici, care este însoțită de o durere severă în abdomen.
- Forma pulmonară are loc cu infecție prin aspirație și se manifestă prin pneumonie, caracterizată printr-un curs sever, cu toxicoză marcată.
- Forma generalizată de tularemie se desfășoară fără focare locale cu leziuni cu intoxicație severă, febră septică, adesea ondulată.
Perioada de incubație a tularemiei este de la câteva ore la 21 de zile, în medie de 3-7 zile. Boala incepe acut cu o febra marcata - temperatura corpului creste la 38-40 ° C. Ulterior, febra poate lua forma de remitere sau intermitentă (intermitentă). Durata perioadei febrile cu tularemie variază de la caz la caz, variind între 5 și 30 de zile.
Pacienții sunt preocupați de o durere de cap. amețeli. durere musculară, pierderea apetitului, slăbiciune generală. De la primele zile de îmbolnăvire, înroșirea și umflarea feței, se observă injectarea de vase ale sclerei și roșeața conjunctivei. Poate exista o erupție cutanată - eritematos, maculopapulară, petetală sau trandafir. Există limfadenită, localizarea acestora depinzând de forma clinică a bolii (infecție cu poarta de intrare). După cum sa arătat mai sus, cu o creștere semnificativă a ganglionilor limfatici mezenterici (forma abdominală a tularemiei), durerea abdominală este posibilă. La majoritatea pacienților, se determină creșterea ficatului și a splinei. La unii pacienți, o tuse uscată apare în ziua 3-5 a bolii. În sânge în primele zile ale bolii, se observă leucocitoză moderată. creșterea ESR.
Diagnostic. Diagnosticul clinic al tularemiei se bazează pe utilizarea reacțiilor serologice și a testului alergic la nivelul pielii. Când RA este formulat ca un antigen, se utilizează o suspensie de bacterii tularemice ucise cu formalină. Diagnosticul este un titru de 1: 100 sau mai mult, RPHA este de obicei pozitiv de la 2 săptămâni. Răspunsul la 3-5 zile de boală este pozitiv când se utilizează un test alergic la piele. Eșantionul este specific. Tularinul se injectează intradermic în 0,1 ml în treimea mijlocie a antebrațului. Reacția este evaluată după 24-48 de ore. Se consideră pozitiv în prezența roșeaței și infiltrației.
Pentru a izola patogenul, se utilizează un test biologic pe șoareci albi. Această metodă investighează organele animalelor, artropodelor, hidrobionților, apei, diferitelor substraturi ale mediului și materialelor de la oameni. Animalele mor din cauza tularemiei timp de 3-4 zile, mai puține ori mai târziu. Din organele animalelor bioprogenice căzute, se fac amprente și culturi pe mediul gălbenuș.
Prevenirea și tratamentul tularemiei
În tratamentul pacienților cu tularemie se utilizează un număr de medicamente antibacteriene (vezi tabelul ↓), care sunt prescrise pentru toate formele clinice ale bolii.
Principiile chimioterapiei antibacteriene la tularemie [1]
În interior, în 4 recepții
Durata tratamentului este de obicei 10-14 zile, dar cu conservarea febrei poate fi crescută la 5-7 zile de la temperatura corporală normală. Medicamentele alternative (cloramfenicol, tetraciclină) sunt utilizate pentru pacienții cu intoleranță la aminoglicozide, dar trebuie remarcat faptul că aceste medicamente au un efect bacteriostatic, cu asociat recidive mai frecvente în timpul recepției lor.
Detoxicarea și terapia cu oxigen sunt efectuate, în funcție de indicații, se utilizează fonduri cardiace. Atunci când bulele fluctuante, se recomandă aspirarea conținutului cu aplicarea ulterioară a unui pansament aseptic cu 1% tetraciclină și 1% unguent levomicină.
Cu forma ochilor, 5-10% soluție de sulfacil sodiu este instilat în sacul conjunctival de 3 ori pe zi. Cu formă anginozon-bubonică, gargara este folosită pentru clătirea gâtului cu o soluție de furacilin 1: 5000 de 3 ori pe zi.
Scrieți la spital după recuperarea completă. Prezența buboilor nedizolvate nu este o contraindicație pentru descărcarea de gestiune.
Prevenirea. Baza pentru prevenirea tularemiei este limitarea contactului și combaterea rozătoarelor, precum și respectarea reglementărilor de siguranță atunci când se lucrează în depozite, hambare și hambare.
Pe teritoriile cu tularemie enzootică, se efectuează profilaxia specifică a populației cu un vaccin antitumoralic uscat viu. Vaccinarea se administrează persoanelor peste 6 ani cu o singură metodă de piele pe suprafața exterioară a treimii mijlocii a umărului. Revaccinarea se efectuează la fiecare 5 ani.
Articole similare
Trimiteți-le prietenilor: