Ciroza hepatică
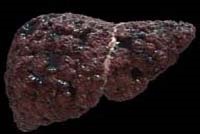
Ciroza este caracterizată de apariția în țesutul hepatic a nodurilor țesutului conjunctiv, proliferarea țesutului conjunctiv, formarea de lobuli "false". Ciroza se caracterizează prin mărimea nodurilor asamblate pe micul nod (multe noduli cu diametrul de până la 3 mm) și nodul grosier (nodurile depășesc 3 mm în diametru). Schimbările în structura corpului, spre deosebire de hepatită, sunt ireversibile, astfel încât ciroza se referă la boli incurabile.
Printre cauzele dezvoltării cirozei hepatice, abuzul de alcool este cel care conduce (de la 35,5% la 40,9% dintre pacienți). Pe locul doi se află hepatita virală C. La bărbați, ciroza se dezvoltă mai des decât la femei, ceea ce este asociat cu o prevalență mare a abuzului de alcool la bărbați.
Etiologie și patogeneză
În majoritatea cazurilor, cauza cirozei hepatice este abuzul de alcool și hepatitele virale B și C. Consumul regulat de alcool în doze de 80-160 ml de etanol conduce la apariția unei boli hepatice alcoolice. care, la rândul său, progresează odată cu apariția cirozei. Printre persoanele care abuzează de alcool timp de 5-10 ani, ciroza suferă 35%.
Hepatita cronică conduce adesea la degenerarea fibrotică a țesutului hepatic. Primul loc în frecvența diagnosticului este hepatita virală B și C (hepatita C este predispusă la fluxul mai distructiv și progresează mai frecvent la ciroză). De asemenea, ciroza poate rezulta din hepatita cronică autoimună. cholangita sclerozantă. hepatita colestatică primară, îngustarea conductelor biliare, stagnarea bilei.
Ciroza, care se dezvoltă ca urmare a tulburărilor în circulația bilei, se numește biliar. Ele sunt împărțite în primar și secundar. În cele mai multe cazuri, cele mai frecvente cauze ale cirozei sunt virusurile cronice ale virusului hepatitei B și C și abuzul de alcool. Cauza cirozei hepatice poate fi o patologie de schimb sau o deficiență a enzimelor: fibroza chistică. galactosemie. glicogenă, hemocromatoză.
Factorii de risc pentru degenerarea țesutului hepatic includ, de asemenea: degenerare hepatolenticulară (boala Wilson), medicamente hepatotoxice primire (metotrexat, izoniazida, amiodaronă, dopa metil), insuficiență cardiacă cronică. sindromul Bud-Chiari, intervenția chirurgicală asupra intestinului, precum si un leziuni intestinului parazitare și hepatice. În 20-30% din cazuri la femei cauze de ciroza hepatica nu poate fi stabilită, astfel ciroza numită cryptogenic.
Principalul factor patogen în dezvoltarea cirozei hepatice este o afecțiune cronică a trofismului hepatocitelor și distrugerea lor. Rezultatul este formarea treptată a nodulului - porțiunea de țesut conjunctiv. nodurile formate comprima nave în lobuli și insuficiență circulatorie progresează. Atunci când această mișcare a sângelui în vena portă ingreuneaza, vasele de sânge și preaplin pererastyagivayutsya. Sângele începe să caute soluții și, în primul rând, se deplasează prin vasele de circulatie colaterale, ocolind ficatul. Receptacles care presupun cea mai mare parte a fluxului sanguin hepatic - vene esofag si stomac, hemoroizi, perete abdominal anterior - considerabil overflow apare varicoase peretilor subtiere, care provoacă sângerare.
Simptomele cirozei hepatice
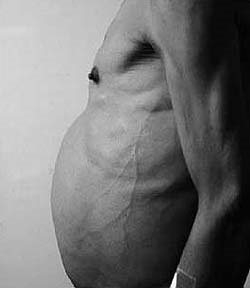
Asimptomatică observate la 20% dintre pacienți, de multe ori boala apare inițial cu simptome minime (balonare, scăderea performanței), mai târziu se poate alătura durere surdă periodică în cadranul din dreapta sus, provocate de alcool sau depreciate dieta si nu raspund la antispastice primire, satietate precoce (senzație de plenitudine stomac) și mâncărimi ale pielii. Uneori există o ușoară creștere a temperaturii corpului, sângerări nazale.
Cu progresia în continuare detectate icter, semne de hipertensiune portală, varice esofagiene si sangerari venelor hemoroidale, ascită (cantitate crescută de lichid în abdomen).
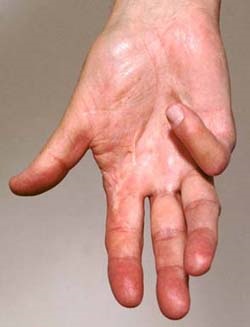
Simptomele tipice la pacienții cu ciroză hepatică „copane“ (îngroșare specifică falangelor), „sticlă oră“ (modificări caracteristice ale unghiilor), eritem palmar (inrosirea palmelor), telangiectaziile ( „vene paianjen“, proeminența vaselor subțiri subcutanate pe față și corp).
Barbatii pot avea o crestere a glandelor mamare (ginecomastie) si testiculele scad. De regulă, ciroza progresivă duce la scăderea greutății corporale, distrofiei.
Complicații ale cirozei hepatice
Una dintre complicațiile care amenință viața cirozei hepatice este insuficiența hepatică. insuficiență hepatică acută este o afecțiune terminală care necesită măsuri corective imediate, insuficiență hepatică cronică duce la tulburări severe ale sistemului nervos, datorită conținutului de amoniac în exces în sânge și creier otrăvire lor. În absența tratamentului, insuficiența hepatică curge în coma hepatică (mortalitatea pacienților din coma hepatică de la 80 la 100%).
Practic, în marea majoritate a cazurilor, ciroza progresivă este complicată de ascite și hipertensiune portală. Asciții sunt o colecție de lichid în cavitatea abdominală, manifestată ca o creștere a abdomenului, determinată prin examinare fizică, percuție. Adesea însoțită de umflarea picioarelor. Originea sa este asociată cu o încălcare a homeostaziei proteice.
Hipertensiunea portală - stagnarea sângelui în sistemul venoasei portalului, caracterizată prin creșterea fluxului venos de ocolire (colateral). Ca rezultat, se formează vene varicoase ale esofagului. stomac, rect, există rupturi ale zidurilor și sângerări. Hipertensiunea portalului vizual este determinată de simptomul "capul meduzei" - venele lărgite în jurul buricului, divergând în diferite direcții.
În plus față de cele de mai sus, ciroza hepatică poate fi complicată de infecție. apariția neoplasmelor maligne (carcinomul hepatocelular) în ficat, precum și a probabilității de apariție a insuficienței renale.
Diagnosticarea cirozei hepatice
Pentru metodele instrumentale de diagnostic, ajută completează tabloul clinic de ciroză includ ultrasunete a abdomenului (nota schimbarea marimea si forma ficatului, permeabilitatea de sunet, de asemenea, semne vizibile de hipertensiune portală, modificări ale splinei). Tomografia computerizată a abdomenului permite vizualizarea ficatului și mai multe detalii, nave, conducte biliare. Dacă este necesar, RMN-ul a ficatului și a ficatului Doppler vasculară.
Pentru diagnosticul final și alegerea tacticii de tratament, este necesară biopsia hepatică (permite evaluarea naturii modificărilor morfologice și realizarea unei presupuneri privind cauzele dezvoltării cirozei). Ca metodă auxiliară pentru identificarea cauzelor acestei boli, se folosesc metode pentru identificarea deficiențelor enzimatice, examinarea parametrilor metabolismului fierului, activitatea proteinelor - markeri ai tulburărilor metabolice.
Tratamentul cirozei hepatice
Tratamentul pacienților cu ciroză hepatică trebuie să îndeplinească următoarele sarcini: pentru a opri degenerarea progresiva a tesutului hepatic, pentru a compensa tulburări funcționale existente, pentru a reduce sarcina asupra venelor fluxului sanguin colateral, prevenirea complicațiilor.
Terapia medicamentoasă este ciroza hepatică corectarea simptomelor asociate cu tulburări metabolice, aplicarea hepatică (ademetionine, ornitina, acid ursodeoxicolic). De asemenea, au fost utilizate medicamente care promovează excreția amoniacului și normalizarea florei intestinale (lactuloză), enterosetice.
In plus fata de tratamentul direct al cirozei, terapia medicamentoasa administrat pentru a combate o patologie care a cauzat degenerarea țesutului hepatic: interferon antiviral, terapia hormonala de boli autoimune, etc ..
În ascite severe, se efectuează paracentezarea și pomparea excesului de lichid din cavitatea abdominală. Pentru formarea unui flux sanguin alternativ, se efectuează manevrarea vaselor colaterale. Dar tehnica chirurgicală cardinală pentru tratarea cirozei este transplantul ficatului donator. Transplantul este indicat pentru pacienții cu evoluție severă, progresie rapidă, grad ridicat de degenerare a țesutului hepatic, insuficiență hepatică.
Profilaxia și prognosticul cirozei hepatice
Prevenirea cirozei hepatice constă în limitarea consumului de alcool, tratamentul în timp util și adecvat al hepatitei virale și al altor boli care favorizează dezvoltarea cirozei. De asemenea, recomandă o dietă sănătoasă echilibrată și un stil de viață activ.
Ciroza este o boală incurabilă, dar în detectarea stadiile incipiente, eradicarea cu succes a factorilor etiologici și urmați recomandările privind dieta și stilul de viață relativ favorabil prognosticul de supravietuire. Ciroza alcoolică cu continuarea abuzului de alcool este predispusă la decompensare rapidă și la dezvoltarea unor complicații periculoase.
Pacienții cu ascită avansată au un prognostic de supraviețuire de ordinul a 3-5 ani. Dacă există sângerări din venele varicoase ale fluxului sanguin colateral, mortalitatea în primul episod este de aproximativ 30-50%. Dezvoltarea comăi hepatice conduce la un rezultat letal în marea majoritate a cazurilor (80-100%).
Ciroza hepatică - tratament în Moscova
Articole similare
Trimiteți-le prietenilor: