Institutul de Cercetări de Neurochirurgie Burdenko, RAMS, Moscova
Este bine cunoscut faptul că presiunea de perfuzie cerebrală (CPP) este definită ca diferența dintre media arterial (MAP) și medie a presiunii intracraniene (ICP): CPP = MAP - ICP, măsurată în milimetri de mercur (mm Hg).
Foarte des, clinicienii confundă conceptul de CPD și perfuzia creierului. Ce este perfuzia și de ce este presiunea numită perfuzie?
Perfuzia este procesul de trecere a sângelui printr-un țesut sau un organ. Perfuzia este evaluată ca raportul dintre fluxul fluidului prin țesut și masa acestui țesut. În cazul nostru, perfuzia este raportul fluxului sanguin cerebral volumic la masa substanței creierului. Se măsoară în mililitri de sânge per 100 gr. țesut pe minut (ml / 100 g / min). Volumul mediu al volumului cerebral de sânge în condiții fiziologice este de aproximativ 50 ml / 100 g / min. Există diferențe regionale pentru materia cenușie și albă a creierului, care variază de la 70 la 20 ml / 100 g / min. respectiv. Limita de jos a fluxului sanguin cerebral, în care se dezvoltă hipoperfuzie și ischemie cerebrală, sunt bine înțelese și în studii experimentale: creier fluxul sanguin este mai mic de 30 ml / 100g / min cauzează apariția simptomelor neurologice și modificări în activitatea funcțională a neuronilor; cu o scădere la 15-20 ml / 100 g / min, apar tulburări reversibile la nivelul disfuncției membranelor neuronale; cu o scădere de sânge flux mai mic de 10-15 ml / 100g / min evoluează leziuni neuronale ireversibile si moartea neuronilor [1; 9; 10; 32]. Cu toate acestea, trebuie amintit faptul că dezvoltarea unor modificări morfologice distructive din creier nu depinde numai de gradul, dar, de asemenea, pe durata ischemiei [11; 32].
În hidrodinamica, ca și în electrodinamică, legea lui Ohm I = U / R este folosită pentru a calcula curentul (lichid sau electric). In electrodinamica, - raportul dintre diferența de potențial sau tensiunea rezistenței și în hidrodinamică - raportul dintre diferențele de presiune la începutul și capătul tubului sau tubing, pentru a rezista. Astfel, viteza volumetrică a lichidului este direct proporțională cu diferența de presiune și invers proporțională cu rezistența hidrodinamică. O diferență de presiune sau un gradient de presiune care creează un flux sanguin prin țesut și se numește presiune de perfuzie. În țesuturile corpului, presiunea de perfuzie este determinată de gradientul de presiune dintre patul arterial și cel venos. În practica clinică, folosim CPD ca măsură de substituție a perfuziei creierului, din cauza lipsei altor metode disponibile de măsurare. În conformitate cu legea de perfuzie creierului lui Ohm sau a fluxului sanguin cerebral este descris prin formula CBF = CPP / CVR, în care CBF- debitul volumetric sanguin, CPP - presiunea de perfuzie cerebrală, rezistența vasculară cerebrală CVR- [2; 9].
Măsurarea CPD.
În condiții normale condiții fiziologice ICP aproape de presiunea sinusurilor venoase ale creierului, deci DPC în stare normală este echivalent cu gradient arterio-venos. În stările patologice ale creierului asociate cu cresterea presiunii in cavitatea craniului: edem cerebral, tulburări de circulație a lichidului, apariția unei mase efect patologic - compresiune se produce in venele de la confluența sinusurilor ale creierului. Toate acestea conduc la o încălcare a fluxului venos și, în cele din urmă, contribuie la creșterea ulterioară a ICP. În acest caz, ICP depășește în mod semnificativ presiunea în sinusurile venoase ale creierului. În aceste condiții, perfuzia țesutului cerebral va depinde de gradientul dintre SBP și ICP.
Măsurarea CPR este posibilă în condițiile măsurării presiunii arteriale și intracraniene. În condițiile departamentelor de terapie neurointensivă, aceste măsurători se efectuează într-un mod patologic, invaziv și continuu. Este în general cunoscut faptul că tensiunea arterială medie (SBP) este utilizată pentru a calcula CPR. Este stabilit că determină țesuturile sistolice și perfuzate rămâne relativ constantă în patul arterial [6, 42]. Pentru a măsura în mod corect DPC în poziție orizontală, măsurarea corpului senzorului tensiunii arteriale invazive trebuie să fie amplasate la nivelul atriul stâng. Atunci când corpul este poziționat cu un cap de vârf ridicat, senzorul trebuie așezat la nivelul meatului auditiv extern. Deoarece senzorul de poziție este prevăzută la cercul vaselor cerebrale Willis, care asigură o măsurare mai exactă a DPC [3, 41]. Dacă poziția capului ridicat capăt de poziționat la un unghi de 15-450 senzor invaziv tensiunii arteriale la nivelul atriului din stanga, artificial ridicat CPP 10-20 mm Hg se poate produce deoarece contribuția sa va contribui la creșterea nivelului de presiune hidrostatică. măsurarea incorectă a CPP poate afecta decizia privind terapia, împiedică diagnosticarea la timp a hipo și hiperperfuziei a creierului și, în consecință, agrava rezultatul bolii [41].
CPR și autoregularea fluxului sanguin cerebral.
Legea lui Ohm ne permite să considerăm CPR ca un marker surogat al fluxului sanguin cerebral [2, 9]. Un alt factor nu mai puțin semnificativ care determină intensitatea fluxului sanguin cerebral volumetric este rezistența vaselor cerebrale. În mod normal, o persoană sănătoasă are mecanismele de autoreglare a tonului vaselor cerebrale. În concordanță cu ecuația lui Ohm, asigură autoreglarea rezistență adecvată a vaselor sanguine cerebrale ca răspuns la schimbările din CPP și, astfel, menține constanța debitului volumic, necesitățile metabolice cerebrale răspunzând [1; 2; 9]. Autoreglarea tonusului vascular cerebral - un mecanism fiziologic complex multicomponent pentru reglarea tonusului vaselor cerebrale, oferind valoare pentru fluxul sanguin cerebral, oxigenarea si metabolismul. Autoregulation bazat pe capacitatea celulelor musculare netede la activitatea regională contractile vasculară crescând odată cu creșterea perfuziei vasculare la întindere sub presiune sau pentru a reduce la slăbirea tensiunii în condiții de reducere a presiunii de perfuzie. Principalele componente ale autoreglarea vaselor cerebrale - ea myogenic, umoral, metabolice, neurogene, endoteliale [1; 2; 4; 5; 9].
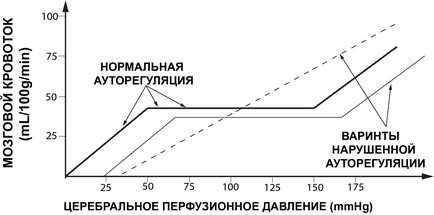
În condiții normale fiziologice limitele CPD (Figura 1) ale unei persoane sănătoase se situează în intervalul de la 50 la 150 mm Hg [43]. În limitele specificate, CPA este prevăzut cu un flux sanguin cerebral suficient de constant. Reducerea CPD sub 50 mm Hg. poate duce la ischemie cerebrală și o creștere a CPD de peste 150 mm Hg. - la hiperemia creierului (figura 2).
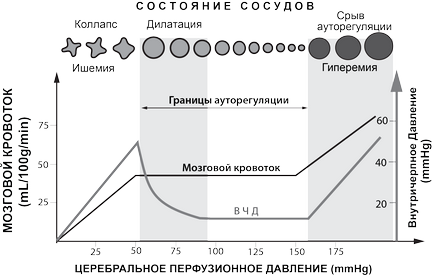
Cu diferite condiții patologice ale creierului (CCT, SAK, ONMK), autoreglarea vaselor cerebrale poate fi întreruptă. Acest lucru înseamnă că vasele rezistive asigură o bună consistență a fluxului sanguin volumetric pe fondul schimbării tensiunii arteriale, al modificărilor compoziției gazelor din țesutul cerebral și sânge etc. În aceste condiții patologice, fluxul sanguin cerebral depinde direct de valoarea CPD.
Controlul și întreținerea CPR cu CWT.
Ischemia cerebrală care se dezvolta in leziuni cerebrale acute, ramane unul dintre factorii importanți ai leziuni cerebrale secundare, care determină rezultatul a prejudiciului [25, 38]. Menținerea presiunii cerebrale de perfuzie (CPP) la victimele cu TBI este o metodă universală recunoscută de prevenire a dezvoltării ischemiei cerebrale secundare. Conform literaturii mondiale, CPD este un criteriu de prognostic independent pentru rezultatul cu CCT [18, 37]. Principalul motiv pentru reducerea perfuziei cerebrale cu TBI este hipotensiunea arterială. Eliminarea cauzelor hipoperfuziei este introdusă în standardul de prim ajutor pentru victimele cu TVC [29]. Abordările privind monitorizarea și furnizarea CPD au suferit modificări, începând cu introducerea primelor protocoale de tratare a victimelor cu TVC. În anii 1960-1970, când monitorizarea ICP a fost implementată prin metoda Lunberg, nu sa acordat atenția adecvată măsurării CPD. Principala sarcină în gestionarea victimelor cu TVC a fost corecția CPI. Cel mai vechi protocol ICP a inclus astfel de opțiuni terapeutice, cum ar fi externe lichior drenaj ventricular, hiperventilație, utilizarea trepanație decompresivă soluții hiperosmolare sedative, relaxanți și [29; 36; 37; 38].
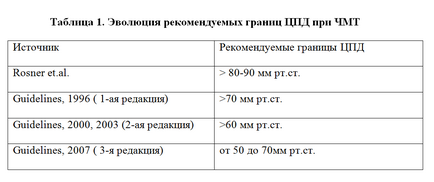
În cazul în care, în stadii incipiente de dezvoltare, accentul este dat numai la limita inferioară a CPE acceptabil sub care nu pot fi luate în considerare pentru a permite reducerea CPP din cauza riscului de ischemie cerebrală, care este în prezent discutată și nefondate agresive asigură valori ridicate CPP. Acest lucru se datorează riscului de a dezvolta diverse complicații intra- și extracraniene [15, 19].
CPR la pacienții cu hemoragie intracerebrală (IUD) de etiologie netraumatică.
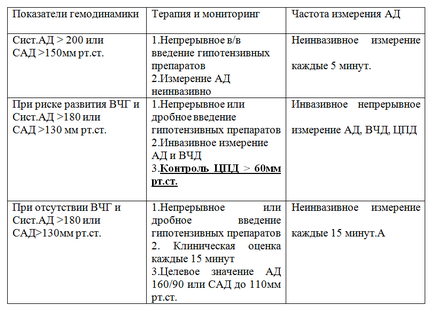
De aceea, în recomandările discută în principal, limitele superioare ale tensiunii arteriale în condiții de siguranță (Tabelul №2): Corectarea hipertensiunii arteriale efectuate imediat si agresiv la valoarea tensiunii arteriale sistolice> 220 sau valoarea medie a tensiunii arteriale (SBP)> 150 mm Hg Cu evoluția edemului cerebral și tensiunii arteriale sistolice> 180 și SBP> 130 mmHg. corectarea hemodinamicii ar trebui efectuată sub controlul ICP și menținerea CPR> 60 mm Hg. În absența semnelor de hipertensiune intracraniană, se efectuează controlul tensiunii arteriale, valoarea țintă fiind BP 160/90 și SBP <110 мм рт.ст. У пациентов после декомпрессивной трепанации САД должно быть <100 мм рт.ст. [16; 40].
Dorința de clinicienilor de a aresta imediat hipertensiune arterială, datorită faptului că tensiunea arterială ridicată poate crește cantitatea de sângerare, hematom edem perifocal în jurul datorită presiunii hidrostatice a crescut, de a promova re-hemoragie și în cele din urmă degradează rezultatul. În perioada acută de DIU, nivelul tensiunii sanguine sigure servește drept îndrumare pentru terapia antihipertensivă. Numeroase studii în această patologie, preferința sa dat controlul tensiunii arteriale sistolice, deoarece, în contrast cu diastolice și sistolice, acesta sa stabilit ca un factor de încredere în predicția re-sângerare [44]. Se consideră că un accident vascular cerebral hemoragic hipertensiune arteriala poate fi redusa la niveluri sigure ale tensiunii arteriale sistolice de 140 mm Hg fără riscul de hipoperfuzie [8]. Dar, în același timp, conform recomandărilor internaționale pentru pacienții cu IUD, limitele CPD ar trebui să se situeze în limitele a 50-70 mm Hg. și cu dezvoltarea edemului și a hipertensiunii intracraniene, CPD ar trebui să fie strict controlat în intervalul de peste 60 mm Hg [40]. Astfel, în tratamentul pacienților cu IUD, împreună cu corectarea hipertensiunii arteriale, un aspect important al terapiei este furnizarea de CPD adecvată. CPR la pacienții cu hemoragie subarahnoidă anevrismică (SAH). Luând în considerare patologia unui număr de caracteristici trebuie să fie luate în considerare în funcție de timpul scurs de prezența hemoragiei și vasospasm. Conform literaturii de specialitate, incidența hipertensiunii intracraniene (VCG) în această patologie este foarte variabilă și variază de la 10 la 54%. Iar hipertensiunea intracraniană are cauze radicale diferite și poate fi formată în diferite etape [31, 35].
Inițial, atunci când se rupe anevrismul, hipertensiunea intracraniană se dezvoltă în momentul descoperirii sângelui din patul arterial. Severitatea hipertensiunii intracraniene depinde de cantitatea de hemoragie, de tulburările concomitente ale lichorodinamicii, de posibilitatea de compensare spațială a spațiului craniospinal. Ulterior, într-o perioadă acută, dezvoltarea hipertensiunii intracraniene poate fi asociată cu hidrocefalie. Începând cu 4-7 zile după hemoragie, se poate forma HFG datorită edemului cerebral ischemic, ca o complicație a vasospasmului cerebral. Hipoperfuzia țesutului cerebral se poate dezvolta la oricare dintre aceste etape ale bolii. Limitele de siguranță ale tensiunii arteriale și CPD depind de 2 factori: un anevrism este oprit sau nu, precum și prezența vasospasmului cerebral. În conformitate cu recomandările internaționale la acești pacienți, trebuie să se excludă episoadele de hipotensiune arterială mai mică de 100 mm Hg. în primele 21 de zile de la momentul hemoragiei. Până la momentul tăierii sau a embolizării endovasale a anevrismului, tensiunea arterială sistolică trebuie controlată - nu depășește 160 mm Hg. [12]. Odată cu dezvoltarea vasospasmului cerebral, agresivitatea terapiei intensive crește și unul dintre punctele importante de referință ale terapiei, în plus față de tensiunea arterială, devine CPD. Trebuie remarcat faptul că în viitor vom vorbi despre cei mai severi pacienți cu o evaluare a amplorii Hunt-Hess IV-V. Acest grup de pacienți are mai multe șanse de a dezvolta vasospasm, hipoperfuzie și ischemie cerebrală, au nevoie de un control strict al tensiunii arteriale și de CPR. Înainte de începerea monitorizării avansate (BP, CPD, ICP), se recomandă monitorizarea media BP peste 90 mmHg. De la începutul monitorizării ICP / CPF, obiectivul terapiei este de a oferi CPR peste 70 mmHg. [33, 39, 47].
Astfel, controlul CPE la SAH devine relevantă numai pentru un grup de pacienți cu risc crescut de vasospasm sau cu vasospasmul vaselor cerebrale. Controlul tensiunii arteriale și menținerea CPD peste 70 mm Hg. este considerată a fi una dintre metodele eficiente de prevenire a ischemiei cerebrale la pacienții cu AAS [14, 47].
Concluzia.
CPD nu poate fi considerat un indicator universal al adecvării fluxului sanguin cerebral în diferite patologii cerebrale.
În scopul prevenirii și terapiei vizate de ischemie cerebrală ar trebui să fie utilizat indicator al CPP în dezvoltarea hipertensiunii intracraniene și riscul de hipoperfuzie cerebrală.
CPD are o prioritate în tratamentul pacienților cu CCT, precum și la pacienții cu SAK (Hunt-Hess 4-5) și pacienții cu DIU.
Pentru pacienții cu ONMK și SAK (Hunt-Hess 1-3), se preferă controlul tensiunii arteriale.
literatură
Articole similare
Trimiteți-le prietenilor: