Necompact LV miocardul (LVNC) - cauzate genetic leziuni miocardice, manifestată prin CH, aritmii, tromboembolic și ARIA. Ca un LVNC nosologică separat identificat relativ recent. Această boală se caracterizează prin următoarele schimbări structurale.
- Mocardiul cu două straturi, cu un strat compact subțire adiacent la epicard și un strat subțire necompact situat lângă endocard (figura 1). Peretele ventriculului pare mult mai subțire. Aceste criterii de diagnosticare se bazează pe măsurarea grosimii maxime a sistolului final al straturilor noncompact (N) și compact (C) ale miocardului. Diagnosticul este confirmat dacă raportul straturilor N și C este ≥2 la adulți și ≥1,4 la copii. Indicele X / Y, care caracterizează relația dintre profunzimea buzelor (X) și grosimea totală a peretelui (Y), la pacienții cu LVM este semnificativ crescută în comparație cu norma. Încercarea de a diferenția două straturi în miocard la sfârșitul diastolului poate cauza unele dificultăți.
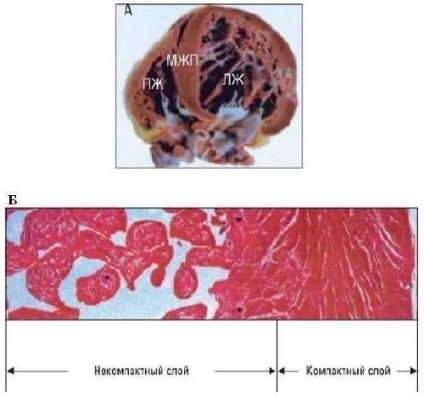
Fig. 1. Modificări Anatomic (A) la un pacient cu miocard LV necompact în peretele spate: există două straturi de perete structural - dens din epicardiace și stratul necompact îngroșat de endocardul. Histologic (B) este detectat, de asemenea, două straturi - un necompact exterior și interior compact.
- Relief și trabecularitate excesivă în stratul incompact al miocardului (trei trabecule și mai mult).
- Pungi intertrabeculare profunde, care sunt umplute cu sânge direct de la LV, care pot fi detectate cu Doppler color.
- Localizarea preferențială a stratului necompact în pereții laterali, apicali și (sau) ai LV. Leziunea segmentată a LV prevalează asupra leziunii difuze. În schimb, o inimă sănătoasă este caracterizată de trabecularitate pronunțată în zonele situate între peretele liber al LV și MZHP.
Din aceste motive, este posibil să se facă distincția între LVM și trabecularitatea crescută, care poate fi o variantă a normei și există în boli cum ar fi hipertensiunea, anomaliile valvulare sau DCM. Dilatarea ventriculului și (sau) disfuncția sistolică - constatări destul de frecvente, dar detectarea lor nu este suficientă pentru a stabili un diagnostic.
Etiologie și prevalență
Trebuie remarcat faptul că, în comparație cu alte LMM, este mult mai probabil ca LVM să fie luată pentru alte modificări patologice, cum ar fi HCM, DCM sau tromb în regiunea VH superioară. Diagnosticul bolii a devenit posibil numai odată cu introducerea EchoCG în practică, ceea ce a făcut posibilă diferențierea a două straturi ale miocardului. Uneori este destul de dificil să se distingă trabecularitatea de hipertrofia miocardică, în special atunci când se utilizează dispozitive cu rezoluție redusă cu ultrasunete. În schimb, trabecularitatea pronunțată și coardele false sunt confundate cu NNMW, ceea ce duce la supra-diagnoză. Prin aceasta este legată necesitatea standardizării criteriilor de diagnosticare a NMLZH. Datorită absenței acestora din urmă până în prezent, este dificil să se estimeze prevalența reală a acestei boli.
Se crede că cauza NMLZH - embriogeneza imperfectă, ca urmare a căreia dezvoltarea normală a miocardului este tulbure. Miocardul primar constă dintr-o rețea restrânsă de fibre intercalate, separate prin buzunare adânci care comunică cu cavitatea LV. În perioada de la a cincea la a 8-a săptămână de dezvoltare embrionară, această rețea de fibre pierdute devine treptat compactă. Procesul începe cu epicardul și se duce la endocard, de la baza inimii până la vârf. În același timp, circulația coronariană este în curs de dezvoltare și buzunarele intertrabeculare sunt transformate în capilare. În ciuda faptului că cauza dezvoltării bolii cu fenotipul NLSLC este o încălcare a compactării miocardului, mecanismele directe ale apariției acestuia sunt încă neexplorate.
De regulă, aceasta este diferită de LVNC sinusoide intramyocardial care detectează leziuni în RV obstructive congenitale ale tractului de scurgere și LV. Presiune suprasarcina previne regresie ventriculele embrionice sinusoidă, rezultând în buzunare adânci sunt raportate ca ambele ventricule cu cavitati si cu boli coronariene. Se crede că boala este izolat în natură, dar LVNC pot coexista cu alte boli cardiace congenitale ca un sindrom ereditar separat. Mutației α-distrobrevina detectat într-o familie japoneza cu LVNC, combinate cu unul sau mai multe VSD și alte anomalii congenitale. α-Distrobrevin - distrofinsvyazanogo glicoproteina componente complexe, care asigură cardiomiocitele de contact citoscheletului cu matricea extracelulară.
Izolat LVNC (adică, în absența altor modificări patologice ale inimii) este asociat cu o mutatie in G4.5 genei in Xq28, care este de asemenea înregistrată la sindromul Barth - o boală ereditară recesivă, concatenat cu cromozomul X. Se manifesta in triada copilarie simptomelor: DCM , neutropenie și miopatia scheletică. gena G4.5 codifica o proteina tafazinov grup, care funcționa în continuare rămâne puțin înțeleasă.
Mutațiile în Cypher / ZASP detectate ca in forma familiala de DCM, precum și în formă izolată LVNC. Cypher / ZASP - Descoperirea recenta a sarcomere proteina Z-unitate prezentă în mușchii scheletici și miocardul, și îndeplinește o funcție punte între sarcomere și citoscheletul.
fiziopatologia
Datele privind autopsia și studiile morfologice ale inimii explante la pacienții cu NMLZH confirmă existența modificărilor anatomice identificate în timpul vieții. Examinarea histologică în grosimea stratului endocardial și a trabeculei determină zonele focale ale necrozei ischemice, care sunt absente în stratul epicardial. Zonele de fibroză interstițială cu severitate variabilă sunt caracteristice. Adesea există semne morfologice de miocardită cronică.
Modificările observate sugerează posibile mecanisme de aritmii și progresive insuficiență ventriculară stângă LVNC caracteristică. buzunare Intertrabecular primesc sânge direct din cavitatea ventriculului stâng, dar straturile epicardiace și endocardiale ale miocardului, inclusiv trabecule, depind de circulația coronariană. Treptat, în curs de dezvoltare tulburări microcirculatorii în numeroase rezultate trabeculelor în necorespunderea cu numărul de masă miocardice asigura capilare sale. In plus, miocardul ingrosat poate crea compresie suplimentară a patului coronarian intramural. În cele din urmă, ambele procese duc la scăderea perfuziei subendocardică, în ciuda lipsei de obstrucție în arterele coronare. rezerva de flux coronarian au fost înregistrate la pacienții cu LVNC cardiacă cu PET. Ischemia progresiva si fibroza poate duce la o deteriorare a funcției sistolice și a crea un substrat pentru apariția aritmiilor.
Trabecularitatea exprimată contribuie la disfuncția diastolică. Modificările restrictive sunt înregistrate la 35% dintre pacienții adulți cu LVM. Incidența complicațiilor tromboembolice este destul de ridicată și este de 24%. Se crede că tromboembolismul apare datorită stagnării sângelui în buzunarele intertrabeculare. Boala se poate manifesta prin complicații cerebrovasculare, atacuri ischemice tranzitorii, infarct miocardic miocardic sau PE.
Imagine clinică
Boala își poate face debutul atât în perioada neonatală, cât și mai târziu în viață. La pacienții cu LVM, tulburările de ritm, simptomele de deficit de VS și tromboembolismul pot să apară mai rar. În copilărie, au fost descrise, de asemenea, cianoza, scăderea în greutate și semnele dismorfice. Un număr destul de mare de cazuri de NMLZH sunt diagnosticate atunci când se examinează familii de pacienți cu NMLZH sau ca o concluzie aleatorie în examinarea inimii de rutină.
Până în prezent, rămâne neclar dacă NMLZH poate face debutul cu ARIA. Această boală este destul de rară pentru a fi detectată cu autopsia pacienților care au decedat brusc, ceea ce se poate datora faptului că medicii sunt puțin conștienți de existența unei astfel de boli. Există o sugestie că unele dintre decesele atribuite miocarditei sau BCC la persoanele cu inima morfologic neschimbată sunt reprezentate de NLMW.
diagnosticare
Planul de examinare a pacienților cu NMLZH suspectat include un ECG cu 12 canale, EchoCG transtoracic și XM. Testul cardiopulmonar poate fi, de asemenea, util pentru o evaluare obiectivă a rezervei funcționale.
La majoritatea pacienților cu LVM, modificările nespecifice sunt înregistrate pe ECG. Deviația și tensiunea înaltă a complexului QRS, întârzierea conducerii intraventriculare, blocarea BNPG și AV de diferite grade sunt caracteristice. De asemenea, sunt detectate schimbări în repolarizare: schimbarea valorii T inversată și a segmentului ST. Până la 17% dintre pacienții pediatrici au modificări ECG sub formă de sindrom WPW, în ciuda faptului că, de regulă, acestea sunt rareori întâlnite la adulți.
Atunci când diagnosticarea LVNC să acorde o mare atenție acestei metode de cercetare ca IRM cardiace. Acest lucru se datorează faptului că, în contrast cu ecocardiografie nu este limitată la fereastra cardiace acustice RMN și are avantaje suplimentare pentru câmpuri definite de imagistica de fibroză miocardică, în cazul de contrast paramagnetic de gadoliniu. În ciuda acestui fapt, metoda principală și cea mai accesibilă de examinare este 2D ecocardiografie. Folosind I / O pentru agenții de contrast pentru ultrasunete poate imbunatati vizualizare și de a facilita definirea frontierelor endocardiale.
Datele privind incidența complicațiilor tromboembolice în LVNC contradictorii. Abordarea actuală a primi anticoagulante în interiorul pragmatic și implică funcția lor la pacienții cu LVNC, dilatarea ventriculară și (sau) o disfuncție semnificativă a tensiunii arteriale sistolice. Numirea unui tratament anticoagulant permanent la pacienții fără simptome clinice cu funcție ventriculară conservată în mod inutil.
NMLZH este moștenit de un tip dominant autozomal și se poate manifesta până la 50% probabilitate în orice rudă a primului grad de rudenie, purtătorul mutației genetice. De aceea, un studiu al membrilor de familie ai pacienților cu NMLZH este considerat obligatoriu.
Cu o urmărire de 44 de luni, rata mortalității la 34 de pacienți adulți cu LVMD a fost mai mare de 35%. Aproximativ jumătate din decesele apar în ARIA. Cauza decesului unui pacient a fost refractară la tratamentul VT rezistent. Un pacient a decedat din cauza PE. Aproximativ aproximativ o treime din totalul deceselor sunt asociate cu insuficiență cardiacă terminală și aproximativ 12% dintre pacienți au suferit transplanturi de inimă. În majoritatea cazurilor descrise, rezultatul clinic al NLMW a fost nefavorabil.
Cu toate acestea, acest lucru nu înseamnă că NMLZ este în mod tradițional asociat cu un prognostic nefavorabil. Datele preliminare de examinare la pacienții cu un curs sever de boli nou diagnosticate tind să domine întotdeauna situația actuală. De exemplu, simptomele nedorite la pacienții cu LVM la populația generală sunt mult mai puțin probabile decât cele estimate inițial de datele din centrele de cercetare. La mulți pacienți cu LVM, nu există simptome clinice la momentul diagnosticului (adesea pentru o perioadă lungă de timp).
Diagnosticarea în timp util a tulburărilor de ritm care amenință viața și instalarea ICD îmbunătățește mult prognosticul pacienților cu NMLZH. În prezent, se încearcă studierea cursei clinice a LVM în populații mari fără o eroare de eșantionare a sistemului.
Otto M. Hess, William McKenna și Heinz-Peter Schultheiss
Boală cardiacă congenitală: canal atrioventricular comun
În literatura sovietică, la fel ca în NTSSSH pentru acest defect a adoptat termenul „deschis canalul atrioventricular total“ ca embriologica mai reflexiv, anatomice și considerațiile chirurgicale.
Clasificarea insuficienței venoase cronice a extremităților inferioare
Obstrucția acută a aortei și a arterelor de la extremități
Operatia de urgenta a aortei si ramurilor sale sunt două domenii principale de interes: tratamentul obstrucției acute de aorta si arterele extremităților, si chirurgie de urgenta anevrisme aorty.Ostraya obstrucției arteriale # 40; - un concept colectiv care include embolism, tromboză și spasm a.
Trimiteți-le prietenilor: