În tabel. 2 prezintă principalii agenți patogeni ai ARI bacteriene; este evident că spectrul agenților patogeni ARD la copii este mic, ceea ce facilitează alegerea unui medicament care acționează asupra agenților patogeni probabili ai unei anumite boli. Aceste date pentru antibiotice, care trebuie utilizate în ambulatoriu, sunt prezentate în Tabelul. 3.
Din fericire, rezistența la penicilină care circulă în rândul populației din Rusia pneumococilor (mai puțin de 10% din tulpinile) este de multe ori mai mic decât, de exemplu, în sud-vestul Europei (40-50%). Dar ține cont de faptul că în rândul copiilor în grădinițe (DDU), și mai ales în școlile internat 50-60% dintre izolate pneumococice sunt rezistente la penicilină. Pneumococi retine 100 la suta sensibilitate la amoxicilina (și ceftriaxon), dar sunt rezistente la cotrimoxazol, tetraciclină, gentamicină și alte aminoglicozide. Stabilitatea pneumococilor la penicilina nu este asociat cu lactamazei de dezvoltare (care a cauzat pierderea de proteine de legare a penicilinei), astfel încât utilizarea unui inhibitor al protejat penicilinele nu crește eficacitatea tratamentului. macrolid pneumococic rezistent crește mai repede (până la 15-20% din tulpini în anumite regiuni), într-o mai mică măsură crește la un macrolid cu 16 atomi: josamicină, midecamicina spiramicina.
Haemophilus influenzae (ambele beskapsulnye și tip b) în limba rusă sensibile la amoxicilină, doxiciclină, cefalosporine de generații 2 și 3, toate aminoglicozidele. Dar acești patogeni nu sunt sensibile la penicilina, cefalexina, cefazolin, majoritatea macrolidelor - cu excepția azitromicina (utilizarea sa în otita și sinuzita limitată concentrația sa scăzută în cavitățile respective).
Sub influența tratamentului H. influenzae se dezvoltă sunt aplicate de la începutul tratamentului amoxicilină / clavulanat sau cefuroxim axetil lactamază inactivează medicamente lactamice (r. H. penicilina si amoxicilina), cu toate acestea, la copii tratați anterior (precum și copii ale POS).
Grupul streptococic beta-hemolitic A (BGSA) este sensibil la toate antibioticele, cu excepția aminoglicozidelor, dar în unele regiuni frecvența tulpinilor rezistente la macrolide poate ajunge la 15%. Moraxella catarrhalis. capabilă să producă lactamază, izolată de obicei de la copiii tratați anterior, este sensibil la macrolide, cefalosporine, aminoglicozide, dar este rezistent la amoxicilină.
Staphylococcus aureus rareori cauzeaza forme „ambulator“ ale leziunii tractului respirator (sinuzite purulente, limfadenopatie cervicală); nu este de obicei sensibil la penicilină, există tulpini rezistente la cefalexin și amoxicilină / clavulanat, și sensibilitatea sa la macrolide a redus rapid în cazul în care tratamentul durează mai mult de 5-7 zile. Medicamentele de alegere sunt cefalexina spre interior, și în forme mai grele - oxacilină (parenterală) și în caz de rezistență la aceasta - vancomicină.
În practica de ambulatoriu, prescrieți medicamente de prima alegere, dacă nu există niciun motiv pentru a presupune prezența rezistenței la medicament (Tabelul 4). In marea majoritate a formelor de forme eficiente de dozare orală de peniciline, cefalosporine, prima și a doua generații, macrolide, administrat cel mai fiabil în formă de dozare pediatrică lor - granule, tablete dispersabile sau Soljutab sirop care permit o dozare precisă.
Cel mai utilizat drog de prima alegere - amoxicilină, reprezentând (în greutate) de 1/3 din antibiotice produse în lume (Flemoxin Solutab, etc.). biodisponibilitatea sa este mai mare decât cea a ampicilină în care a înlocuit ultimul dintre arsenalul pediatrului. Alte medicamente de primă alegere: penicilina (sirop variola) și cefalexina este utilizat numai pentru tratamentul amigdalite streptococice și macrolide - infecții „atipice“ (micoplasmoză și Chlamydia), precum și pentru tratamentul infecțiilor coccidiostatice la pacienții alergici la penicilină.
Cu a doua medicamente de alegere a începe tratamentul numai atunci când anterioare (ultimele 2-3 luni) tratamentul cu antibiotice, precum și infecții nozocomiale (la copii, bolnavi dupa 1-3 zile dupa externare din spital). Cel mai utilizat drog - amoxicilină / clavulanat - amoxiclav, Augmentin, Flemoklav Soljutab), eficace atât împotriva pneumatice și streptococi, Haemophilus influenzae și Moraxella. cefalosporinele de generația a doua (cefuroximă axetil - Zinnat, care este mult mai activ împotriva cefaclor pneumatice și streptococi) sunt, de asemenea, eficiente ca oa doua opțiune. doza de vârstă utilizată, cu toate acestea, pentru amoxicilina / clavulanat și Zinnat într-o serie de instrucțiuni sunt prea mici (20-30 mg / kg / zi), doza care poate fi insuficientă (a se vedea observația.) - acestea nu trebuie să fie mai mică de 45-50 mg / kg / d.
Mijloacele celei de-a treia opțiuni (rezerve, de obicei parenterale) sunt utilizate numai în cazurile de rezistență multidrog, de obicei în spitale.
Nu este utilizat în cotrimoxazol patologia respiratorie și tetraciclină din cauza creșterii rezistenței la ele florei pneumotropic precum și cefalosporine orale din a treia generație - ceftibuten (Tsedeks) și cefixima (Supraks), care nu poate fi suficient de activ împotriva florei coccal, in special pneumococ.
Antibioticele orale nu sunt utilizate în procesele acute grave. Acestea includ sinuzita purulentă (produsul cu obrajii umflături sau țesut perioculare), necesită adesea o intervenție chirurgicală, limfadenita cu semne de inflamație purulentă (coeziunea cu pielea congestionată, plutitoare). Copiii cu epiglotita crupa este important să se excludă - inflamație bacteriană a epiglota, și cauzând stridor inspirator ca in crupul viral, dar cu temperaturi febrile, intoxicație, durere la înghițire, în absența latre tuse, disfonie. Pentru epiglotita se caracterizează prin intensificarea dispnee în poziția culcat pe spate, leucocitoza, necesită intubație precoce pentru prevenirea asfixie. Aceste boli ca pleurezie complicate si pneumonia distrugere necesita spitalizare, care trebuie introdusă înainte de preparare parenterală a unui spectru larg - ceftriaxon (80 mg / kg), care ar trebui să fie în grija de urgență de ambalare și fiecare GP.
În alte cazuri, se utilizează medicamente orale (Tabelul 4). Când suspectează otita medie (sau un diagnostic la otoscopia) adecvat amoxicilină la 50 mg / kg / zi, sau amoxicilină / clavulanat în aceeași doză (rezistența nekapsulnogo Haemophilus și Moraxella depășirea) sau, în copil tratat recent, doza de 80-100 mg / kg / zi, amoxicilina posibilă depășirea sensibilității reduse a pneumococi în cavitatea urechii medii. În acest ultim caz, este de dorit să se utilizeze Augmentin sau Flemoklav Soljutab raportul de amoxicilină și acid clavulanic 7: 1. Termenul de tratament este de 10 zile pentru copiii sub 2 ani și 7 zile pentru copiii mai mari.
Aceleași tactici terapeutice sunt eficiente în sinuzita bacteriană non-nazală. care este diagnosticată în cea de-a treia săptămână de boală respiratorie acută cu conservarea congestiei nasului, adesea și febră, durere în proiecția sinusurilor.
Complicații mari apar în tratamentul amigdalei acute. că doar 30% din cazuri cauzate BGSA, iar restul - adenovirus sau virusul Epstein-Barr (mononucleoza infecțioasă). Pentru ei, aceleași caracteristici acute cu debut, febră, frisoane sau fără dureri în gât la înghițire, hiperemie, umflarea amigdalelor de multe ori, de asemenea, uvula si palatului moale, grohotișuri purulente în lacune, placa, mărirea ganglionilor limfatici (nr supurației). amigdalită Streptococcal difera de lipsa virala de tuse si catar, conjunctivită, durere si temperatura de noduri picătură 24-48 ore după administrarea antibioticului. conjunctivita adenovirală și amigdalite distinge rinofaringită, mononucleoza - rinofaringită, ficat si splina marita, limfocite din sânge aspect shirokoplazmennyh. însămânțarea pozitivă face diagnosticul infecției GABHS de necontestat ca cresterea antistreptolisin-O (ASL-O), astfel încât în toate cazurile de amigdalită acută prezintă astfel de studii.
Cand dovedit amigdalita streptococica ca atunci când ambiguitati diagnostic etiologic (in special la copii peste 6 ani și în primăvară) i se atribuie una dintre penicilină, cefalexin sau macrolidic, ceea ce duce la o scădere a temperaturii, după 14-36 ore, confirmarea diagnosticului de amigdalite streptococice; în aceste cazuri, tratamentul trebuie continuat până la 10 zile (pentru azitromicină - o doză de 12 mg / kg / zi - 5 zile). Dacă nu există efect, antibioticul poate fi anulat, lăsând doar tratament simptomatic.
Când leziunea tractului respirator inferior (simptomele sale - tahipnee si dispnee, wheezing, scurtarea sunetului percuție), este important să se diferențieze bronșită virală, pneumonia, in cele mai multe cazuri - bacteriene.
bronsita virala - cea mai frecventă formă de leziuni ale tractului respirator inferior (75-300 la 1000 copii) - este important să se diferențieze între pneumonia bacteriană, care este rată semnificativ mai mică (4,15 la 1.000 de copii). Acest lucru este cu atât mai important, deoarece complicația bronșitei virale, inclusiv bronsiolita la sugari, pneumonia bacteriană este extrem de rară. Împotriva pneumoniei a declarat subfebrilitate (excepție - formulare chlamydia în primele luni de viață, în care simptomul principal - tahipnee), sau în cazul în care, la prima temperatură febrila timp de 1-3 zile se reduce la un grad scăzut. Tipic pentru o abundență de bronșită șuierătoare sau simptome obstructive sunt observate numai atunci când „atipic“ Mycoplasma pneumonia - în același timp, ele sunt asimetrice și sunt adesea însoțite de o scurtare a sunetului percuție. Asimetria respirației șuierătoare este de asemenea observată la bronșita cauzată de micoplasma, care este o indicație pentru radiografie. Pentru o (pneumococic, gemofilyusnoy) pneumonie tipic, respirație șuierătoare în cazul în care există, atunci locale, de multe ori pe un fundal de respirație grea sau depreciat pe o porțiune din plămâni, de multe ori scurtarea sunetului percuție (observația). Din păcate, aceste semne locale nu sunt determinate de toți pacienții cu pneumonie.
Astfel, pe baza constatărilor fizice, de obicei, ușor pentru a exclude o pneumonie tipic și prescrie terapie simptomatică bronșită virală. Când pneumonie suspectate (în absența simptomelor amenințătoare) pregătire de pornire - Amoxicilină 50 mg / kg / zi, și au tratat recent copii amoxicilină / clavulanat de 50 mg / kg / zi sau cefuroxim axetil - 40-60 mg / kg / zi, care ca o regulă, să dea un efect rapid. Lipsa de efect, de obicei, se referă la „atipic“ pneumonie etiologia si necesita o schimbare a medicamentului pe macrolida.
infectie mycoplasma, cauzele la copii mai mari de 5 ani, aproximativ jumatate din toate pneumonie (între pneumonie și bronșită cu infiltrate pulmonare neetanșe este dificil de a trage linie) ar trebui să fie suspectată atunci când persistente (5-10 zile), la temperaturi ridicate, de obicei, nu toxicoză ascuțite (Există o anxietate puternică a părinților ), cu simptome de catar subțire și conjunctivită, cu profuza bule fine (ca la sugarii cu bronsiolita), wheezing, dar ascultă asimetrici. O caracteristică caracteristică - lipsa efectului de numire a amoxicilinei și a altor medicamente lactamice; numirea oricărei macrolidei în rezultatele doză de vârstă în 1-3 zile pentru a apyrexia și de a reduce efectele de bronșită.
pediatrii secțiilor de votare misinterpret de multe ori simptomele acestor două tipuri de pneumonie, în timp ce atribuirea unui „zgomotos“ (însoțită de o abundență de wheezing) SARS, „mai puternice“, cefalosporinele nu dau un efect, iar la pneumonie tipic cu minim wheezing - „mai slabe“ macrolide. În unele cazuri, un tipic macrolide pneumonie oferă un efect rapid, dar din cauza creșterii susținute pneumococ, ele nu pot da un efect. Prin urmare, ar trebui să se depună eforturi pentru a face misiuni de inițiere în funcție de forma cea mai probabilă de pneumonie. Astfel se bazează pe detectarea, de exemplu, anticorpi la mycoplasma nu în mod fiabil, t. K. Prima săptămână IgM-anticorpi nu pot fi încă ca PCR poate detecta un antigen într-un purtător.
Pentru a confirma sau exclude o infecție bacteriană utilizate în mod obișnuit așa-numitele markeri de inflamatie bacteriene - nivelurile leucocitoză de proteină C-reactivă, în ultimii ani, - ca procalcitonin. Vedem de multe ori copilul cu SARS, fără depuneri bacteriene vizibile care primește doar antibiotice, deoarece el a dezvăluit leucocitoza aproximativ 10-15 × 10 9 / L. La majoritatea acestor pacienți, ARVI curge fără probleme, fără utilizarea antibioticelor. Este dovedit faptul că doar leucocitoza> 15 x 10 9 / L numărul absolut de neutrofile> 10 x 10 9 / l și / sau stab> 1,5 x 10 9 / L (precum proteina C reactiva (CRP)> 30 mg / l și procalcitonin> 2 ng / ml) este mai mult sau mai puțin să indice în mod fiabil posibilitatea unei infecții bacteriene, în timp ce un număr mai mic se găsesc în mod frecvent infecții virale. Astfel, copiii cu SARS, bronșită, crup leucocitoza 10-15 × 10 9 / L găsit în 1/3, CRP 15-30 mg / l - la 1/4 pacienți. Când amigdalite cauzate de adenovirus, Epstein-Barr, 1/3 copii leucocitoză se află în intervalul 10-15 × 10 9 / L și 1/3 - peste 15 x 10 9 / L, CRP nivelurile de 30-60 mg / l sunt detectate la 1/4 din copii și la 1/3 - peste 60 mg / l.
Rețineți, de asemenea, că, în infecțiile bacteriene se observă leucocitoza nu întotdeauna: de exemplu, în otite purulente și pneumonie tipic 40% dintre pacienții leucocitoza nu depășește 15'109 / l, în timp ce otita catarala si SARS - la 90%.
VK Tatochenko, doctor în științe medicale, profesor universitar
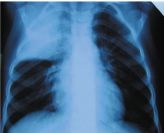
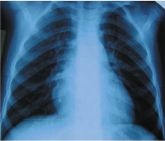
Nastia K., de 4,5 ani, a fost internată în a 4-a zi de boală, însoțită de o temperatură de 39 ° C, cu tuse. Două doze de Flemoklava Solutaba pentru 15 mg / kg de efect nu au fost.
La admitere: o tuse obsesivă, înroșirea obrazului drept, scurtarea peste plămânul drept de sus, lipsa șuierării. Sânge: L - 31,6 '109 / l, p / y - 29%, cu / cu 57%, ESR 36 mm / h, CRP 60 mg / l, PCT 10 ng / ml.
Doza de Flemoklava Solutaba 45 mg / kg a condus la o scădere a T ° până la sfârșitul zilei, la ameliorarea rapidă a stării și la normalizarea imaginii în plămâni după 2 săptămâni. Cursul de tratament este de 5 zile.
Diagnostic: pneumonie cronică
Articole similare
Trimiteți-le prietenilor: