VY Vartanov, N.N. Khutorskaya, I.G. Trukhanova, L.V. Krugova, S.A. Vasilkin, Yu.G. Kutyreva, M.M. Dorozhkina
Șeful Spitalului Clinic Regional din regiunea Samara "Spitalul Clinic Municipal Tolyatti Nr. 5" (medic șef - Dr. N. Renz), RF
Catedra de anestezie, reanimatologie și asistență medicală de urgență IPO SamGMU, RF
V.Ia. Vartanov, N.N. Hutorskayia, I.G. Trukhanova, L.V. Krugova, S.A. Vasilkin, Yu.G. Kutireva, M.M. Dorozhkina
Cuvinte cheie: sindrom de aspirație, stomac plin, regurgitare
Clasicii pentru asta și pentru clasici, astfel încât fiecare cuvânt al publicațiilor lor să fie repetat și uneori să fie interpretat greșit de descendenți.
Astfel, ne amintim din nou cititor că hyperergic aspirație pneumonită (AGP) sau sindromul Mendelson se dezvoltă în contact cu conținutul gastric la pH sub 2,5 și un volum mai mare de 25 ml din trahee și bronhii. Cu cât este mai scăzută pH-ul și cu atât este mai mare volumul lichidului aspirat, cu atât este mai mare cursul pneumoniei de aspirație! Nu au suferit metamorfoză semnificativă și cauzele sindromului de aspirație [3]:
- stomacul plin (masa în termen de 46 de ore (în orice stadiu de gestație, cu mese), boli abdominale chirurgicale, OPN, diabet, traumatism cranian, coma indusa de medicamente de somn.
- REDUCEREA PRESIUNII INTRA-GROUND (ventilație cu presiune negativă la sfârșitul expirației, ventilație manuală).
- Reducerea tonusului de grăsime cardiacă (în timpul sarcinii, boala GI, depresia de droguri atropină, relaxante musculare, arsuri la stomac, reflux esofagian, constipație).
- Creșterea presiunii crescute (sarcină, obezitate, aruncarea de aer în stomac, fibrilația mușchilor, pareza intestinului).
In timpul anesteziei, de multe ori ne-am confruntat cu aspirație în timpul inducției (vezi. Figura 1) cu multiple încercări de intubare și numai un procent mic de cazuri, etanșeitatea manșetei tubului endotraheal și inconsistențele tubului dimensiune endotraheal cu diametrul traheei [4].
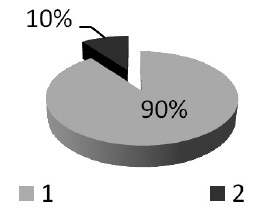
Fig.1.
1 - incidența aspirației în timpul perioadei de inducție;
2 - frecvența dezvoltării AHP datorită scurgerii manșonului tubului endotraheal
Două variante principale ale patogeneza sindromului descris de clasici ai genului, au permis descendenții unui „creativ“ pentru a adăuga decoratiuni patogeneza de tip „eicosanoide cascadă“ și de evaluare a efectelor factorului de necroză tumorală.
După cum se știe, în primul caz particule mari de alimente nedigerate cu suc gastric, de regulă, o reacție neutră sau slab acidă, intră în tractul respirator. Există o obstrucție mecanică a tractului respirator la nivelul bronhiilor medii și există o clinică cu insuficiență respiratorie acută (ODN).
În a doua variantă (la femeile gravide este mult mai frecvent!) În căile respiratorii este aspirat sucul gastric acid, care provoaca o arsura chimica a traheei mucoase și bronhiile, urmată de dezvoltarea rapidă a edemului la nivelul mucoaselor, formarea bronhoobstructiv final.
Diagrama de mai jos (vezi figura 2) va permite cititorului să prezinte vizual câteva legături de patogeneză.
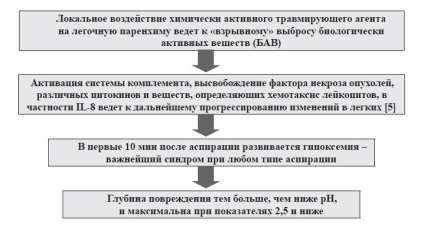
Fig. 2. Unele legături ale patogenezei AGP cu aspirația conținuturilor gastrice acide Și apoi vine un moment (vezi Figura 3), când patogeneza se transformă în tanatogeneză.
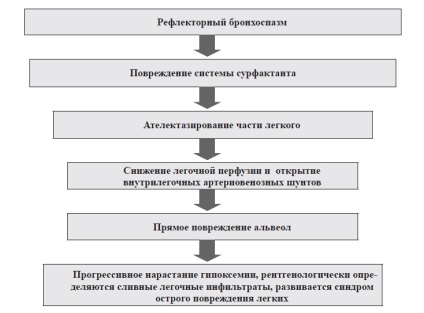
Fig. 3. Factorii determinativi ai tanatogenezei
Ei bine, dacă părinții viitorului anestezist în primii 7 ani de învățământ la domiciliu au reușit să insufle onestitatea copilului - una dintre cele mai valoroase trăsături ale caracterului și ale virtuților umane.
În cazul în care, cu toate acestea, cu privire la integritatea medicului nu trebuie să se bazeze pe ideea de evoluția unui sindpoma aspipatsionnogo ar trebui să pună lucrurile dintr-o data pazve clinica atac acut astmopodobnogo cu cianoză, dificultăți de respirație, palpitații, respirație șuierătoare și asculta pe auscultatie numeroase zăngănit in plamani pentgenologicheskimi gpubymi DOTATE pneumonie subtotală care a dezvoltat camping în următoarele ore după operație [6]. Aderarea complicațiilor infecțioase, adesea flora anaerobă, sunt factorii determinanți în predicția [7].
Criteriile de diagnosticare din literatura de specialitate sunt descrise destul de clar [8]:
- Prezența conținutului de stomac în trahee.
- Aspectul unor zgomote respiratorii suplimentare în timpul auscultării plămânilor.
- Creșterea rezistenței la inspirație (în funcție de severitatea bronhospasmului până la 3040 cm de apă și mai mult).
- Hipoxemia arterială sau o creștere a AaD02.
- "Blizzard" cu radiografie a plămânilor.
Studiul ar trebui să includă:
- Bronhoscopie de urgență.
- Luminozitate în dinamică.
- ECG.
- CVP.
- KHS și gazele din sânge.
- Formula leucocitelor.
- Biochimia sângelui.
Dezvoltând un concept medical pentru această patologie, am decis să ne amintim că totul începe cu o arsură chimică. Dacă da, adevărurile elementare ale combobiologiei spun că primul ajutor pentru arsurile chimice ale pielii include:
- Îndepărtarea rapidă a unui produs chimic de pe suprafața afectată.
- Reducerea concentrației reziduurilor sale pe piele datorită clătirii abundente a apei.
- Răcirea zonelor afectate.
Cu cât este mai rapid și mai bine tratamentul chirurgical primar, cu atât mai bine rezultatele! De aceea, în opinia noastră, blocul de tratament local ar trebui să arate astfel:
- Lavajul plămânilor este efectuat de câteva ori cu o soluție salină fiziologică (1015 ml) răcită (până la 1015 ° C) prin tubul de intubație până la purificarea completă.
- Bronhoscopie de urgență. Spălarea spontană a arborelui traheobronhial cu o soluție salină (până la 1015 ° C).
- La bronhoscopie, metipre se administrează local, în funcție de intensitatea hiperemiei 500 750 mg.
- Lidocaina 80 mg 1% soluție topică în zona hiperemiei.
Printre metodele de mai sus, se acordă o importanță deosebită bronhoscopiei de urgență. În Fig. 4 prezintă durata ventilației mecanice, în funcție de momentul debutului de salubrizare bronhoscopică.
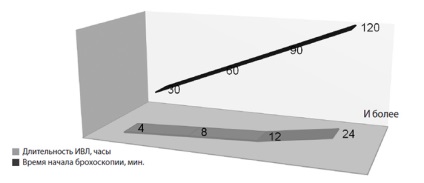
Figura 4. Durata ventilației mecanice, în funcție de momentul declanșării salubrității bronhoscopice
(observații proprii, n = 30)
După cum se vede din figură, dacă reajustare a început în primele 30 de minute după aspirație, o durată a ventilatorului nu depășește 4 ore când bronhoscopie asanarea în timpul primei 2 ore durata ventilatorului crește până la o zi sau mai mult.
Dacă vorbim despre sprijinul respirator, aderăm la rutină, binecunoscute fiecărui specialist:
- Modul de ventilație PEEP + 910 cm de apă. Sub controlul hemodinamicii, la primul 100% oxigen, urmată de o scădere ușoară a FiO2.
- Presiunea maximă admisibilă de inspirație nu trebuie să depășească 25 cm de apă. Art.
- Ventilație de protecție (56 ml / kg greutate corporală).
- Transferați la respirația spontană conform clinicii prin modul de susținere a presiunii.
- Înainte de testul de extracție pentru adecvarea schimbului de gaze (aer independent de respirație cel puțin 30 de minute).
Acordăm o importanță deosebită terapiei cu bronhodilatatoare, pe care o considerăm necesară pentru a efectua următoarele:
- Alupent (bricanil) picure 0,51,5 mg / zi cu perfuzor.
- Inhalarea sevoranului la 1% în volum.
- Eufillin 240480 până la 960 mg mg / zi.
- În viitorul masaj de percuție, învelind 15% dimexidom, bronho și mucolitice în doze terapeutice.
Alte tactici ar trebui să includă:
- Îngrijirea tractului respirator superior (inhalare, eliminarea sputei, fibrobronchoscopia curativă zilnică).
- Cu continuarea ventilației mecanice mai mult de 3 zile, traheostomie.
- Sămânța din trahee și sânge.
- Stimularea motilității gastrointestinale.
- Proba mâncare.
- Bandajarea elastică a extremităților inferioare.
- Gimnastica terapeutică.
Care sunt scenariile cele mai tipice pentru un anestezist obstetric într-un sindrom aspirațional? Suntem impresionați de punctul de vedere al lui A.P. Zilber și E.M. Shifman [9]:
- În cazul în care aspirația a avut loc în etapa de inducere a anesteziei, și putem reduce efectele de hipoxie și funcționarea bronhoobstructiv ar trebui să înceapă după întregul complex de măsuri medicale (asanarea bronhoscopie, ventilatie, administrarea de bronhodilatatoare, etc optimiza).
- Dacă gradul de hipoxie crește în mod critic, măsurile terapeutice sunt ineficiente - este indicată o livrare abdominală de urgență în interesele fătului.
- Dacă aspirația a avut loc în timpul operației cezariene, este necesară o pauză de operație, în timpul căreia anestezistul va efectua întregul complex de măsuri menite să reducă hipoxia, obstrucția bronșică.
Prevenirea sindromului de aspirație:
- Evacuarea conținutului gastric de către sonde.
- Antacide (ranitidină, control, restricție).
- Premedicarea a inclus metoclopramida (1020 mg)
- Dacă intervenția ar trebui să înceapă imediat, 0,3M rr citrat de sodiu 30 ml dă o băutură atunci când pacientul intră în sala de operație.
În timpul operațiunilor programate:
- Cimetidină 400 mg pe timp de noapte și 400 mg 2 ore înainte de anestezie per os.
- Ranitidină 150 mg pe timp de noapte și 150 mg 2 ore înainte de anestezie pe os.
- Omeprazol 40 mg pe noapte și 40 mg 2 ore înainte de anestezie per os.
- Metoclopramid 10 mg IV în stadiul de premedicație [10].
În cazul intervențiilor de urgență:
- Crushinduktsiya cu efectuarea primirea Selick (forță de presiune de 5 kg luate ca standard de aur pentru adulți) începe imediat după pre-oxigenare cu oxigen 100% înainte de administrarea de miorelaxante și se termină după intubare traheală și inflație manșetei.
- Dacă intubarea se indică curgerea conținutului gastric în gât da imediat poziția Tredelenburga, care trebuie respectate (desigur, în cazul aspirației) înainte de sfârșitul arborelui de reorganizare traheobronșic. Apoi, este necesar să introduceți tubul de intubație în esofag și să umflați manșeta. După refacerea orofaringelului, intubarea traheei cu un tub de intubație de rezervă și apoi introducerea sondei în stomac.
Rezumând cele de mai sus, aș dori să aduc aici una dintre observațiile noastre clinice.
medicii de acțiune pentru eficiență a fost atât de mare încât, în ciuda semnelor evidente de aspirație (conținutul stomacului în trahee, cianoză intermitent, tahicardie, apariția a numeroase raluri în plămâni, creșterea rezistenței la inhalare la 35 cm apos. Art. Reducerea in SaO2 la 89%) în timp de 10 minute a fost dizolvat obstrucție bronșică inițiat cezariană, și la 5 minute după începerea operației este extrasă fată viu la termen cu o scală scor 89 scoruri Apgar.
În conformitate cu standardul avem, a fost inhalare ajustat sevorane, protector ventilator PEEP + c 89 cm este administrat, de asemenea: bronhodilatatoarele (infuzie brikanil de 1,0 mg / zi perfusors, aminofilină 480 mg / zi). terapia antibacteriană cu dezinvestiție (tieni 3 g / zi IV); metilprednisolon (3 g / zi); LMWH și agenți activi reologici, mucolitice în doze standard. În interval de 2 ore pe sfârșitul operației prin modul de susținere a presiunii, apoi proba valoare într-un schimb hemodinamice și stabil de gaze se traduce prin respirație spontană. Mai târziu, în perioada postoperatorie fără singularități, nici aspirație de control cu raze X a doua zi sau a doua zi patologia plămânului (vezi. Fig. 5) nu a dezvăluit.
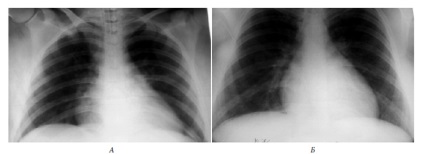
Figura 5. Radiografia plămânilor pacientului în ziua aspirației (A) și după 36 de ore (B)
Trimiteți-le prietenilor: