Singurul tendon al piciorului inferior, a cărui deteriorare este foarte frecventă, este tendonul calcaneal. De regulă, rupturi subcutanate apar în zona joncțiunii tendon-mușchi, mai puțin frecvent - detașarea tendonului de călcâiul calcaneului.
Aceste leziuni sunt doar complete și apar de obicei pe fundalul modificărilor degenerative-distrofice ale țesuturilor. În același timp, capetele tendonului sunt sparte pe o lungime considerabilă. Trauma este ușor de diagnosticat și, de regulă, este supusă unui tratament chirurgical. În caz contrar, forța de flexiune plantară a piciorului scade semnificativ, ceea ce agravează biomecanica de mers pe jos, iar alergatul face practic imposibil.
Tratamentul pacienților cu leziuni primare ale tendonului calcaneal
Cele mai bune rezultate ale tratamentului sunt impunerea suturii primare pe tendon. Datorită faptului că amplitudinea mișcărilor tendonului calcaneal este relativ mică și înconjurată de țesuturi în mișcare, două sfere principale sunt impuse pe sutura primară:
- capetele tendonului trebuie conectate la o rezistență maximă;
- ar trebui păstrată o cantitate suficientă de sânge pentru marginile plăgii cutanate, ceea ce asigură vindecarea necomplicată.
Alegerea accesului. Este cunoscut faptul că circulația sângelui în piele care acoperă tendonul lui Ahile, cele două părți este prevăzut cu: o parte laterală - în detrimentul arterelor metatarsiene exterioare (ramura artera fibular) și o mediană - datorită ramurilor posterioare mănunchi vascular tibial (Figura 32.1.1.).
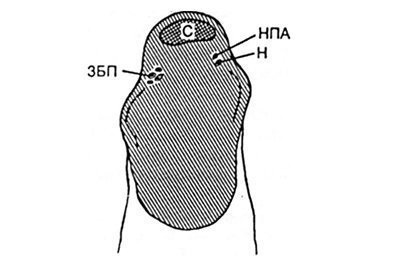
Fig. 32.1.1. Secțiunea transversală a țesuturilor la nivelul tendonului calcaneal.
ZBP - pachet neurovascular tibial posterior; NPA - artera de calcaneu extern; C - tendon calcaneal; H - nervul de vițel (declarați în text Cleet).
Acest lucru vă permite să formați la patch-uri de acces pe piele, baza cărora poate fi întoarsă atât lateral, cât și medial. În același timp, sursa de putere dominantă este mănunchiul vascular tibial posterior și se preferă baza reversibilă medială a clapei. Cu toate acestea, lungimea flapsurilor ar trebui să fie minimă din cauza tensiunii naturale a țesuturilor prezente în această zonă, care apare atunci când marginile plăgii de pe piele sunt cusute peste tendon.
La coaserea tendonului calcaneal pot fi utilizate două accesări: 1) peri-tendon liniar și 2) ondulat (Figura 32.1.2).
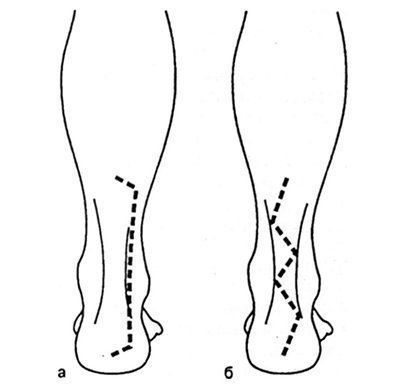
Fig. 32.1.2. Aproape lombar (a) și ondulat (b) acces la tendonul calcaneal (explicație în text).
Accesul liniar. Accesul longitudinal se extinde în afară de tendon la 0,5 cm de marginea sa (Figura 32.1.2, a). Avantajele sale sunt conservarea pielii intacte care acopera direct tendonul, o perfectiune mai mare a cicatricilor si conservarea alimentarii cu sange a marginilor pielii cu tehnica corecta de operare.
Accesul ondulat. Datorită faptului că pliurile de piele se execută transversal față de tendonul calcaneal, este posibilă în principiu utilizarea accesului ondulat (vezi Figura 32.1.2, b). Cu toate acestea, dezavantajul său este localizarea cicatricei postoperatorii pe suprafața posterioară a tibiei, care suferă o presiune imediată a pantofului și este, de asemenea, o parte deschisă a corpului. Dacă vârfurile "valurilor" de acces depășesc marginea tendonului, alimentarea cu sânge a marginilor acestora poate fi sub nivelul critic.
Tehnica de operare. Pielea a fost secționată cu un strat subțire de grăsime subcutanat, fasciei și paratenon adânc, apoi tendon calcaneal izolat se termină la o distanță suficientă și suprapusă cusătură durabil Twining caracter tendon rotund în combinație cu suturi întrerupte (Fig. 32.1.3). Rana este cusută strâns.
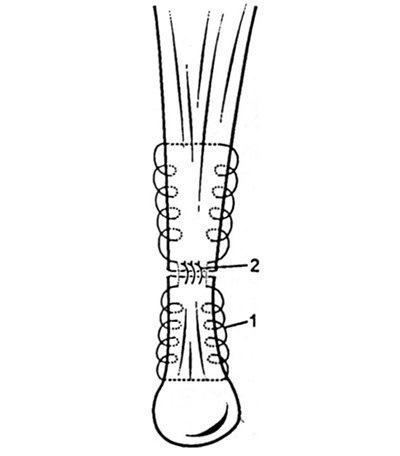
Fig. 32.1.3. Schemă de sutură a tendonului călcâiului. 1 - cusătura principală pentru sutură; 2 - cusături suplimentare nodale.
Postoperator, piciorul este bandaj tencuială fix în flexie plantara poziție, care relaxeaza tendonul si reduce tensiunea pe liniile de cusătură a pielii. După 6 săptămâni, după formarea unui bandaj suficient de puternic cicatrice ipsos este îndepărtat și pacientul permis de mișcare în articulația gleznei și după 2 săptămâni de sarcină -dozirovannuyu pe membrul.
Daune vechi la tendonul calcaneal
In leziunile cronice calcaneal echipament chirurgie tendon este caracterizat prin aceea că extremitățile tendonului a fost izolat împreună cu extinderea lor Rubtsov care permite datorita tesutului cicatriceal elimina diastasis existente între capetele tendon, formarea care este asociată cu tricepsul scurtarea secundare. Acesta promovează diastazei eliminare și selecție largă end tendon central în direcția proximală.
Utilizarea acestor tehnici în combinație cu flexia plantară a piciorului și flexia membrelor în articulația genunchiului permite chirurgului să tragă capetele tendonului și să aplice o sutură.
Dacă este necesar, zona de tendon anastomoza poate fi consolidată în continuare placă aponevrotic sau alt material plastic. Echipamentul acestei operațiuni este acela al triceps aponevrozei mușchiului clapei tibia taie pe baza situate distală, este mutat la capătul său distal și suturată surfactant tendon sau introducerea în suprafața crestată a tendonului (vezi Fig. 32.1.4).
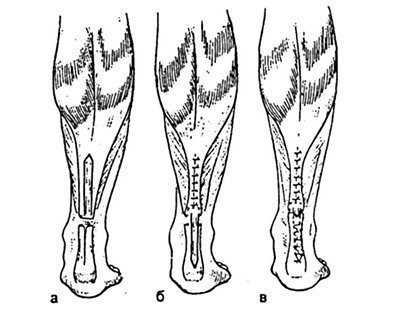
Fig. 32.1.4. Schema de plastic al tendonului calcaneal conform lui Chernavsky.
a - este înscrisă suprafața capătului distal al tendonului; b - clapa aponeurotică tăiată mutată la capătul distal al tendonului; c - la sfârșitul operației.
Suprafața anterioară a tendonului calcaneal poate fi consolidată în continuare de tendonul mușchiului plantar.
Atunci când se efectuează această intervenție, este important să se prevină formarea unei îngroșări semnificative în zona suturii tendonului, care, dacă este necesar, se realizează prin excizia suplimentară a țesutului cicatrizat la capetele tendonului.
Un punct extrem de important după închiderea plăgii este evaluarea gradului de tensiune a pielii care acoperă tendonul. În cazul în care, chiar și atunci când flexarea piciorului plantară (si flexia genunchiului) pe marginile leziunilor pielii sunt conservate pielii, lipsit de fluxul de sânge, chirurgul trebuie să re-prezinte rana și să încerce să reducă cantitatea de tendon redusă. Dacă acest lucru eșuează, atunci calea de ieșire este de a efectua o intervenție chirurgicală de plastic care implica transplanturi sunt bine aprovizionat cu sânge clapa piele fascial în zona de defect.
Complicații postoperatorii: etiologie și patogeneză
Cele mai frecvente tipuri de complicații postoperatorii sunt:
1) supurația plăgii și necroza tendonului;
2) necroza marginilor plăgii cutanate urmată de necroza tendonului și formarea unui defect de țesut;
3) formarea de cicatrici hipertrofice, adesea ulcerative și instabile pe tendonul de acoperire.
Necroza este o piele marginile rănii după aplicarea tendon primare greșeli sutura consecinta chirurgilor necalificată (tratament dur de tesaturi, desprinderea pielii de stratul țesut fascial, accesul necorespunzător locația prea mult timp pentru a forma lambourilor).
Cu toate acestea, cu leziuni cronice, apar modificări secundare ale țesutului, care creează o bază obiectivă pentru dezvoltarea complicațiilor. Datorită faptului că capătul centrală tendon este deplasată în direcția proximală, pielea de la nivelul diastasis între tendonul se termină și se relaxează țesutul moale este format dintr-o degajare (a se vedea Fig. 32.1.5).
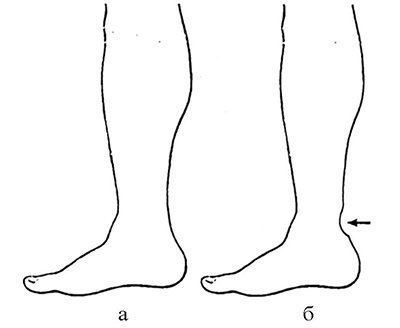
Fig. 32.1.5. Conturul posterior al coapselor în norma (a) și cu deteriorarea cronică a tendonului calcaneal (b) (explicație în text).
Cu existența pe termen lung a modificărilor menționate (câteva luni), pielea de la nivelul adâncire redus și restabilirea contururile normale tendon este întins, ceea ce ar putea duce la necroza marginilor plăgii, apoi necroze lipsite de acoperire normală tendon. După o necrectomie, se formează un defect de țesut moale, care poate fi îndepărtat numai printr-o operație complexă.
Formarea cicatricilor hipertrofice. Prin aranjarea accesului liniar okolosuhozhilnoy poate fi format nu pe linie, iar peste suprafața pielii cicatrice hipertrofice care rănit constant pielii atunci când tensiunea (dorsiflexie a piciorului) și un pantof de presiune. Mărimea cicatricii poate crește semnificativ cu necroza marginală a marginilor plăgii.
Cu cicatrici mici, excizia și marginile din plastic de Z ale rănilor cutanate pot rezolva problema.
Cu toate acestea, posibilitățile acestei metode sunt minime datorită extensibilității mici și a mobilității pielii. Prin urmare, atunci când planificați o astfel de operație, chirurgul ar trebui să fie gata să efectueze alte variante mai complexe ale defectelor tisulare și pacientul este avertizat cu privire la această posibilitate.
Tratamentul pacienților cu complicații postoperatorii
Există două opțiuni principale pentru tendon calcaneu defect materiale plastice, cuplat cu un defect de piele: cu transfer de nekrovosnabzhaemyh perfuzat tendon grefe.
Plasticitatea defectului tendonului calcaneal de către grefe de tendon necroinvaziv (fascial) cu închiderea defectului pielii de către clapa fascială a pielii.
După excizia țesuturilor modificate cu cicatrici în zona defectului, se închid capetele tendoanelor. Capătul central al tendonului este mobilizat în direcția proximală la nivelul țesuturilor neschimbate.
Pentru a înlocui defectul tendonului, pot fi folosite următoarele tipuri de material plastic:
- o secțiune a fasciculului larg al coapsei (grefă multistrat);
- tendoanele extensorilor lungi ai degetelor;
- banda lavsanovaya.
În funcție de mărimea defectului, capetele grefei pot fi fixate la capetele tendonului sau (în partea distală) la călcâiul cocoșului.
După restaurarea tendonului, chirurgul determină limitele defectului pielii atunci când piciorul este îndoit la un unghi de 10 °.
Selectarea clapetei pielii. Flaps pe o bază largă. La bărbați și la vârstnici, clapetele fasciculului de piele pot fi folosite pe o bază localizată distal, localizată deasupra defectului din interiorul posterolateral și posterior al tibiei. Alimentația acestor clape este asigurată de ramificațiile perforante ale mănunchiului vascular tibial sau peroneal posterior. Cu toate acestea, aceste operațiuni duc la apariția unor defecte cosmetice semnificative și nu sunt acceptabile pentru fiecare pacient.
Island și clape libere. Zona tendonului calcaneal poate fi blocată de o clapă din spate a piciorului, izolată pe pediculul vascular central. Pentru a mări lungimea clapei, aceasta poate fi lărgită în regiunea I a intervalului de intercalare (cu includerea primei arte metatarsale înapoi cu clapeta). În multe cazuri, această metodă este cea mai acceptabilă, mai ales cu mici defecte.
În absența arterei spate a piciorului sau cu defecte semnificative ale țesuturilor moi, pot fi utilizate clape de câine (pe pediculul vascular periferic), izolate în bazinul ansamblului vascular anterior tibial sau peroneal. Cu toate acestea, acest lucru duce, de asemenea, la formarea unui defect cosmetic semnificativ. În plus, această intervenție este foarte traumatică și dificilă din punct de vedere tehnic.
O soluție optimă a problemei poate fi o transplantare a unei clape de piele liberă, cu o grosime relativ mică și uniformă. Acestea pot fi o clapă perianoplastică, o clapetă radială, o clapetă delta.
La transplantarea clapetelor apropiate și radiale, vasele care le hrănesc pot fi incluse ca inserție în artera și vena din mănunchiul vascular tibial posterior. În alte situații, artera și venele transplantului pot fi conectate la piciorul defectului piciorului din spate și la vena însoțitoare.
În toate cazurile, atunci când se transplantează țesuturile în zona tendonului calcaneal, trebuie luate măsuri pentru a preveni compresia lor în perioada postoperatorie. Cea mai fiabilă soluție la această problemă este impunerea aparatului lui Ilizarov în cel mai simplu aranjament.
Plasarea defectelor tendonului calcaneic cu un transplant de sânge se realizează prin transplantarea clapei din spate a piciorului în defectul țesutului, cu includerea tendoanelor degetelor extensor lungi. Fasia largă a coapsei poate fi transplantată ca o parte din clapa cutanată-fascială laterală, dacă grosimea acesteia corespunde aproximativ cu grosimea țesuturilor moi din zona tendonului calcaneal. Clapeta radială poate include tendoane ale brahialelor și ale mușchilor palmați lungi.
Cu plasticitatea tendonului calcaneal, este posibilă combinarea unei alimentări cu sânge și a unui material plastic necroinabibil.
VI Arkhangel'skii, V.F. Kirillov
Articole similare
Trimiteți-le prietenilor: