Esperal - un medicament pentru tratamentul alcoolismului. Lucrează pe principiul descurajării farmacologice. Esperalul inhibă enzima acetaldehidă dehidrogenază și astfel crește concentrația acetaldehidei. Esperalul formează un reflex negativ condiționat persistent pentru mirosul și gustul alcoolului. Esperalul de droguri nu numai că îndepărtează pofta de alcool, dar, de asemenea, schimbă drastic atitudinea pacientului față de alcool. Folosind sistematic Esperal, pacientul încetează să primească senzații plăcute de alcool.
Ar trebui să fie numiți pentru toți pacienții care solicită asistență medicală în legătură cu dependența de alcool. Scopul tiaminei este de a preveni dezvoltarea encefalopatiei de către sindromul Gaye-Wernicke și Korsakov.
Sunt prescrise pentru ameliorarea simptomelor autonome. De obicei, în acest scop se utilizează propranolol sau atenolol. Aceste medicamente nu împiedică apariția convulsiilor și a delirului, deci li se recomandă să fie prescrise în combinație cu alte medicamente.
Prin mecanismul de acțiune, clonidina este un stimulant al receptorilor centrali a2-adrenergici. Ea oprește simptomele vegetative - transpirație, hipertensiune arterială, tahicardie, tremor, dar nu afectează riscul delirului și convulsiilor. Medicamentul are un efect sedativ, care este întărit în combinație cu tranchilizante. Avantajul clonidinei este absența depresiei respiratorii, efectul euforic.
Acestea sunt principalele mijloace pentru tratamentul sindromului de abstinență a alcoolului. Acestea reduc probabilitatea convulsiilor și a delirului, iar cu delirul deja creat, durata acestuia este redusă. Benzodiazepinele cu acțiune lungă sunt mai eficiente în prevenirea crizelor epileptice decât cele cu rază scurtă de acțiune. Dezavantajul lor este posibilitatea cumulului și efectului sedativ excesiv. La acest grup de medicamente sunt: Diazepam, Lorazepam, Oksazepam, Chlorazepat.
Eficace împotriva tuturor simptomelor din sindromul de abstinență la alcool și poate fi medicamentul de alegere în tratamentul întreruperii ușoare până la moderate. Lipsa interacțiunii cu alcoolul permite utilizarea medicamentului chiar dacă este prezent în sânge. Sa constatat că carbamazepina afectează transmiterea neuronală a GABA, glutamatului, norepinefrinei, acetilcolinei și dopaminei. Monoterapia cu carbamazepină este eficientă în cazul sindromului ușor și moderat de întrerupere, în cazuri severe se recomandă utilizarea benzodiazepinelor. Avantajul necondiționat al carbamazepinei este lipsa efectului euforic și a riscului de dependență de medicament.
Acestea sunt un remediu foarte eficient pentru ameliorarea sindromului de întrerupere. Utilizarea lor limitează toxicitatea relativ ridicată și riscul de dependență. Ca medicament cu acțiune lungă, poate inhiba respirația și activitatea cardiacă; Inducerea enzimelor microzomale ale ficatului.
Este un neuroleptic dintr-un grup de benzamide substituite și are un efect sedativ. Tulburările extrapiramidale cu utilizarea sa sunt rare, deoarece acționează selectiv asupra receptorilor D2-dopamină. Medicamentul este utilizat în Rusia, Germania și Franța pentru ameliorarea sindromului de abstinență a alcoolului. Se recomandă prescrierea tiapridei în asociere cu carbamazepina și benzodiazepinele.
Medicamentul Haloperidol este indicat în prezența unor simptome psihopatologice productive - iluzii, halucinații, agitație psihomotorie. Haloperidolul trebuie combinat în mod necesar cu benzodiazepinele. Cu un sindrom de abstinență simplă, medicamentul nu este indicat. Dezavantajul său este riscul dezvoltării hiperkinesiei acute extrapiramidale, care trebuie oprită prin introducerea diazepamului, difenhidraminei (dimedrol) sau a anticholinergicelor centrale.
Până în prezent, cel mai studiat dintre medicamentele antiinflamatorii este Proproten-100, care conține anticorpi potențiali la proteina specifică creierului S-100 (AS-100). Proprotenul este studiat la toate nivelurile de organizare a structurilor neuronale: celular, intercelular (sinaptic), structural, sistemic. Cele mai specifice dintre efectele studiate pot fi considerate efectul sensibilizant al AS-100 pe membrana celulară a neuronilor. Acțiunea biologică neobișnuită la nivel clinic se manifestă printr-un efect echilibrat asupra stării mentale a pacienților. În funcție de starea inițială a pacienților, medicamentul are un efect sedativ și stimulant.
GHB (oxibutirat de sodiu)
Medicamentul oprește simptomele vegetative și are un efect sedativ destul de pronunțat, dar poate crește probabilitatea halucinațiilor datorate efectelor stimulative indirecte asupra neuronilor dopaminergici.
Este un medicament cu un efect sedativ pronunțat, care este folosit în practica medicală încă din anii 1920. Are o eficiență ridicată în stoparea tuturor manifestărilor sindromului de întrerupere și este încă utilizată în Germania și Rusia. Medicamentul se administrează pe cale orală sub formă de capsule sau soluție. Contraindicațiile relative sunt boala pulmonară obstructivă și insuficiența respiratorie. Medicamentul poate fi utilizat numai într-un spital.
Se folosește pentru a crea o așa-numită barieră chimică care face imposibilă consumul de alcool și dezvoltă simțul pacientului de frică de eventualele consecințe neplăcute ale consumului de alcool. Cel mai obișnuit agent de sensibilizare utilizat în tratamentul dependenței de alcool este teturamul (antabuse, disulfiram). Medicamentele de sensibilizare care au fost prescrise pe scară largă metronidazol, furazolidonă, acid nicotinic sunt în prezent utilizate rar. Disulfiramul este utilizat pentru tratamentul dependenței de alcool din anii 1940. Se presupune că efectele terapeutice ale teturamului se datorează fricii de reacția tetraalcoolică (TAP). Mecanismul de acțiune al acestui medicament se bazează pe blocarea enzimei acetaldehidă dehidrogenază, în urma căreia oxidarea alcoolului este întârziată în etapa de acetaldehidă. Înainte de tratamentul cu teturam, pacientul este avertizat cu privire la posibilele efecte adverse ale consumului de alcool.
În prezent, o metodă destul de frecventă de tratament este implantarea intramusculară a medicamentului esperal, care este produs în fiole sigilate care conțin 10 comprimate de 0,1 g teturam. De regulă, această metodă este utilizată atunci când alte măsuri terapeutice sunt nereușite. Pacientul și rudele sale explică faptul că implantul în țesut, medicamentul va fi în mod constant absorbit în sânge și dacă pacientul bea chiar și o cantitate mică de alcool, va avea consecințe grave până la moarte.
Utilizarea teturamului are numeroase contraindicații datorită toxicității pronunțate a medicamentului. În contextul utilizării sale, se dezvoltă destul de des diverse efecte secundare sub formă de reacții alergice, hepatită toxică, psihoză teturică. Disulfiramul poate exacerba simptomele schizofreniei. O condiție necesară pentru tratament este sănătatea bună a pacientului, motivația ridicată, regularitatea de a lua medicamentul. Trebuie menționat în special inadmisibilitatea numirii disulfiramului fără cunoașterea pacientului (de exemplu, podsypanie în alimente) datorită consecințelor periculoase ale reacției tetura-alcool.
Blocante ale receptorilor opioizi
Succesele obținute în studiul mecanismelor neurochimice de dependență de alcool ne-au permis să propunem un număr de noi medicamente pentru tratamentul acestuia. Astfel, sa constatat că există un sistem opioid endogen în creier în care sunt produși compuși asemănători morfinei (enkefaline și endorfine), care cauzează euforie și efecte analgezice. Medicamentele care sunt antagoniști ai opioidului blochează receptorii opioizi și astfel previne efectele plăcute cauzate de consumul de droguri. În ciuda faptului că alcoolul nu este un agonist al receptorilor olioizi, multe dintre efectele sale sunt realizate printr-un sistem opioid endogen. Experimentele au arătat că antagoniștii receptorilor opioizi blochează efectele de întărire ale alcoolului. Astfel, naltrexona a împiedicat creșterea nivelului de dopamină determinat de introducerea alcoolului, iar acest efect a fost dependent de doză. După cum se știe, dopamina este implicată în efectele de întărire a alcoolului. Durata remisiunii la pacienții care au luat naltrexonă ca tratament de susținere a fost mai mare decât la pacienții care au luat placebo. Trebuie avut în vedere faptul că naltrexona este eficientă ca un medicament anti-recidivă, sub rezerva admiterii regulate pe durata cursului de 12 săptămâni. Naltrexona este recomandată în special pentru pacienții cu tentație puternică, necontrolată de alcool (atracție compulsivă). În același timp, tratamentul medicamentos presupune o motivație ridicată. Eficacitatea tratamentului este crescută în mare măsură în combinație cu psihoterapia de susținere. Medicamentul nalmefenă este similar din punct de vedere structural cu naltrexona. Spre deosebire de naltrexonă, nu are hepatotoxicitate. În plus, nalmefen este un antagonist universal al receptorilor opioizi, care blochează trei tipuri.
Acamprosat (acetilhomotaurină). Până în prezent, mecanismul exact de acțiune al medicamentului nu a fost stabilit. Se cunoaște că modulează activitatea glutamatului și a receptorilor GABA. intoxicație cronică alcool duce la activitate redusă a sistemului de frânare și GABAergic cresc activitatea sistemului glutamat excitator din creier. Aceste încălcări persistă mult timp după ce au refuzat să bea alcool. Acamprosatul este similar din punct de vedere structural cu GABA și crește activitatea sistemului GABAergic, mărind numărul de situsuri de legare a GABA pe membrana sinoptică. Acamprosatul reduce activitatea sistemului glutamat prin acțiunea asupra receptorilor N-metil-D-aspartat (NMDA) și a canalelor de calciu. Pentru prima dată în practica clinică, acamprosatul a fost utilizat în Franța în 1989. În prezent, acest medicament este permis în mai mult de 30 de țări; numărul total de pacienți care primesc tratament este mai mare de 1 milion. Experimentele au arătat că acamprosatul reduce consumul de alcool, în ceea ce privește accesul liber, fără a influența comportamentul alimentar a clădirii nu narcogens și alte efecte farmacologice, în plus față de cele care contribuie la reducerea consumului de alcool.
Relația dintre serotonină și alcool este complexă. Se sugerează că alcoolicii încearcă să normalizeze nivelul bazal scăzut al serotoninei din creier cu ajutorul alcoolului. Sa constatat că serotonina participă la efectele de întărire a alcoolului. În plus, nivelurile scăzute de serotonină contribuie la comportamentul impulsiv, ceea ce duce la consumul de alcool. Anormalitatea metabolizării serotoninei poate fi însoțită de anxietate și depresie, iar în acest caz, alcoolul poate fi utilizat ca auto-medicamente. Medicamentele serotoninergice includ inhibitori ai recaptării serotoninei (SSRI) sertralină (zoloft), fluoxetină (Prozac), fluvoxamină (feravin), citalopram. Această clasă de medicamente a fost dezvoltată în anii 1980 pentru a trata tulburările depresive. Mecanismul de acțiune al ISRS este de a bloca recaptarea serotoninei prin terminații presinaptice, ca urmare a creșterii nivelului de serotonină din cleștele sinoptice.
Alte medicamente
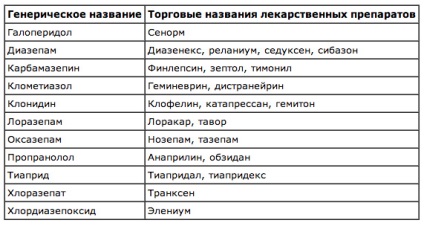
Tabelul prezintă numele principale și generice ale medicamentelor utilizate în tratamentul sindromului de abstinență a alcoolului
Articole similare
Trimiteți-le prietenilor: