Epidemiologie
Ca agentul patogen la meningita posttraumatic și meningoencefalită frecvent izolate Xia coci Gram-pozitivi, (Staphylococcus haemolyticus, Staphylococcus warneri, Staphylococcus cohnii, Staphylococcus epidermidis, Streptococcus pneumoniae), cel puțin - Gram negativ bacto Rhee (Escherichia coli, Klebsiella pneumoniae, Acinetobacter anitratus ). Aproximativ 10-15% din creșterea culturii nu este marcat (2).
Există două modalități principale de a răspândi infecția în cavitatea craniană cu un traumatism cerebral traumatic: direct și hematogen. In directa-Awakeners coș penetrează în subarachnoid spațiu-TION la defecte Dura de focare potential infectate: nosoglot-ki, sinusurile paranazale, exterior canalul auditiv. traumatisme craniocerebrale deschis, posttrav-TIC liquorrhea, intervenția chirurgicală-TION, instalarea de senzori de presiune intracraniană TION - factori predispozanți vozniknove-TION de meningita post-traumatic. Agentul cauzal poate, de asemenea, pătrunde în cavitatea craniului și de la rănile scalpului, mai ales dacă este supusă la o fractură a bolții craniene. În acest caz, un anumit rol poate juca răspândirea infecției asupra venelor emise cu tromboza lor.
Prin intermediul hematogene răspândirii infecției patogen-TION pătrunde lichidul cefalorahidian din sange prin plexul vascular sau modificat prin peretele venelor încălcarea curent cu privire la acestea. In meningita si menigoentsefalite perturbat fluxul sanguin cerebral si de livrare de oxigen la tesuturi, ceea ce duce la dezvoltarea si misiunea-Ishe hipoxie fiind factori secundari dătătoare prejudiciați.
În funcție de distribuția predominantă, meningita poate fi bazală sau convectivă. Meningita bazală se dezvoltă în principal în fracturi ale fostei craniene anterioare sau medii. Convulsia meningită se dezvoltă adesea cu fracturi deprimate, care penetrează rănile craniului.
Cu o leziune cerebrală, a existat o dezvoltare în două faze a edemului și a inflamației aseptice în zona de vătămare. Prima fază începe imediat după rănire și durează până la două zile, iar cea de-a doua se dezvoltă în 3-7 zile după accident. Pentru prima fază, este caracteristică o reacție inflamatorie predominant perivasculară cu acumularea de neutrofile, limfocite și macrofage. În a doua fază, se observă o reacție inflamatorie parenchimală cu umflarea celulelor. tulburări circulatorii locale și bariera hematoencefalică în zona de leziuni cerebrale pre-cedeze la dezvoltarea infectiei inflamată-TION în timpul penetrării în această regiune a agentului patogen cu dezvoltarea meningoencefalita.
Distingem meningoencefalita purulentă-hemoragică, abcesivă. Focile de encefalită se dezvoltă adesea în zona afectării directe a creierului atunci când acesta este rănit, precum și în zonele de contuzie a acestuia cu o răspândire secundară a infecției.
Simptomele tipice de meningita includ semne-ATI întuneric de infecție cu febră și Ley kotsitozom, precum și dureri de cap, greață și vărsături, fotofobie, hiperacuzie, tulburări de cunoaștere până la dezvoltarea de comă. Simptomele apar de obicei la 5-14 zile după leziune. În stadiul inițial al dezvoltării complicației, sunt caracteristice încălcările stării mentale și o ușoară scădere a nivelului de conștiență înainte de asomare. În primele perioade, simptomele meningeale apar sau cresc.
Sindromul meningeale combinat cu manifestări obschemoz-govymi de cefalee de pe Rushen conștienței și uneori excitație în primele faze ale procesului sau în caz de hemoragie subarahnoidiană. Cu presiune asupra globilor oculari, tensiunea tonica a muschilor fetei este posibila. Unul dintre primele simptome meningeale este gâtul rigid, mai târziu se găsesc simptome pozitive ale Kernig și Brudzinsky.
Prezența simptomelor focale, de regulă, evidențiază evoluția meningoencefalitei. În dependența de localizarea focarului inflamator din nou Viva simptome de pierdere (pareze konechnos-dren, nervi cranieni, fenomenul afaziei) și iritație-zheniya (convulsii parțiale și generalizate epilep-CAL). Atunci când sunt implicați în procesul peri-ventricular, semnele disfuncției sistemului nervos autonom cu predominant simptome subcortice sunt predominante. Caracteristic este o adâncire a tulburărilor conștienței, există somnolență patologică, alternând cu insomnia persistentă.
DIAGNOSTIC
Metoda principală de diagnosticare a meningitei este puncția lombară. De obicei, există o schimbare în transparența și culoarea fluidului cerebro-spinal (tulbure, galben-alb, verzui), cu o creștere a presiunii lichidului cefalorahidian. Caracteristicile vizuale ale fluidului cerebrospinal supra-agățat tipul de patogen si severitatea hemoragiei Suba-rahnoidalnogo la un pacient cu o leziune a creierului.
În studiul de laborator al fluidului cerebro-spinal, pleocitoza neutrofilă este detectată până la câteva mii în 1mmZ, o scădere a nivelului de glucoză. Disocierea celulară exprimată în proteine este caracteristică, deoarece creșterea nivelului proteinei este nesemnificativă. Semănarea fluidului cerebro-spinal permite determinarea tipului de agent patogen și sensibilitatea acestuia la medicamente antibacteriene.
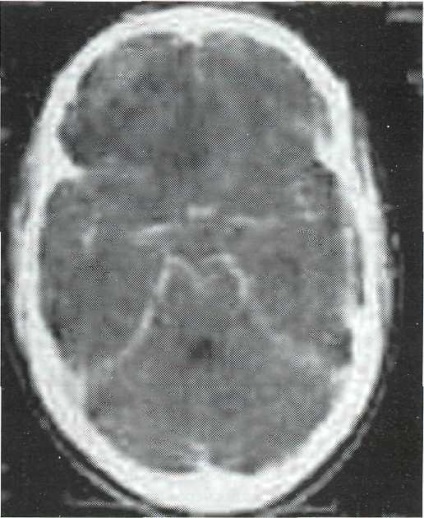
Fig. 24-1. CT, secțiune axială. Consolidarea semnalului din membranele creierului cu meningită
Metodele neuroimagistice pentru complicațiile infecțioase ale traumei craniocerebrale sunt folosite mai des ca auxiliare pentru a exclude un proces volumetric care necesită intervenție chirurgicală. Tomografia computerizată evidențiază contrastul meningitelor cu meningita (Figura 24-1). Cu meningoencefalita, focarele hipodensiente se găsesc în substanța creierului. RMN poate de asemenea să evidențieze amplificarea semnalului din plicurile creierului și schimbările difuze în substanța sa (Figura 24-2).
Succesul tratamentului meningitei posttraumatic și meningoencefalită depinde de o serie de fapte, și Tori, în primul rând prin eliminarea HN prichi și fondurile în mod corect antibacterian-guvernamentale alocate. Eliminarea cauzei poate implica tratamentul chirurgical al lichorheei în timpul declanșării procesului inflamator, penetrarea rănilor craniului și a creierului.
Atunci când alegeți antibiotice, trebuie reținut că nu toate dintre ele penetrează bine prin bariera hemato-encefalică (Tabelul 24-1).
Terapia cu antibiotice trebuie începută imediat după un diagnostic preliminar. Este important ca puncția lombară și colectarea materialului pentru examinarea microbiologică să fie efectuate înainte de administrarea antibioticelor. Alegerea antibioticului înainte de identificarea preliminară a excitatorului este dictată de necesitatea de a acoperi întregul spectru al agenților patogeni cei mai probabili. Combinații recomandate de oxacilină + ceftazidimă, vancomicină + ceftazidimă. Terapia antimicrobiană este ajustată în funcție de rezultatele studiului culturii și de datele de sensibilitate ale agentului patogen excretat (Tabelul 24-2).
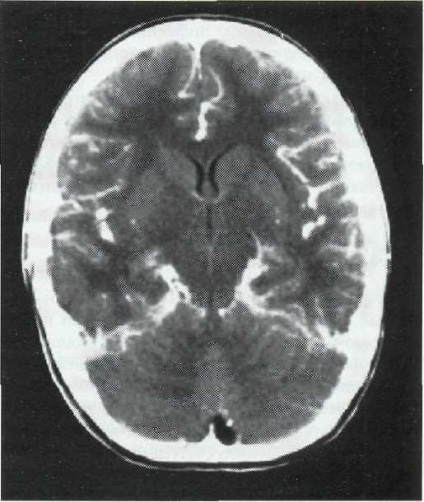
Ris.24-2. Tomografia de rezonanță magnetică, modul T1 cu compostare. Consolidarea semnalului din meningele cu meningită.
Tabelul 24-1. Penetrarea medicamentelor antibacteriene prin bariera hemato-encefalică
Tratamentul meningitei posttraumatic și meningoencefalită complex și include bumbac Adek antimicrobian, immunnomoduliruyushuyu, terapie dezintoxicare. În plus față de medicamentele antibacteriene care vizează cauza complicațiilor, nystatinul este prescris pentru a preveni infecțiile fungice. Soluțiile de cristalloid sunt utilizate pentru terapia de detoxifiere, deoarece utilizarea preparatelor coloidale poate fi complicată de dezvoltarea insuficienței cardiace acute și a edemului pulmonar. În același timp, volumul de terapie cu perfuzie, viteza sa este reglată în funcție de nivelul presiunii arteriale și diurezei.
PREVENIREA
Baza pentru prevenirea ningita post-traumatică-IU și meningoencefalită sunt adecvate debridare precoce a rănilor, îndepărtarea fragmentelor osoase și a corpurilor străine, corecția este liquorrhea sttravmaticheskoy. Utilizarea preventivă a agenților antimicrobieni este indicată prin traumatisme craniocerebrale deschise.
PROGNOZA ȘI REZULTATUL
Cu un tratament adecvat și fără circumstanțe agravante, prognosticul pentru meningita posttraumatică este adesea favorabil. Cu toate acestea, rezultatele letale sunt găsite destul de des - în 12-58% dintre cei afectați, în care cursul TCC este complicat de inflamarea meningelor. Consecințele izolate ale meningitei includ, în principal, epilepsia și cefalia hidrofobă areosorbantă. Sindromul epileptic la sfârșitul perioadei este observat la 26-54% dintre pacienți. Hidrocefalul se dezvoltă la 16,7-25,5% dintre pacienții care au suferit meningită.
Trimiteți-le prietenilor: