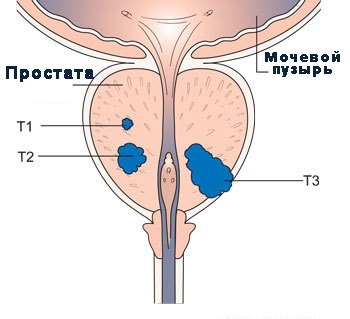
Etapele cancerului de prostată
Răspunsul la întrebarea gradului de prevalență a procesului tumoral îi permite medicilor să nu aleagă numai cea mai optimă metodă de tratament, ci și să evalueze prognosticul bolii. Prezența creșterii tumorale la marginea rezecției, care se întâmplă atunci când tumoarea se răspândește prin capsulă, reduce dramatic supraviețuirea postoperatorie a pacienților.
Nici una dintre tehnologiile de diagnostic disponibile în prezent nu poate determina cu exactitate dacă pacientul are o formă localizată de cancer de prostată (RP). Inexactitate stadializarea clinică este de așa natură încât aproximativ 30% dintre pacienții cu RP, identificate ca T1 / T2, de fapt, sunt etape de TK / T4. Creșterea tumorii în marja de rezecție se găsește la 10-20% dintre pacienții clinic "înțepați", atât T1 cât și 30-60%, clasificați ca T2. În termen de 5 ani de la interventia chirurgicala la pacientii cu „margini chirurgicale negative,“ sansa de progresie a bolii este de 20%, în timp ce la pacienții cu rezecție a creșterii tumorii în provincia sansa de progresie a intervalelor de boală de la 40% la 60%.
Când tumoarea se extinde la veziculele seminale, recurența locală a bolii după prostatectomie radicală în primii cinci ani se dezvoltă în 70% din cazuri. Rolul RMN în definirea infestației RP extracapsule este discutat până în prezent. Oamenii de știință nu pot ajunge la o opinie comună, atât din cauza disponibilității limitate a acestei metode, cât și prin răspândirea largă a datelor disponibile.
Prezența creșterii tumorale la marginea rezecției crește probabilitatea apariției recidivelor locale și sistemice ale bolii cu RP. Având în vedere că aproximativ 1/3 dintre pacienții cu prostatectomie traumatică au o "margine chirurgicală pozitivă", urgența detectării preoperatorii a acestor pacienți este fără îndoială. A confirmat științific valoarea predictivă a unor astfel de indicatori clinici ca nivelul sângelui PSA și procentul de probe pozitive cu biopsie din glandă. De exemplu, probabilitatea creșterii tumorii la marginea rezecției crește la 79% cu un nivel PSA mai mare de 20 ng / ml și detectarea cancerului în mai mult de 40% din probe cu o singură biopsie a prostatei.
Câmpul magnetic de 1,5 T poate rezolva majoritatea problemelor de diagnosticare și este considerat optim pentru aplicațiile clinice. Folosind în mod individual și combinarea bobina endorectal și suprafață, este posibil să se obțină imaginile ponderate T2 ale prostatei și țesutul înconjurător într-o secvență de impulsuri ecou de spin rapid, cu un contrast bun și o rezoluție spațială bună. În ciuda acestui fapt, precizia de staționare a cancerului variază de la 54 la 88%.
Până acum, timp de mai mulți ani, tomografii magnetice cu o intensitate a câmpului mai mare de 1,5 T au fost folosite pentru a studia corpul numai în scopuri științifice. În prezent, scanerele de înaltă tensiune își iau treptat locul în studiile clinice de rutină. Datorită relației liniare existente între rezistența câmpului magnetic și raportul "semnal-zgomot", a fost posibilă creșterea puterii de rezolvare în studiul prostatei la 0,13 mm. Creșterea puterii de rezolvare a metodei nu a afectat decât creșterea sensibilității (88%) și precizia (96%) în stadializarea cancerului.
Chiar și cu cele mai noi dispozitive, eficiența diagnosticului RMN depinde de experiența radiologului care dă concluzia. Într-o lucrare de Futterer et al. când datele RMN au fost interpretate de un radiolog neexperimentat, sensibilitatea metodei la stadializarea RP a fost de 50%, specificitatea a fost de 92%, iar precizia generală a fost de 81%. La examinarea imaginii, specialistul experimentat a realizat 88%, specificitatea - 96%, precizia - 94%. Aceeași tendință a fost observată și de alți cercetători. Mai puțin experimentați în problemele de urologie, specialiștii de pe tomografia de 1,5T au descoperit, de asemenea, o sensibilitate mai mică decât radiologii instruiți (17% și, respectiv, 54%).
Metastaza cancerului de prostată are loc prin vase limfatice - ganglioni limfatici pelvieni, căi hematogene - în plămâni, ficat, coloanei vertebrale, oase iliace. Metastazele în ganglionii limfatici nu sunt combinate cu apariția metastazelor în oase. Histologic, metastazele seamănă cu un nod diferențiat de cancer.
Apariția unor noi agenți de contrast cu rezonanță magnetică limfotropică a devenit o nouă etapă în dezvoltarea imagistică prin rezonanță magnetică. Aplicație agenți de contrast pe bază de nanoparticule iimfotrofic de oxid de fier, pot fi acumulate in ganglionii limfatici, a depășit în mod semnificativ sensibilitatea și specificitatea diagnosticului de ganglionilor limfatici, comparativ cu criteriile morfometric care iau în considerare numai de mărimea unui nodul limfatic. Odată ajuns în fier din sange nanoparticule de oxid sunt retinute in ganglionii limfatici sanatosi, care se manifestă prin slăbirea ei puls de semnal în secvențele T2. În ganglionii limfatici afectați, mediul de contrast nu se acumulează și acestea rămân luminoase. Unul dintre aceste medicamente este Combidex. Este aprobat pentru utilizare în Europa și este testat clinic în Statele Unite. M.G. Harisinghani, care a utilizat medicamente limfotropice la 80 de bărbați cu cancer de prostată localizat, a reușit să vizualizeze ganglioni limfatici cu diametrul mai mare de 2 mm. Valoarea predictivă a leziunii lor a fost de 95%, valoarea predictivă a lipsei metastazelor este mai mare de 97%.
Cu toate acestea, există două argumente care fac dificilă utilizarea activă a acestor medicamente în Rusia. În primul rând, în prezent, aceste medicamente sunt supuse doar studiilor clinice și nu sunt în vânzare. În al doilea rând, pentru a evalua modelul trebuie să fie de cel puțin două studii: unul înainte de administrarea mediului de contrast, iar al doilea - în 24 de ore, ceea ce înseamnă că, prin urmare, 2 vizită și dubla costul studiului.
Conceptul de ganglion limfatic
Termenul nodul limfatic limită a fost propus pentru descrierea cancerului glandei parotide. Prima aplicare clinică a acestei teorii a afectat cancerul penisului. Esența acestui concept este că drenajul limfatic de la orice tumoare primară se desfășoară în primul rând prin niște limfadene limfatice regionale excepționale și apoi prin toate celelalte. Astfel, în funcție de starea acestui ganglion limfatic, numit ganglionul limfatic, este posibil să se judece starea diseminării limfogene în general. Pe baza multor limfograme, a devenit clar că localizarea acestui nod de graniță este individuală pentru fiecare pacient și că pot exista mai multe astfel de noduri. Compilarea hărților limfatice, detectarea nodurilor limită este utilizată pe scară largă în melanomul pielii, cancerul de sân. Recent s-au făcut încercări de detectare a nodurilor de frontieră în RP. Tehnica constă în introducerea transrectală în prostată a medicamentului radiofarmaceutic cu limfoscintigrafie ulterioară. Căutarea intraoperatorie a ganglionilor limfatici găsiți în acest fel este efectuată de o probă gama de mână. În Germania, în efectuarea unei astfel de manipulări, la 335 din 350 de pacienți aflați într-o intervenție chirurgicală deschisă, a fost descoperit cel puțin un ganglion limfatic.
Valoarea prognostică a stării ganglionilor limfatici
Frecventa solitar RP metastază într-una dintre grupele de ganglioni limfatici este: pentru sau iliace interne obturator noduri - 60-80%, iliacă externă - 20-25%, sacral / sciatic / adrectal - 14-15%, iliace comune - 4%.
Propuneți articolul (1263 articole)
Articole similare
Trimiteți-le prietenilor: