Medicul de diagnosticare cu ultrasunete
Ce este Vasa Previa?
Vasa Previa (praevia Vasa) - (lat vasa -. Praevia navă - situată în fața, în fața) - o afecțiune caracterizată prin prezența navelor care au legătură cu fructe placentar fluxului sanguin care trece liber în timpul membranelor fetale vneplatsentarnyh aranjate între partea care prezintă fătului și colului uterin.
Aceste vase nu trec neprotejate nici la jeleu Varton, nici la țesutul placentar, motiv pentru care sunt ușor vulnerabile și susceptibile la compresie în orice stadiu al sarcinii, deși majoritatea complicațiilor apar în timpul nașterii.
Vasa Previa este o stare patologică fără simptome clinice, ceea ce duce, în unele cazuri, la dezvoltarea hemoragiilor fetale în timpul sarcinii și la naștere, și, ca rezultat, ceea ce duce la deces fetale / neonatale.
Există două tipuri de PS
Tip 1 - prezenta vaselor ombilicale ale gâtului intern liber nu sunt protejate lăptișor cordonului ombilical atașat la plic (OPP) Whartons - o afecțiune în care cablul nu este atașat la țesutul placentar, membranele fetale și la o anumită distanță de marginea placentei. OPP este una dintre primele cauze ale PS, descrise în literatură. Sau diagnosticat ante- postnatal în medie 0.4-1.8% din sarcini, conducând astfel la SS la 1 la 3% din cazuri, o medie de un caz VP 50 de cazuri Nak. Când frecvența sarcinilor multiple și a crescut mult NAk are loc de de 3,6 până la 16% în cazuri de gemeni sarcinii. In gemeni monochorionic monoamnionalnyh OPP observate la 16% si in gemeni monochorionic diamnionalnyh - 13%, iar gemenii dihorionalnyh - în 7% din cazuri. În cazul tripletelor de sarcină, OPP apare în 28,2% din cazuri.
Tip 2 - Prezența vaselor neprotejate ale gâtului interne comunicante proporție placenta la placenta bipartit sau dacă acțiuni suplimentare, eventual cu un cordon ombilical normală atașat la lobul principal al placentei.
Dintre toate cazurile, PS de tip 1 se găsește în aproape 90% din detecția PS.
Frecvența apariției PS este de aproximativ 1: 2500 de genuri, dar există posibilitatea ca, de fapt, această cifră să fie subestimată, deoarece unele cazuri pot merge fără complicații și nu intră în rapoarte. În același timp, există lucrări care arată că frecvența MS după FIV este de 1: 300 de sarcini.
Care este pericolul?
Având în vedere faptul că SM este o stare patologică, fără manifestări clinice ale acestei patologii este una dintre cele mai periculoase pentru dezvoltarea de complicații la făt, cum ar fi moartea din cauza sângerare la rupere PS sau asfixiei fetale, în vase transversale de prindere.
Una dintre cele mai periculoase complicații ale SM este ruptura și sângerarea fetală rezultată. În cele mai multe cazuri, deteriorarea PS apare simultan cu ruperea membranelor, având în același timp un "punct comun de ruptură". Se descriu cazuri de rupere a vaselor care trec liber în cochilii situate la o distanță de locul ruperii inițiale a cochiliei. În aceste cazuri, vasele sunt deteriorate din cauza ruperii continue a membranelor în timpul progresiei fetale în timpul travaliului, ceea ce explică cazurile de sângerare de 12 ore sau mai mult după momentul ruperii membranelor.
Având în vedere faptul că volumul sanguin circulant fetale la 38 de săptămâni de sarcină este de 80-110 ml / kg greutate corporală, sângerarea a pornit de la MS necesită operație cezariană de urgență, deoarece pierderea deja 100 ml de sânge fetal poate duce la șoc hemoragic și deces fătului. Caracterul insidios al unei astfel de sângerări este că starea mamei nu se schimbă, rămâne stabilă.
Perioada de mortalitate perinatală în PS neidentificată este de 55-75%.
Rolul ultrasunetelor în diagnosticul prezentării vasculare
Indicatii pentru studiu au fost:
Prezentarea placentei pe termeni anteriori, care "au crescut"
Vasa Previa în ultimele sarcini
Shell de atașare a navelor în zona segmentului inferior al uterului
O proporție suplimentară a placentei în segmentul inferior al uterului
Gemenii gemeni
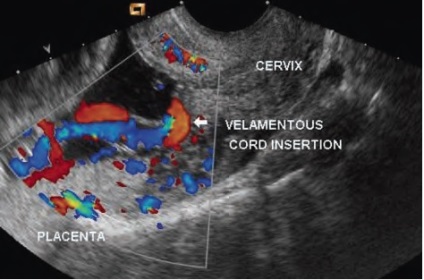
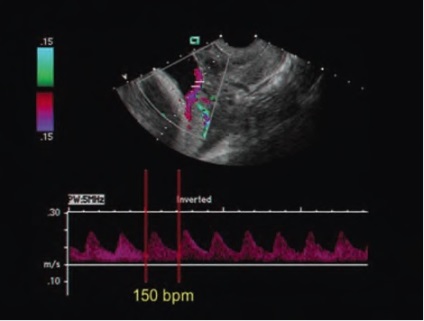
Probabilitatea PS este minimă în cazurile în care rădăcina cordonului ombilical iese din țesutul placentar, iar în lipsa cotei suplimentare a placentei sau bilobarnoy placenta. Având în vedere că placenta este deja inclusă în protocolul de descriere standard din SUA, este necesar să se schimbe prioritatea pentru excluderea vaselor ombilicale de atașare coajă, deoarece aceasta stare este o condiție prealabilă pentru varianta cea mai frecventă PS Tipul 1 Diagnosticul de atașament normal al cablului la placentă în timpul al doilea de screening trimestru singur este de mare importanță pentru sine. În plus față de SS, există o mulțime de complicații cu cordonul ombilical atașarea plic: risc crescut de placenta abruptio, întârzierea creșterii fetale, Apgar evaluare mică la naștere, naștere prematură. Acest lucru nu înseamnă că, dacă sunteți diagnosticat cu OPP, atunci toate acestea se va întâmpla cu siguranță, dar o astfel de sarcină necesită o atenție specială din partea obstetrician-ginecolog și un comportament mai prudent din partea femeii gravide.
Câteva studii au arătat că determinarea locului de atașare a cordonului ombilical la placentă în timpul screening-ului pentru primul sau al doilea trimestru durează mai puțin de un minut și nu necesită aptitudini speciale. Până la 11 săptămâni, acest studiu este imposibil, deoarece trophoblastul acoperă în acest moment o zonă semnificativă a cavității uterine.
Determinarea localizării atașamentului cordonului ombilical la placentă în timpul screening-ului primului trimestru la 11-14 săptămâni este de preferat, deoarece în acest moment nu este deloc dificil de făcut. În cazul sarcinii multiple, precum și în timpul sarcinii după FIV, trebuie recomandată o examinare transvaginală în cazurile în care examinarea zonei faringiene interne este dificilă cu acces transabdominal.
Este important să subliniem că este necesar să excludem în mod obiectiv OPP, deoarece, dacă nu o faceți în mod specific, atunci cu o mare probabilitate de OPP va fi ratată.
Cablul ombilical poate fi localizat în centrul placentei sau excentric, dar în țesutul placentar (90%). Sau pe marginea placentei (10%). așa-numitul atașarea marginală a cordonului ombilical la placentă, în acest caz este dificil, cu ajutorul ultrasunetelor, să se afirme în mod neechivoc că o parte din vase nu sunt situate în cochilie. Și în 1% din sarcini, atașarea membranei cordonului ombilical este determinată departe de marginea placentei. Este important să vă asigurați că cordonul ombilical este determinat mai degrabă decât buclele libere ale cordonului ombilical de pe suprafața placentei. Acest lucru poate ajuta regimul CDC, arătând intrarea vaselor cordonului ombilical în placa corionică.
În cazul în care locul de intrare al cordonului ombilical în placentă este clar definit, probabilitatea de PS de tip 1 este extrem de mică și nu sunt necesare studii suplimentare.
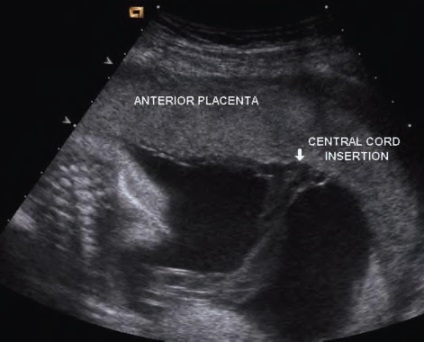
este arătată cordonul ombilical care intră în centrul placentei
Dimpotrivă, în cazul în care nu este posibilă identificarea clară a locului de intrare a cordonului ombilical, specialistul SPM trebuie să depună eforturi suplimentare pentru a nu rata OPP. Atunci când nu este posibil să se detecteze OPP în segmentul superior al uterului cu ajutorul unui transductor transabdominal, trebuie efectuat un studiu transvaginal care utilizează CDC.
În plus, nu trebuie să uităm de PS de tip 2 și să examinăm pereții cavității uterine pentru placentă suplimentară.
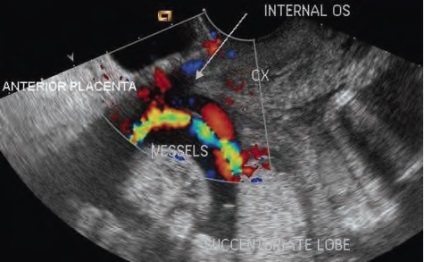
arată placenta peretelui anterior al uterului, o proporție suplimentară de placentă și de tip PS 2
În cazul placentei scăzute în cel de-al doilea trimestru de sarcină, trebuie să vă asigurați că navele nu sunt identificate în apropierea faringelui intern și, dacă da, nu este necesară nicio altă acțiune.
Placenta scăzută în cel de-al doilea trimestru de sarcină este o afecțiune în care marginea placentei este definită la o distanță mai mică de 3 cm de faringelul intern, dar nu se suprapune. În acest caz, nu este necesară nicio acțiune sau tratament suplimentar "doar pentru caz". Este suficient să reevaluezi localizarea placentei în al treilea trimestru.
În timpul screening-ul primului trimestru, și în special până la 11 săptămâni, nu diagnosticheze scăzut locație corionică, deoarece segmentul inferior al uterului este mult mai întinsă, și, în cele mai multe cazuri la 20 de săptămâni nu va mai fi un placentation scăzut.
În prezent, un studiu transvaginal al colului uterin este folosit pe scară largă pentru a exclude insuficiența ischemico-cervicală (ICS). Nu este rară pentru femeile însele, fără numirea unui medic, să vină la cervicometrie doar pentru că sunt mult mai calmi.
Medicul SPL efectuarea studiului ar trebui să fie conștienți de Vasa Previa și de a folosi această oportunitate unică de a, la un cost mai puțin de un minut din timpul tău, din nou, uita-te pentru a include regimul RDC și poate preveni tragedia.
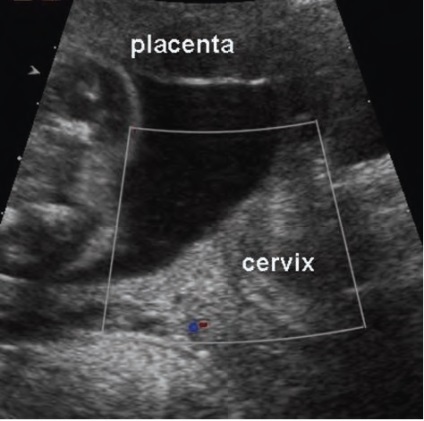
absența vaselor vestibulare în timpul examinării transvaginale a colului uterin
În concluzie, vreau să sugerez un algoritm de diagnosticare pentru a exclude Vasa Previa în timpul screening-ului din trimestrul al doilea, dezvoltat de echipa lui Philippe Jeanty:
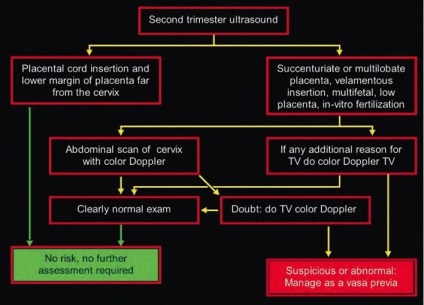
Dacă vă previa diagnosticată în Vasa doilea trimestru, nu trebuie să-ți fie frică, dar noi trebuie să înțelegem că la o astfel de sarcină ar trebui să fie tratați cu mai mult trepidație și să respecte toate recomandările medicului observarea tine. Amintiți-vă că 24% din al treilea trimestru de nave pot fi deplasate în sus, iar diagnosticul de PS va fi plecat. În cazul în care, cu toate acestea, și în al treilea trimestru diagnosticul este confirmat, va fi prezentat spitalizare mai aproape de 35 de săptămâni de sarcină, profilaxia sindromului de detresă respiratorie și de livrare prin cezariana la termen de 35-36 săptămâni de sarcină.
Articole similare
Trimiteți-le prietenilor: