Ce este keratita la copii -
Keratita la copii este o boală inflamatorie a corneei, care poate fi de mai multe feluri.
Cornea se referă la coaja exterioară a globului ocular, deoarece este foarte influențată de mediul extern. Din acest motiv, ¼ din patologia ochiului este asociată cu boli ale corneei. În cavitatea conjunctivală este prezentă în mod constant microflora, deoarece chiar și leziunile minime ale corneei sunt foarte periculoase. De asemenea, în procesele infecțioase, absența vaselor de sânge în cornee, asupra cărora se livrează nutrienți, joacă un rol, ceea ce afectează repararea și regenerarea (reparația țesuturilor). Din aceste motive, afecțiunile corneei afectează, în majoritatea cazurilor, vederea, care scade, până la orbire. Uneori este necesară intervenția chirurgicală pentru a restabili funcția optică a corneei.
Care sunt cauzele / cauzele de keratită la copii
În dezvoltarea keratitei un rol important îl joacă o infecție care penetrează corneea, trecând cu un număr de țesuturi localizate exogen sau endogen. Apariția procesului și a cursului acestuia este afectată de tipul microorganismului, virulența acestuia, capacitatea corneei de a rezista bolii.
Keratitele sunt clasificate în funcție de etiologie în următoarele tipuri:
3. Etiologia incomprehensibilă
Pentru transportul exogen:
- traumatică, care conduce la traume fizice, mecanice, chimice
- keratita cauzată de bolile pleoapelor, glandelor meibomiene
- keratitele infecțioase de natură bacteriană
- fungice caeratită (de asemenea, cunoscut sub numele de keratomycosis).
Pentru keratita endogena, medicii includ:
Keratita la copii este de asemenea clasificată după localizare (localizarea procesului de leziune):
Tipuri de keratită în formă:
- cartiere in forma de carti
- punct
- sub formă de crengi și accidente vasculare cerebrale
- Moneda.
Cele mai frecvente sunt cele punctuale.
Keratitele sunt împărțite în două tipuri în funcție de profunzimea leziunii: superficiale și profunde. Boala poate fi însoțită de vascularizare sau nu. Vascularizarea poate fi superficială sau profundă.
Simptomele de keratită la copii
În cele mai multe cazuri, există simptome comune tipice:
- fotofobie
- durere
- lăcrimare
- reducerea acuității vizuale
- blefarospasm (nu se întâmplă doar cu keratita neurotrofică)
- injecția pericornoasă a globului ocular.
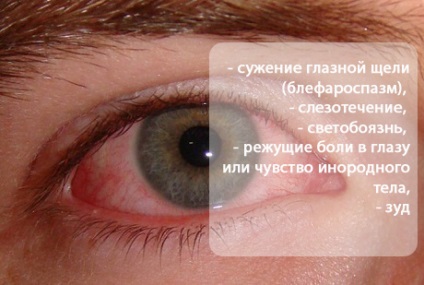
Simptomele enumerate mai sus în complex se numesc sindrom cornean. Aceasta se datorează unei încălcări a transparenței corneei și formării unui infiltrat (opacifiere inflamatorie). Ca parte a celei din urmă, găsesc leucocite, histiocite, limfocite, celule plasmatice etc. care ajung acolo din rețeaua de buclă marcată.
Infiltrarea în keratită la copii poate avea nuanțe diferite, deoarece tipurile de celule descrise mai sus pot fi în diferite proporții. Dacă există o cantitate mică de globule albe, infiltrarea devine o nuanță gri. Dacă există puroi, atunci umbra este galbenă. Dacă se exprimă vascularizarea, umbra devine rugină. Infiltratele nu au limite clare, deoarece se exprimă umflarea țesuturilor înconjurătoare. Din acest motiv, în jurul infiltratului, sunt observate opacities asemănătoare laptelui.
Corneea din regiunea de infiltrație dobândește o plictisire, iar în locul inflamației - rugozitate. Sensibilitatea corneei în zona de infiltrare este sub nivelul normal, dar cât de mult depinde de forma keratitei la copil. Dacă copilul este bolnav cu keratită neurogenică, sensibilitatea este redusă chiar și în acele părți ale corneei, unde nu există infiltrare.
Treptat, infiltratul se dezintegrează, epiteliul este rupt, țesuturile sunt necrotice, ceea ce duce la formarea unui ulcer cornean. Ulcerul arată ca un defect de țesut, are un fund cenușic și margini, poate avea o dimensiune și o formă diferită. Erele ulcerale sunt neuniforme, netede, curate (sau pot fi acoperite cu exudat purulent). Dacă există modificări inflamatorii în stratul corneei, placa frontală posterioară formează falduri care se pot observa mai puternic sau mai puțin. Aceasta se numește descemetită. Stroma corneei își pierde transparența, cu iluminare laterală se poate observa că este albă în culoarea lăptoasă. Apoi boala se poate dezvolta în două versiuni.
Opțiunea 1. Procesul se poate regresa, țesutul necrotic este respins, ulcerul este eliminat, infiltratele sunt reduse. ulcere inferioare regenerarea epiteliului mochetată regenerarea anterioară continuă sub stroma și conjunctiv cicatrizat format suplimentar, rezultând în intensități diferite ale opacifierea corneei (chiar cataracta poate să apară).
În procesul de curățare, corneea poate vasculariza, ceea ce duce la formarea de burtă vascularizată. Cu cât este mai mare adâncimea ulcerului, cu atât este mai puternică turbiditatea.
Opțiunea 2. Defectul se poate răspândi în adâncime și lățime, ocupând chiar și întreaga suprafață a corneei și penetrând în camera anterioară a ochiului. Când membrana desecizică a plăcii atinge membrana desemetului, ea apare ca o bule întunecată, cu un perete subțire, pe fondul unei cornee infiltrate tulbure. În cazurile în care coaja de hernie deszemetovoy se sparge, ulcerul devine perforat. Există snechia anterioară, care poate provoca glaucom secundar. Apoi procesul continuă așa cum este descris mai sus. Ca urmare, se formează o cicatrice fuzionată, corneea devine turbidă într-o măsură mai mare sau mai mică.
Formează înnegrirea sub forma unui nor, pată sau ghimpe (ultima opțiune este cea mai rea). Vasele formate recent pot apărea în formarea turbidității - acesta este, de asemenea, un proces pozitiv, deoarece transportă substanțe utile în zona afectată, ceea ce face ca ulcerul să se vindece mai repede.
Există perforarea corneei, Descemetocele. Infecția penetrează adâncimea ochiului, se dezvoltă endoftalmită și panoptalmită, glaucomul secundar.
Diagnosticul de keratită la copii
Pentru a desemna tratamentul potrivit, medicii disting între procesul vechi și proaspăt și forma de keratită. Keratita veche este diferită:
- absența sindromului corneei;
- oglinda și luciul corneei;
- nuanțele albe ale vetrei;
- prevalența fibroblastelor în compoziția celulară.
Distingerea keratitei de etiologie diferită prin:
- dezvoltarea rapidă a simptomelor
- gradul de manifestare a sindromului cornean
- caracterul, umbra și forma de infiltrare
- vascularizării și tipului acesteia
- rezultatele studiilor de laborator.
Tratamentul keratitei la copii
Un copil bolnav cu keratită trebuie internat în spital. Cursul de tratament este de la 2 la 4 săptămâni, în funcție de gravitatea cazului. Tratamentul începe cu lavaj de pasaje lacrimale, luând un frotiu pentru a determina agentul cauzal al bolii și sensibilitatea sa la antibiotice. Desfășurați terapia locală și generală. Terapia locală se bazează pe metode precum instalațiile și injecțiile subconjunctivale. Terapia generală constă în administrarea intravenoasă, orală și intramusculară a medicamentelor.
Antimicrobienii se picură de 3-4 ori pe zi în cavitatea conjunctivală, iar în timpul nopții folosesc unguent:
- soluție de sulfat-sodiu 10-20%
- miramistină 0,01%
- soluție de levomicină 0,25%
- Soluția de Lomefloxacin 0,3%
- soluție de sulfapiridazină sodică 10%
- soluție sau unguent de ofloxacină 0,3%
- soluție sau unguent de ciprofloxacină 0,3%
- unguent eritromicină 1%
- unguent tetraciclină 1%
- unguent sau soluție de cloramfenicol / colistimetat / rolitetraciclină
- soluție de polimixină B / trimetoprim.
Pentru a reduce fenomenele inflamatorii de 3-4 ori pe zi, se utilizează medicamente antiinflamatorii - soluție de diclofenac de sodiu 0,1%. Pentru a preveni dezvoltarea sinesiunilor posterioare, se utilizează de 3 ori pe zi midriatica:
- soluție de tropicamidă 0,5%
- soluție de atropină 1%
- soluție de ciclopentilat 0,5%.
Pentru a îmbunătăți procesele de recuperare, medicamentele sunt folosite pentru a îmbunătăți regenerarea corneei:
1. unguent metiluracil (regim de tratament: pion de 2-3 ori pe zi pentru pleoapa inferioară)
2. Soluție de emoxipină 1% pe 1 ml (regim de tratament: subconjunctival sau parabulbar o dată pe zi)
3. unguent pectaspantenol 5% (se aplică de 2 până la 3 ori pe zi)
4. hemodializat deproteinizat din sângele vițeilor
5. Hemoderivat deproteinizat (se aplică de 2 până la 3 ori pe zi).
Trebuie să injectați antibiotice de 1-2 ori pe zi subconjunctiv: o soluție de clorhidrat de lincomicină 30%, o soluție de sulfat de gentamicină 4% 0,5 ml. De asemenea, de 1 până la 2 ori pe zi, se introduc injecții micardiene: soluție fenilefrină 1%, soluție de atropină 0,1%.
Dacă fateta a fost formată, în plus față de tratamentul local, sunt de asemenea necesare glucocorticosteroizi: 0,1% soluție de dexametazonă, 1 mg / ml injecție dexametazonă.
Sistemic (terapia generală) în tratamentul keratitei la copii se bazează pe administrarea intramusculară și intravenoasă a soluțiilor de antibiotice cu spectru larg.
Eficacitatea a fost dovedită de penicilinele care exercită o acțiune bactericidă (injectată de 5-10 ori pe zi):
Aminoglicozidele au un efect bactericid, sunt de asemenea administrate de 5 până la 10 ori pe zi, conform recomandărilor medicului:
Pentru tratarea glicopeptidă esențiale (de exemplu, vancomicină), chinolone (de exemplu, ciprofloxacin), cefalosporine (cefotaxim, cefazolin, cefuroximă, ceftriaxon).
Se recomandă administrarea de dezintoxicare intravenos. Pentru a face acest lucru, se utilizează o soluție hemodeizică de 200-400 ml, o soluție de glucoză de 5% de 200-400 ml cu acid ascorbic 2 g.
Pentru a îmbunătăți permeabilitatea barierului hemato-oftalmic, 10 ml clorură de calciu 10 ml trebuie administrată intravenos, 10 ml o dată pe zi, o soluție de 40% 10% hexametilentetramină (Urotropin).
Pentru a bloca acțiunea mediatorilor de inflamație, se recomandă injectarea de medicamente antiinflamatoare nesteroidiene (AINS) intramuscular - diclofenac sodic. AINS sunt, în unele cazuri, administrate pe cale rectală, folosind supozitoare Voltaren sau pe cale orală, utilizând tablete Indometacin.
În cazul în care pacientul este un copil slăbit administrat vitamine B intramusculare 1 ml 1 dată pe zi prin (administrată zi de zi pauza) noapte, acid ascorbic 2 ml de 1 ori pe zi în fiecare zi, un curs este format din 10 injecții.
Dacă vindecarea este lentă, se injectează intramuscular fonduri care stimulează procesele reparative. Stimulează imunitatea cu metronidazol - soluție intravenoasă (picurare) 500 mg zilnic sau zilnic, cursul constă din 3-5 injecții.
Pentru a preveni o creștere a volumului de ulcere, ulcere folosi tushirovanie mecanice cu soluție 1% alcool din soluție briliant verde sau 5-10% alcool de iod sau crio transportate, căldură sau Diatermocoagulare marginile și fundul ulcerului.
Atunci când se formează opacitatea corneei, cicatrizarea ar trebui să fie afectată pentru a deveni mai delicată. Pentru aceasta, se utilizează glucocorticosteroizi. Se picură de 3-4 ori pe zi în sacul conjunctival sau se injectează cu ajutorul electroforezei. Stimularea cu laser și magnetoterapia cu 20% gel Actovegin sau Solcoseryl sunt de asemenea relevante. Lidaza și colagenul sunt injectate cu electroforeză.
Dacă un copil are un caz sever de keratită, sunt necesare metode chirurgicale: spălarea camerei anterioare cu medicamente antimicrobiene, keratoplastia terapeutică. Cu amenințarea de perforare a corneei și imposibilitatea de keratoplastie, corneea este acoperită cu o lentilă de contact, conjunctiva, cadaverna cornea sau allosclera.
Prevenirea keratitei la copii
Nu ignora simptomele asociate cu ochii. Chiar și preocupările minore pot fi primele manifestări ale unor boli grave. La apariția oricăror plângeri la copil, duceți-o urgent la medic. Diagnosticarea în timp util este jumătate din tratamentul cu succes.
Articole similare
-
Hipoplazia - simptomele bolii, prevenirea și tratamentul hipoplaziei, cauzele bolii și a acesteia
-
Cauzele și simptomele neurodermatitei, prevenirea și tratamentul neurodermotității
Trimiteți-le prietenilor: