Tromboembolismul arterei pulmonare: algoritmi pentru diagnostic și tratament
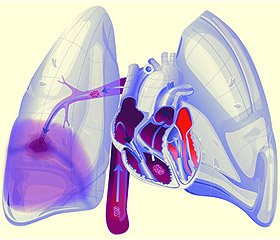
embolie pulmonară (PE) - trunchi ocluzie sau ramuri principale ale pulmonare particule ale arterelor trombilor, formate în vena din circulația sistemică sau dreptul inimii și care intră în artera pulmonară cu sânge. PE este una dintre principalele cauze de spitalizare, invaliditate și deces pierdere. PE este cea mai mare a treia printre cele mai frecvente cauze de deces, al doilea - într-un număr de cauze de moarte subita, si este cea mai frecventa cauza de deces spital. PE moare anual, de la 0,1% din populație.
Prevalenta reala a PE este necunoscut, deoarece diagnosticul bolii este embolia dificilă și adesea pulmonară detectată la autopsie, a fost estimată la 1-2 cazuri la 1000 persoane-ani, în timp de 75 de ani - la 10 cazuri la 1000 de persoane pe an. Conform statisticilor disponibile, incidența unor noi cazuri de embolism pulmonar la pacientii spitalizati in Statele Unite este mai mare de 600 000 de cazuri pe an, iar incidența Anglia și Scoția - 65.000 de cazuri înregistrate 100.000 de cazuri de embolism pulmonar în Franța în anul. În Ucraina nu există statistici fiabile privind PE, dar, ipotetic, ar trebui respectate până la 50 000-100 000 de cazuri pe an. Majoritatea cazurilor de embolie pulmonară apar în spitale, cu 70-80% fiind partea pacienților terapeutici. Mortalitatea din PATE este de aproximativ 15% în practica clinică, iar în absența diagnosticului întârziată și terapie mai mare de 30%.
În același timp, 27-68% din aceste decese pot fi prevenite, iar terapia anticoagulantă adecvată permite o reducere semnificativă a ratei mortalității (până la 2-8%). PE nu este o boală independentă - adesea este o complicație a diferitelor boli, leziuni și intervenții chirurgicale.
/Ukr/23/1.jpg)
/Ukr/23/2.jpg)
Imaginea clinică a bolii este nespecifică și se caracterizează printr-un polimorfism al simptomelor - de la tulburări hemodinamice severe și la dezvoltarea insuficienței ventriculare drepte acute în fluxul asimptomatic. În timpul vieții, boala este diagnosticată în 50-70% din observații, pestediagnosticul are loc în 65% din cazuri. De mare importanță în diagnosticarea în timp util a PE este vigilența medicului, pe baza evaluării factorilor de risc și a simptomelor clinice ale bolii.
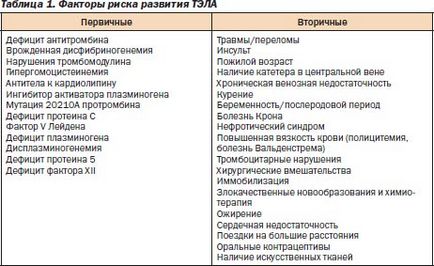
Principalul motiv pentru suspiciunea PE este cunoașterea factorilor de risc pentru dezvoltarea sa. În prezent, este frecvent să se considere PE și tromboza venoasă profundă (DVT) ca manifestări ale unei singure boli. Încă din 1856, Rudolf Virchow a descris o triadă de factori care duc la tromboza intravasculară: 1) deteriorarea peretelui vascular; 2) creșterea coagulabilității sângelui; 3) încetinirea fluxului sanguin. Vorbind despre posibili factori de risc pentru dezvoltarea PE, este imediat necesar să se împartă factorii de risc în primar (inginerie genetică) și secundar (dobândit la o anumită patologie sau complicațiile sale).
Factorii principali de risc cei mai cunoscuți sunt Factor V Leiden și mutația protrombinei 20210. Înlocuirea argininei în glutamină la poziția 506 (Arg506 → Gln) - Factor V Leiden - cea mai comuna coagulopatia genetic, apare la 5% populația caucaziană în Statele Unite. Factor V Leiden crește riscul de tromboză venoasă la 3-8 ori. Protrombinei G ® O mutatie 20210. Protrombină mutatie 20210 - a doua cea mai frecventa tulburare genetica. Aproximativ 2% din populație sunt heterozigoți pentru această mutație.
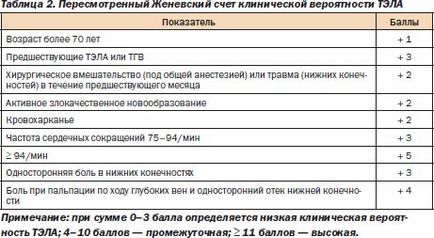
Prezența factorilor de risc secundari în dezvoltarea PE corespunde riscului de a dezvolta tromboza venoasa profunda (TVP), care este direct legată de dezvoltarea embolismului pulmonar. Riscul de TVP si PE într-un grad mai mare asociat cu imobilitatea pacientului - ca în patologie chirurgicale (traumatisme și fracturi, prezența cateterului în vena centrala, insuficiență venoasă cronică, intervenție chirurgicală, imobilizare, tumori maligne) si insuficienta cardiaca, de dezvoltare accident vascular cerebral, obezitate și vârsta pur și simplu vechi. Pentru un diagnostic mai adecvat de embolism pulmonar au fost oferite o scară diferită pentru a confirma probabilitatea dezvoltării sale. Unul dintre cele mai utilizate dintre aceste scale a fost Geneva de probabilitate clinică de embolie pulmonară. La această scară, toți factorii de risc pentru PE au fost distribuite de puncte, iar numărul total de puncte vorbește despre valoarea probabilității de embolie pulmonară la un pacient individual.
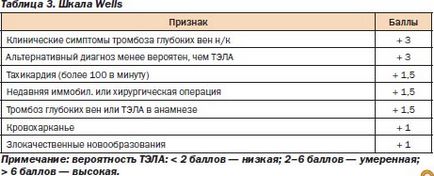
Cea mai revelatoare a fost comparația dintre contul de la Geneva și contul Wells, deoarece s-au dovedit a fi cele mai prognozate estimări precise în diagnosticul PE. Comparația acestor două tabele arată că, la un nivel scăzut (6 vs 9%) și moderat (23 vs 26%), probabilitatea de a dezvolta PE a rămas neschimbată. În diagnosticul cu o probabilitate ridicată de a dezvolta PE, factura de la Geneva a depășit contul Wells aproape de două ori - 49 comparativ cu 76%.
Patogenie de embolie pulmonară
Etapa inițială a trombogenezei în majoritatea cazurilor endoteliale peretii vasului daune. Este cunoscut faptul că endoteliul are un efect puternic asupra stării de coagulare. In mod normal, celulele endoteliale sintetiza endotelina, prostaciclina, oxid nitric - substante care previn vasospasm care inhibă adeziunea și agregarea trombocitelor și preventive trombogeneza. In plus, celulele endoteliale sunt izolate activator tisular al plasminogenului care initiaza fibrinoliza ca raspuns la tromboza. În caz de avarie, împreună cu inhibarea efectului protector asupra endoteliului proprietatilor de coagulare a sângelui, care este eliberat in sange de substanțe procoagulante, în special, factorul von Willebrand, care formează o punte între colagen și trombocite și microfibrile subendoteliale. Mai mult, stratul vascular subendotelial expus în sine devine un stimulator puternic al agregării plachetare și adeziune, care este eliberat dintr-o serie de substanțe biologic active (ADP, serotonina, factorul 3, tromboplastinei și altele). activarea plachetară stimulează lansarea cascada de coagulare, implicând toți factorii de coagulare cu formarea trombinei, fibrinogenul este transformat în fibrină, și conduce la formarea formării trombilor-fibrină trombocite.
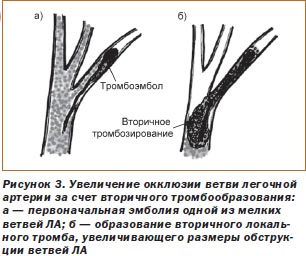
Geneza Tulburări respiratorii și hemodinamice, manifestările clinice si severitatea bolii atunci cand PE importanta lider obstructie mecanica patului arteriale pulmonare și răspunsul neuroumoral. Tromboul de la locul de origine este transferat cu fluxul sanguin către ventriculul drept (PZ), unde este distrus parțial și intră în cercul mic de circulație a sângelui ca fragmente separate. De aceea, în majoritatea cazurilor apar mai multe ocluziuni ale mai multor ramuri ale arterei pulmonare (LA) de diferite calibre, adesea PE - nonmassive bilaterale. În cazuri mai rare, există un masiv tromboembolism ramuri majore sau trunchi al aeronavei, care este însoțită de dezvoltarea severă tromboembolism clinic acută, în special avansează rapid moarte subită cardiacă. Atunci când PE submaxiv este embolizat, ramurile lobare și segmentate ale LA sunt embolizate. Efectul factorilor umorali nu depinde de mărimea trombului, astfel încât embolizarea chiar a unei mici ramuri a LA poate duce la perturbări semnificative ale hemodinamicii. Aceasta explică discrepanța frecventă dintre volumul de ocluzie embolică a vaselor pulmonare și severitatea imaginii clinice a PE.
Tulburări hemodinamice
Datorită obstrucție mecanică pat arterială pulmonară embolul parțială sau totală apare spasmul pronunțat generalizată a arteriolelor pulmonare (hipertensiune precapilare) datorită Baroreflex și eliberarea de substanțe vasoconstrictoare (tromboxan A2, serotonina, histamina, etc.) de trombocite care depuse pe suprafața tromboembolism. Ca urmare a rezistenței vasculare pulmonare crește semnificativ, dezvoltarea hipertensiunii pulmonare. La pacienții fără boală cardiacă concomitentă și hipertensiune pulmonară, are loc circulația pulmonară acută atunci când obstrucția 40-50% din pat arteriale pulmonare. 60-75% ocluzie de circulatie pulmonara este critica si duce la insuficienta cardiaca acuta drept și o scădere bruscă a volumului de sânge circulant. Trebuie remarcat faptul că gradul de PATE ocluzie a lumenului vasului poate fi eventual crescută prin adăugarea trombozei locale secundare, tromboembolismul care crește dimensiunile, prelungind împotriva fluxului sanguin. Acest lucru duce adesea la transformarea într-o PTE masivă. Primul episod submassive embolie pulmonară masivă, și chiar nu duce la moarte subita, a tensiunii arteriale sistolice în aeronava de multe ori relativ scăzută (40- 50 mmHg). pancreas Negipertrofirovanny nu poate furniza o presiune sistolică de 70 mm Hg Valori ridicate ale tensiunii arteriale sistolice în pancreas demonstrează formarea progresivă a hipertensiunii pulmonare care rezulta din mai multe episoade de embolie pulmonară sau prezența hipertensiunii pulmonare cronice altă geneză. Creșterea rezistenței vasculare pulmonare însoțite de o creștere a tensiunii RV peretelui și dilatarea, rezultând într-un sept pătrunde în ventriculul stâng și lumen se ingusteaza, ca arterele coronare drepte de compresie care cauzeaza ischemie si pancreasului infarct miocardic, uneori.
În unele cazuri, apariția edemului pulmonar acut, care are un mecanism patofiziologic complex. Unul dintre motive poate fi o dilatare ascuțită a prostatei, care duce la stoarcerea ventriculului stâng și la creșterea presiunii în atriul stâng, care accentuează hipertensiunea pulmonară. În plus, este important să se mărească fluxul sanguin pulmonar în ramurile non-ocluzive ale LA.
Tulburări respiratorii
încetare completă sau parțială a fluxului sanguin pulmonar ca urmare a PE duce la o perturbare gravă a raportului ventilație-perfuzie, dezvoltând astfel insuficienta respiratorie și hipoxemie arterială. Ca urmare a încetării fluxului sanguin într-un alveolele bine ventilate este crescut pulmonar „spațiu mort“ și deteriorarea schimbului de gaze. Violarea relațiilor de ventilație-perfuzie amplificate bronhospasm sever asociat cu acțiunea asupra musculaturii netede a substanțelor bronhiile mici bioactive eliberate din trombocite (tromboxan A2, serotonină și altele). În plus, ca urmare a ischemiei a alveolelor din cauza lipsei lor de perfuzie, a încălcat nu numai ventilarea lor, dar, de asemenea, producția de surfactant, care este deja 1-2 zile după tromboembolism poate duce la dezvoltarea atelectasis. Datorită lipsei de alimentare cu sânge a alveolelor, se poate dezvolta un infarct pulmonar. În plus, scăderea de ventilație alveolară cu perfuzie conservate de schimb de gaze, chiar mai deranjat in plamani si conduce la creșterea hipoxemie arterială. În cele din urmă, ca urmare a proximal spațiu pentru creșterea presiunii de ocluzie arteriolo anastomoză deschis-venoasă și by-pass de sânge are loc în venele arteriolelor, ceea ce crește și hipoxemia arterială.
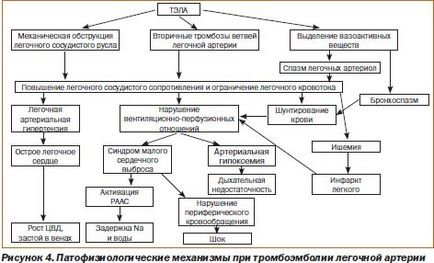
Când edemul pulmonar-alveolar interstitial este stimulat receptorii yukstakapillyarnyh in membrana-alveolar capilară. Acest lucru duce la o creștere a activității aferente vagale, urmata de stimularea neuronilor respiratorii ale bulbul rahidian, cauzând hiperventilație și hipercapnia apare. Trebuie subliniat faptul că nu întotdeauna cu PE are toate instabilitatea hemodinamică descrisă și ventilația alveolară. Aceasta depinde în primul rând de embolie masivă, localizarea tromboembolism si starea cardiopulmonare care își încetează activitatea pacientului. ocluzia periodică a arterelor pulmonare mari determină dezvoltarea hipertensiunii severe în circulația pulmonară și dezvoltarea bolilor de inima pulmonare cronice. Severitatea hipertensiunii pulmonare cronice depinde de mulți factori: trombolizei spontane sau farmacologice complete, recurența embolie pulmonară, formarea de trombi în jurul locului de tromboembolism primar, procesele de organizare și remodelare a trombilor intravasculara, pulmonară pat microcirculator ajustare.
Clasificarea PE
PE este considerat masiv. în cazul în care pacienții prezintă fenomenul de șoc cardiogenic și / sau hipotensiune arterială (scăderea tensiunii arteriale sistolice sub 90 mm Hg sau o reducere de 40 mmHg sau mai mult de la nivelul inițial care durează mai mult de 15 minute și nu datorită hipovolemie, sepsis, aritmie). Creșterea PE masivă crește cu obstrucția patului vascular al plămânilor cu mai mult de 50%.
Non-intensiv PE este diagnosticat la pacienții cu hemodinamică stabilă, fără semne semnificative de insuficiență ventriculară dreaptă. Un PE non-semnificativ este dezvoltat cu obstrucție a patului vascular al plămânilor sub 50%.
Dintre pacienții cu embolie pulmonară nonmassive, subgrupurile de PE subcellular se disting în prezența semnelor de hipokinezie ventriculară dreaptă (în timpul ecocardiografiei) și a hemodinamicii stabile. Embolia pulmonară submăsură se dezvoltă la obstrucția patului vascular al plămânilor cu cel puțin 30%.
Cu privire la gravitatea dezvoltării, se disting următoarele forme de PE:
- acută - debut brusc, durere toracică, scurtarea respirației, scăderea tensiunii arteriale, semne de inimă pulmonară acută, posibila dezvoltare a șocului obstructiv;
- subacute - progresia insuficienței ventriculare respiratorii și a celui drept, semne de pneumonie trombină;
- cronice, recidivante - episoade repetate de dispnee, semne de pneumonie de trombină, apariție și progresie a insuficienței cardiace cronice cu perioade de exacerbări, apariția și progresia semnelor de inimă pulmonară cronică.
Sindroamele clinice principale pentru embolismul pulmonar
- insuficiență circulatorie acută;
- șoc obstructiv (20-58%);
Articole similare
-
Algoritmi pentru diagnosticarea și tratamentul embolismului pulmonar, tehnologii moderne, oficial
-
Tal (tromboembolismul arterei pulmonare) - tratamentul bolii
-
Cateterizarea indicațiilor, echipamentelor, metodelor, complicațiilor arterei pulmonare
Trimiteți-le prietenilor: