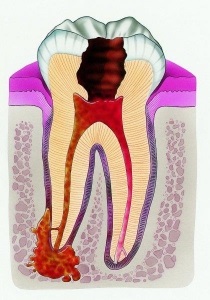
Astfel, parodontita este o boală orală foarte incomodă a naturii inflamatorii sau, mai degrabă, a structurilor țesutului conjunctiv din jurul dintelui (parodontal). Stomatologi spun că a treia parte a vizitelor medicului la copii este asociată cu carii dinților din lapte și a parodontitei. Pentru a înțelege cum și ce este necesar pentru a trata această patologie, medicii sugerează să înțeleagă însăși esența bolii.
Clasificarea parodontitei
Medicina moderna ofera mai multe clasificari diferite. Să luăm în considerare aspectele de bază, permițând să primim cât mai mult posibil reprezentarea completă a cauzelor apariției și a unui curent de parodontită.
Prima clasificare se bazează pe etiologia sau originea procesului patologic:
• Infecțioasă. Acest tip este considerat unul dintre cele mai frecvente. Cauza inflamației, în majoritatea cazurilor, devine o microflore patogenă care penetrează canalul radicular, folosind o gaură în partea superioară a dintelui. Trebuie de asemenea remarcat faptul că un alt mod de infectare poate fi parodontita marginală sau marginală. Prin aceasta, microflora intră prin buzunarul gingiei sau dacă există parodontită în dintele adiacent. Mai ales dacă chistul a fost identificat ca rezultat al examinării, contribuind la penetrarea infecției în țesuturile conjunctive din jurul dintelui.
• Traumatic. Apariția sa este direct legată de diferite leziuni mecanice și leziuni parodontale. De asemenea, probabilitatea de dezvoltare a parodontitei traumatice este mare în cazul în care dinții au o perioadă lungă sau scurtă de timp pentru a rezista sarcinilor independente. De exemplu, această patologie este adesea observată la fumători, care sunt obișnuiți să dețină tubul greu cu dinții din față. Noile obiceiuri și vânătăi, rănile și purtarea unei proteze substandard pot duce, de asemenea, la formarea de patologii de acest tip.
• Medicatie. El devine manifestarea caracteristică a iritatie drogurilor asupra parodontale. Aceasta se produce atunci când pacientul se aplică în mod eronat medicamente care nu sunt destinate medicamente orale sau cele care au fost fabricate cu încălcarea condițiilor de proces sau care conțin concentrații mai mari de ingrediente active. De asemenea, experții menționează că cauza acest tip de periodontitei poate și metode depășite de tratament, impunerea pe termen lung a pastelor care conțin preparate de arsen sau tratamentul de canal cu apă regală.
Studiile clinice pe termen lung au arătat că tipurile de parodontite medicamentoase și traumatice se pot manifesta în stadiile inițiale ca procese aseptice. Dar atașarea rapidă a microflorei patogene le traduce într-o formă infecțioasă.
Clasificare modernă în conformitate cu ICD-10. Ele sunt create luând în considerare nu numai patogeneza și forma fluxului procesului. De asemenea, se iau în considerare cele mai frecvente complicații care însoțesc dezvoltarea bolii:
• Parodontita apicală acută a etiologiei pulpare. Cu fluxul său, imaginea clinică este clar vizibilă, iar cauzele patologiei sunt relativ ușor de stabilit.
• Parodontita apicală a cursului cronic. Diagnosticul poate dezvălui prezența granulomului, ceea ce indică un flux lung al procesului.
Absces periapical format de fistula. În acest caz, vorbim despre boala, complicată de leziuni tisulare profunde. Experții identifica mai multe tipuri de parodontitei: alveolare, dento-alveolara sau abces parodontal cu etiologie pastă.
• Abcesul periapical al formării fistulei. Stomatologi includ aici abces dentar, Periapical abces fara fistule, abcese dento-alveolara, parodontal etiologie pulpei abces.
• Chistul rădăcinii închide această clasificare. Poate fi atât apicală (apicală) cât și laterală.
De asemenea, există o clasificare foarte cunoscută a lui Lukomsky:
• Parodontită acută. împărțit în procese seroase sau purulente;
• Parodontită cronică. caracterizat printr-un curs lent și adesea aproape asimptomatic al procesului.
• Parodontita granulatoare. În acest caz, diagnosticul poate dezvălui formarea granuloamelor.
• Granulomatos. În acest caz, structura osoasă a dintelui este distrusă ca urmare a unui proces patologic activ și prelungit.
• Fibre. Se caracterizează printr-o îngroșare uniformă a întregului parodontal și o modificare a țesutului conjunctiv.
• Cronică în stadiul acut. Experții spun că în acest caz există semne de evoluție cronică cu simptome evidente ale unui proces acut.
Cel mai recunoscut dintre dentiștii practicieni este clasificarea Lukomsky, care face posibilă diferențierea patologiei cât mai clară posibil și prescrierea unui tratament eficient. Dentiștii furnizează de asemenea parodontită gangrenă. este una dintre cele mai severe forme de patologie.
Simptomele și semnele parodontitei
Experții susțin că semnele procesului patologic vor depinde în mod direct de forma bolii. Luați în considerare simptomele care sunt tipice pentru toate tipurile de parodontiți:
• Durere. Posibile ca senzații minore de durere și manifestări dureroase și dureroase ale sindromului durerii.
• Senzații neplăcute în momentul în care bateți pe un dinte sau înțepați.
• Mobilitatea crescută a dintelui afectat apare atunci când inflamația seroasă trece în stadiul purulent.
• Deteriorarea bunăstării generale a pacientului. Slăbiciune, o ușoară creștere a temperaturii, insomnie, refuzul de a mânca din cauza dificultății și durerii la mestecare.
Ca rezultat al studiilor clinice prelungite, dentiștii au stabilit prezența simptomelor caracteristice pentru principalele forme de parodontită. Să luăm în considerare fiecare dintre ele să înțeleagă gradul de deteriorare a dinților și manifestarea acestui proces.
Parodontita acută se caracterizează prin:
• Dureri ascuțite care cresc de la durere la rupere sau pulsare.
• Probabilitatea formării fluxului crește.
• Umflarea țesuturilor moi în zona dintelui afectat.
Fapte interesante
• Streptococi în 62% din cazuri sunt cauza parodontitei infecțioase.
• În cazuri rare, sinuzita poate provoca parodontita.
• Un sigiliu de calitate slabă, de exemplu cel care se ridică deasupra suprafeței dintelui, poate duce cu ușurință la dezvoltarea parodontitei la pacient.
Parodontita cronică apare adesea asimptomatic sau cu manifestări minore care nu cauzează anxietate severă pacientului. Caracteristica apariției fistulei în cazul unui proces neglijat și probabilitatea unui chist la vârful dintelui este mare.
Simptomatologia exacerbării parodontitei cronice este similară cu cea a unui proces acut. Relieful apare când se formează o fistulă și apare o scurgere de conținut purulent. În acest caz, procesul poate merge din nou într-o formă cronică.
Complicații ale parodontitei
Observațiile clinice au arătat că parodontita este o boală foarte neplăcută caracterizată printr-un număr mare de complicații. Acestea includ afectarea țesuturilor înconjurătoare, conducând la dezvoltarea proceselor patologice precum:
• Fistula;
• Phlegmon;
• Abscese;
• Osteomielita maxilarului;
• Sinuzită.
Diagnosticul și tratamentul în timp util pot identifica parodontita și pot prescrie un curs eficient de terapie, proceduri speciale sau manipulare dentară.
Cauzele parodontitei
Doctorii disting mai multe motive principale pentru dezvoltarea parodontitei:
• Pulpita tratată netratată sau prematură. Ca rezultat, se formează o cavitate plină cu microfloră patogenă. Microbii penetrează structurile țesutului conjunctiv din jurul dintelui și provoacă un proces inflamator.
• Umpluturi slab stabilite în canalele radiculare. Chiar și o cavitate mică lăsată de medic poate provoca dezvoltarea microflorei patogene și răspândirea ulterioară a infecției.
• Dezvoltarea parodontitei în dinți sub coroană. Astfel de dinți sunt greu de diagnosticat și simptomele se manifestă, în cele mai multe cazuri, numai cu parodontită acută.
• Răspândiți infecția prin buzunare adânci lângă dinte. Acesta este un tip marginal de răspândire a microorganismelor.
• Accidente. Diverse vânătăi sau accidente vasculare pot provoca, de asemenea, dezvoltarea parodontitei.
• Utilizarea medicamentelor expirate sau contrafăcute, precum și a preparatelor cu concentrație necorespunzătoare a substanței active.
Diagnosticul și tratamentul parodontitei
Pentru diagnosticul diferențial, cercetarea radiologică are o importanță primordială, care oferă cea mai completă imagine a stării dintelui, precum și prezența buzelor, chisturilor sau canalelor insuficient sigilate.
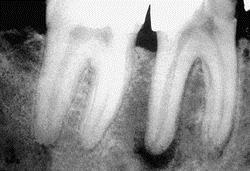
Pe raze X, locul întunecat localizat la vârful rădăcinii va fi clar vizibil. Acesta este principalul element de diagnosticare care face posibilă stabilirea clară a cauzei procesului patologic. La fel de important este fistula, precum și roșeața gingiilor din zona dintelui afectat.
Pentru tratamentul parodontitei se folosesc două metode principale:
• Chirurgicale. Aceasta implică rezecția rădăcinii. Aplicabil dacă dintele este sub coroană. Partea rădăcinii este îndepărtată împreună cu fața focală.
• terapeutice. Această metodă de tratament este mai consumatoare de timp și necesită mai mult timp. Medicul poate prescrie antibiotice în cazul unui proces acut.
Specialiștii disting mai multe etape de tratament cu ajutorul unei metode terapeutice:
• Deschiderea canalelor radiculare.
• Îndepărtarea pulpei inflamate.
• Curățarea profundă a canalelor și tratamentul cu antiseptice.
• Efectuarea unor manipulări antiinflamatorii menite să elimine procesul inflamator sau purulent. În parodontită acută, medicul nu acoperă deschiderea canalului pentru a asigura ieșirea liberă a exsudatului.
• Medicamentul este plasat numai după ce cavitatea dentară a fost curățată cu grijă și nu mai există urme ale procesului inflamator. Următoarea vizită la clinică sau cabinet stomatologic se face după 7-10 zile.
• Dacă nu există sindrom de durere, atunci se realizează canalul final. Dacă nu, tratamentul se repetă.
De asemenea, trebuie menționat faptul că metoda chirurgicală este de asemenea utilizată dacă tratamentul terapeutic sa dovedit ineficient.
Prevenirea parodontitei
Dentiștii spun că cea mai simplă și eficientă prevenire a bolilor cavității bucale este o examinare de rutină cu un specialist în legătură cu procedurile de igienă zilnică. O importanță mică nu este accesul la medicul dentist în timp util, la cel mai mic semn de stare de rău sau de încălcare a integrității dinților. Utilizarea pastelor specializate este, de asemenea, una dintre metodele eficiente de prevenire.
Metode populare de tratare a parodontitei
Vindecatorii tradiționali sugerează folosirea remediilor de uz casnic pentru îndepărtarea inflamației în timpul parodontitei.
• Soluție de sodă. Este suficient sa dizolvati o lingurita intr-un pahar de apa calda si sa clatiti gura de trei ori pe zi cu aceasta solutie.
• Decocția musetelului, șarpetei și galbenului, luată în părți egale. Amestecul rezultat în cantitatea de o lingură se toarnă apă fiartă și se lasă timp de 40-50 de minute. Apoi tensionați-vă și clătiți-vă gura de câteva ori pe zi.
• O lingură de iarbă de salvie trebuie să fie preparată într-un pahar de apă clocotită și a insistat o oră. Apoi strângeți și clătiți-vă gura. Supa curata inflamatia si reduce durerea.
Articole similare
Trimiteți-le prietenilor: