parodontită
Parodontita - este boala dinte care are ca rezultat compus distrugerea zubodesnevevogo. Gingivita este o inflamatie a gingiilor, boala parodontală este stadiul incipient al procesului inflamator veniturile suplimentare la alte țesuturi parodontale care duc la distrugerea parodonțiu și țesutul osos al crestei alveolar. Pierderea dinților la vârstnici în majoritatea cazurilor se datorează parodontitei generalizate.
Cauzele parodontitei
Cauza principală este acumularea plăcii. care se solidifică și formează tartru. Fumatul și tutunul de mestecat din mai multe motive pot contribui la dezvoltarea parodontitei. Astfel, tutunul reduce reactivitatea sistemului imunitar, astfel încât riscul de infectare a microflorei patogene parodontale crește. Substanțele conținute în tutun, care interacționează cu saliva, creează condiții favorabile pentru viața microflorei patogene. De asemenea, fumatul reduce semnificativ procesul de regenerare a celulelor, care afectează fluxul de parodontită.
Predispoziția ereditară este rară, dar devine cauza principală a dezvoltării. În acest caz, în ciuda faptului că pacientul se îngrijește cu grijă de cavitatea orală, se dezvoltă gingivita. și apoi - parodontita.
Scăderea producției de saliva poate crește formarea plăcii și tartrului, deoarece procesul de curățare naturală a cavității bucale este întrerupt. Antidepresivele, medicamentele antiinflamatoare, în special în cazul utilizării prelungite, reduc semnificativ producția de saliva. Anticonvulsivanții, imunosupresoarele, blocanții canalelor de calciu pot provoca hiperplazie gingivală, ceea ce complică foarte mult îngrijirea cavității bucale. Ca rezultat, tartrul se formează mult mai repede, ceea ce provoacă parodontita.
La pacienții cu diabet zaharat, parodontita este diagnosticată de mai multe ori mai des, fără aproape nici un rezultat al tratamentului. Schimbări în fondul hormonal din cauza sarcinii. lactației, menopauza pot determina modificări ale sistemului imunitar, care afecteaza dezvoltarea parodontitei si daca inainte de sarcina o femeie a avut gingivita, inflamatia incepe sa progreseze.
Deficiența vitaminelor C și B din cauza unei încălcări a digestibilității acestora sau datorită nutriției necorespunzătoare este unul dintre factorii care pot deveni principala legătură patogenetică în dezvoltarea parodontitei. Lipsa de calciu afectează negativ întregul sistem osos, inclusiv dentoalveolar, deoarece calciul este important pentru oase, în special pentru cei care susțin dinții. Persoanele care nu primesc vitamina C sunt expuse riscului de apariție a parodontitei din cauza scăderii rezistenței țesutului conjunctiv. La fumători, lipsa de vitamina C este mai pronunțată.
Folosirea constanta a alimentelor excesiv de moi nu asigura sarcina necesara pe dinti in timpul mestecarii, ceea ce reduce calitatea dintilor de auto-curatare. Dezvoltarea parodontitei este, de asemenea, facilitată de obiceiul dăunător de a mesteca pe de o parte, deoarece în acest caz sarcina funcțională este distribuită inegal. La persoanele cu mușcături greșite și dinți greși, parodontita este diagnosticată mai des.
Simptomele parodontitei
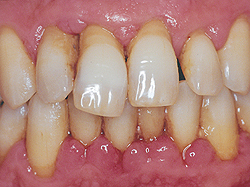
Diagnosticul parodontitei în primele etape se poate face numai în timpul unei examinări efectuate de dentist. deoarece nu există practic nici o manifestare clinică. Și principalul simptom, după care pacienții solicită ajutor medical, este sângerarea gingiilor în timpul periajului sau în timpul mesei.
Mai mult, se adaugă pufarea gingiilor și sensibilitatea crescută a acestora ca răspuns la iritație. Dacă în această etapă parodontita nu este tratată, gingiile încep să se desprindă de dinți, astfel încât dinții să arate mai mult, să apară lacune între dinți. Mai târziu, cu parodontită, există o deversare purulentă și un miros neplăcut din gură. Un gust neplăcut în gură și pierderea dinților sunt caracteristice pentru etapele târzii ale parodontitei.
Orice inflamație la nivelul gingiilor, inclusiv periodontita, nedureros, indiferent de adâncimea leziunii și stadiul distrugerii țesuturilor parodontale. Prin urmare, sângerarea gingiilor chiar nedureroasă este prima manifestare clinică a dezvoltării parodontitei. În acest stadiu, procesul este reversibil, deoarece ligamentul periodontal nu este implicat în procesul inflamator asociat cu dintele și dinții adiacenți, care asigură o încărcare uniformă pe dentiției, ca urmare a congestiei în țesuturile parodontale nu este încă acolo.
În absența tratamentului parodontitei, procesul inflamator penetrează mai adânc, începe distrugerea ligamentului parodontal, apare buzunarul parodontal. În acest buzunar cu parodontită se depune placa și calculul dentar, ceea ce contribuie la progresul procesului. Apoi, țesuturile parodontale (gingiile și țesutul osos) sunt distruse, dintele începe să se slăbească, suportul osos din maxilar este pierdut. În acest stadiu al parodontitei, poziția dinților în dentiție variază, apar crăpături între ele.
În funcție de caracteristicile pacientului, parodontita survine în moduri diferite. Astfel, cursa agresivă a parodontitei se caracterizează prin distrugerea rapidă și rapidă a dinților și a gingiilor. În cealaltă parte a pacienților, parodontita se desfășoară sporadic, cu remisiuni lungi și perioade de exacerbare a procesului.
Cursa cronică a parodontitei se caracterizează printr-o distrugere lentă, dar progresivă, a țesutului osos și a mușchilor care înconjoară și sprijină dintele. Parodontita cronică are un debit mai lent decât parodontita agresivă. Dacă parodontita este una dintre manifestările bolilor sistemice, de exemplu, diabetul zaharat, de obicei simptomele sale se manifestă la o vârstă fragedă și se diminuează în timpul corecției bolii de bază.
Parodontita necrotizantă este cea mai gravă formă a cursului bolii. Țesuturile gingivale sunt necrotice, în absența necrozei de tratament a ligamentelor parodontale și a țesutului osos. Parodontita necrotizantă se găsește în principal la pacienții cu forme severe de imunodeficiență, de exemplu, pacienții cu SIDA.
Diagnosticul parodontitei
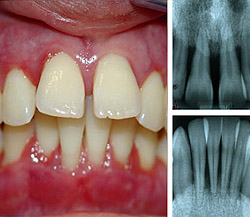
Dacă adâncimea decalajului nu este mai mare de 3 mm, atunci nu există semne de gingivită și parodontită, iar gingia este sănătoasă, în timp ce adâncimea decalajului este mai mare de 5 mm, ceea ce indică prezența parodontitei. Acumularea de placă și prezența tartrului sunt de asemenea luate în considerare în diagnosticul de parodontită. Pentru o evaluare completă a stării țesutului osos al maxilarului, este prezentată o orthopantomogramă.
Tratamentul parodontitei
Foarte des, tratamentul începe la etapa în care au avut deja loc distrugerea osului de sprijin și guma, prin tratarea parodontitei este întârziată din cauza acumulării de microorganisme patogene, în buzunarele gingivale. In astfel de cazuri, tratamentul este îndreptat spre prevenirea buzunare gingivale parodontale și nișele pentru a preveni distrugerea ulterioară a țesutului osos și gumă. Pentru a produce aceste minuțioase gume profesionale pentru igiena cavității bucale cu curățarea de bacterii, ceea ce previne deteriorarea in continuare si progresia bolii.
Cu un diagnostic în timp util, parodontita poate fi tratată cu metode neinvazive. Dacă adâncimea buzelor gingivale nu este mai mare de 5 mm, atunci procedura de curățare a rădăcinii dintelui din pulpa inflamată cu utilizarea antibioticelor este suficientă. În viitor, este necesară menținerea igienei orale și vizitarea periodică a dentistului pentru a elimina tartrul.
Efectuat cu ajutorul unor instrumente chiuretaj sau curățare dinți cu ultrasunete elimină calcul și subgingival supra. Îndepărtarea plăcii bacteriene prin ultrasunete, printre altele, lustruiește suprafața dinților, prevenind tartrului dentar și dezinfectează buzunarele gingivale oxigen și promovează vindecarea accelerată. După curățarea cu ultrasunete, se recomandă utilizarea gelurilor locale cu antibiotice. antibiotice locale permite de a suprima dezvoltarea bacteriilor în buzunarele gingivale, care este punctul principal în tratarea parodontita. Refuzul de a primi antibiotice sistemice pentru tratamentul parodontitei în favoarea produselor locale reduce riscul de efecte secundare.
Dacă adâncimea buzunarului gingival cu parodontită depășește 5 mm, este necesară intervenția chirurgicală. Pentru a reduce buzunarul gingival, se efectuează o operație de mozaic. O mică incizie se face în zona gingiei, care vă permite să ridicați și să expuneți rădăcina dintelui, care trebuie curățată de tartru. Dacă parodontita sa răspândit deja în țesutul osos, înainte de tăierea suturii, țesutul osos este egalat. Operația de operație de paiete se realizează sub anestezie locală și durează între 1 și 3 ore.
Transplantul de țesut moale de gingie este necesar în cazul în care, datorită atrofiei buzelor gingivale, parodonțiul dinților este gol și vizual mai lung. Pentru înlocuire folosiți o lambă de țesut din cer. Această procedură ajută la oprirea adâncirii buzunarului gingival și ajută la închiderea rădăcinilor expuse ale dinților, împiedicând dezvoltarea hiperesteziei. Pentru femei, în special vârsta tânără, transplantul de țesuturi moi cu parodontită dă un rezultat dublu - o vindecare și eliminarea unui defect cosmetic.
Utilizarea de grefe osoase pentru osteoplasty în parodontita are loc la distrugerea semnificativă osoasă, atunci când acesta nu poate îndeplini funcțiile de reținere a dintelui în loc. Transplantul poate fi realizat atât din material sintetic cât și din propriul țesut osos. grefa osoasa pentru tratamentul bolii parodontale are un avantaj distinct: servește ca o platformă pentru formarea de țesut osos nou, care se numește regenerarea direcționată.
Ghidat regenerarea osului cu leziuni parodontale profunde reface osoase. Pentru această porțiune este umplută cu un material biocompatibil între dinte și țesutul osos, prin care la această porțiune crește numai țesutul osos, creșterea altor celule complet suprimate. A doua metodă conceput pentru a trata regenerarea parodontală este administrat proteină-gel, care este similar în compoziție cu smalțul dinților. Ca urmare, organismul începe să stimuleze creșterea țesutului osos, ca răspuns la informațiile false cu privire la crearea unui nou dinte.
profilaxie
În prevenirea parodontitei este importantă educația publică de sănătate, de formare, curățarea corespunzătoare a dinților în copilărie și de nutriție. Pentru depistarea precoce a bolii parodontale și a altor boli este necesară nu mai rar decât o dată la fiecare șase luni, pentru a trece de inspecție planificate și medicul dentist pentru a elimina procedura de tartru, care declanseaza dezvoltarea de parodontita.
Dacă există gingivită, atunci trebuie tratată, deoarece gingivita este prima manifestare a parodontitei. În acest stadiu, prevenirea parodontitei poate folosi paste de dinți antibacteriene și apă de gură antiinflamatoare. Defectele din dentiție trebuie tratate în timp util, deoarece acestea formează sarcina corectă asupra dinților și promovează prevenirea.
Tratamentul parodontal la Moscova
Articole similare
Trimiteți-le prietenilor: