CAPITOLUL 03. PREGĂTIREA SISTEMULUI REPRODUCTIV DE PREGNANȚĂ
Funcția reproductivă a unei femei este asociată cu sarcina și nașterea pentru reproducerea copiilor. Sarcina poate să apară numai după maturarea sistemului de reproducere, care include ovarele și uterul, precum și mecanismele sistemului neurohormonal-umoral care le reglementează activitatea.
O perioadă de reproducere sau reproducere este una dintre cele mai lungi din viața unei femei. În legătură cu starea sistemului reproducător, se disting următoarele: perioada intrauterină; perioada nou-născuților (până la 1 an); copilărie (până la 7-8 ani); pubertate - prepubertal (până la 14 ani) și pubertate (până la 17 ani); fertilitate sau reproductivă (până la 40-45 de ani). Urmează ultima menstruație - menopauza (menos - lună, pauze - sfârșit) și apoi urmează postmenopauza, asociată cu vărsarea treptată a corpului. Cu 2-3 ani înainte de menopauză (premenopauză) și 2 ani după aceasta (perioada postmenopauză precoce) se numește perioada de perimenopauză. Premenopauza este o perioadă de tranziție, care a fost numită anterior climacteric (climat - ladder, tranziție). În acest moment, funcția ovarelor se estompează treptat, se observă un dezechilibru al hormonilor implicați în reglarea funcției de reproducere.
Separarea acestor perioade de viață a unei femei este într-o anumită măsură condiționată, deoarece fluctuațiile individuale sunt extrem de mari. De mare importanță sunt naționalitatea, condițiile de viață, particularitățile climatului. Deci, în regiunile sudice, perioadele prepubertale și pubertale, precum și menopauza la femei, apar mai devreme.
Reflecția maturității sistemului reproducător este stabilirea ciclului menstrual.
Ciclul menstrual implică o recidivă ciclică a schimbărilor în întreg corpul unei femei, în principal în sistemul reproductiv, a cărei manifestare externă este secreția de sânge din organele genitale - menstruația. În timpul ciclului menstrual în ovare și endometru, oul se maturizează, iar în cazul fertilizării, implantarea embrionului în mucoasa preparată a uterului.
Menstruația - recurentă, cu un anumit interval de deversare a sângelui de la nivelul tractului genital în timpul perioadei de reproducere. În mod normal, menstruația este absentă în timpul sarcinii și alăptării.
Prima menstruație (menarha) apare la 10-12 ani la maturarea ovocitului, sau poate fi din cauza maturării. În consecință, actul sexual care a avut loc înainte de prima menstruație poate duce la sarcină. După menstruație menarha sau imediat devin regulate, sau timp de 1-1,5 ani au loc în termen de 2-3 luni, și numai după această dată devin regulate.
Majoritatea obstetricienilor prima zi a menstruației este luată ca ziua 1 a ciclului menstrual, dar unii oameni de știință propun să se calculeze începutul ciclului cu ziua ovulatiei, și apoi zilele înainte de ovulație, deoarece menstrelor ziua precedentă 1, indică o valoare negativă, iar zilele ovulatiei după menstruație - pozitiv (-14 -8, -6 -4; -2 0; +2 +4, +6 +8, +10 +14).
Durata ciclului menstrual la 60% dintre femei este de 28 de zile. Această valoare este luată ca principală, în raport cu aceasta este obișnuit să se calculeze durata fazelor individuale ale ciclului. Cu toate acestea, această valoare poate varia de obicei între 21 și 35 de zile. Durata menstruației este de 3-7 zile, pierderea de sânge este de 40-60 ml.
Reglarea ouălor în ovar și transformarea secretorie a endometrului reflectă o schimbare ciclică în corpul unei femei -
ciclului menstrual, ele, de asemenea, predetermină posibilitatea sarcinii.
Ciclul menstrual are două faze distincte: Faza 1 - foliculare, 2 - luteale. In prima faza au loc creșterea foliculară (foliculogeneza) și maturarea ovocitului, ceea ce duce la ovulație - încălcarea integrității pătrunderii foliculului și ovocitului în cavitatea abdominală, a 2-a, forme de foliculi luteala, faza este ruptă la nivel local a corpului galben.
La naștere în ovarele fetei există aproximativ 2 milioane de foliculi primordiali. Corpul lor principal suferă modificări atretice pe tot parcursul vieții și doar o mică parte trece printr-un ciclu complet de dezvoltare de la primordial la matur cu formarea unui corp galben ulterior. Până când menarul din ovare conține 200-400 de foliculi primordiali. În timpul unui ciclu menstrual, de regulă, se dezvoltă doar un singur folicul cu un ou. Maturarea mai multor foliculi promovează sarcini multiple.
În foliculogeneza, se disting formarea foliculului primordial, preantral, antralului, foliculului dominant (Figura 3.1).
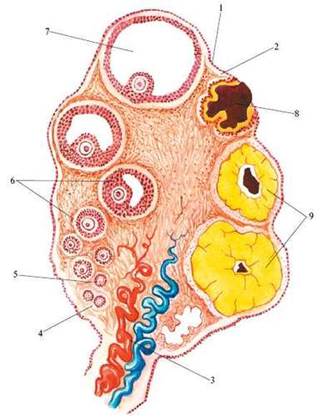
Fig. 3.1. Structura ovarului. Etapele de dezvoltare a foliculului dominant.1 - epiteliu embrionar; 2 - stratul buric; 3 - vasele ovariene (ramificația terminală a arterei ovariene); 4 - folicul primordial; 5- folicul preantral; 6 - folicul antral; 7 - folicul preovulator; 8- ovulația; 9 - corp galben
Primordial folicul ovocitului imatur este înconjurat și granuloase foliculare epiteliului (granular). În afara foliculului sunt conectate celule de teak de formă alungită. În timpul ciclului menstrual, de la 3 la 30 de foliculi primordiali sunt transformați în foliculi preantrali.
Folicula preantrală sau primară este mai primordială datorită proliferării stratului granular. Oul este oarecum mărit și înconjurat de o coajă lucioasă - zona pellicida.
Celulele de granuloză ale antralului sau foliculului secundar cresc și produc un lichid folicular, care se acumulează pentru a forma cavitatea ovocitelor.
Foliculul dominant (preovulator) este eliberat în ziua a opta a ciclului din foliculul antral. Este cel mai mare, diametru până la
20 mm (figura 3.2). Foliculul dominant are un strat bogat vascularizat de celule granuloase și celule teca. Împreună cu creșterea foliculului dominant, se produce ovocitele (ovocitele), în care se produce meioza. Formarea foliculului dominant este însoțită de dezvoltarea inversă, sau atrezia, a foliculilor rămași care au intrat în dezvoltare (recrutare).
Fig. 3.2. Matrici maturi 1 - ovocite; 2 - celule granulosa; 3 - celule teka; 4 - membrană bazală
Ovulația este ruptura foliculului dominant și ieșirea din acesta în cavitatea abdominală a ovocitului. Ovulația este însoțită de sângerări din capilarele distruse. După eliberarea oului în cavitatea foliculului, capilarele care formează cresc rapid. Celulele de granuloză suferă luteinizare: crește volumul citoplasmei și apar incluziuni lipidice - se formează un corp galben.
Corpul galben este o formare tranzitorie hormonală activă, care, indiferent de durata ciclului menstrual, funcționează timp de 14 zile. Dacă nu are loc sarcină, corpul galben se regresează, dacă are loc fertilizarea, atunci progresează și ajunge la apogeul său.
Creșterea, maturarea foliculului și formarea corpului galben sunt însoțite de producția de hormoni sexuali, atât celulele granuloase ale foliculului, cât și celulele teka.
Steroizii sexuali ovarieni includ estrogeni, progesteron și androgeni. 90% din acești hormoni sunt într-o stare legată, restul de 10% dau un efect biologic.
Estrogenii sunt împărțiți în trei fracțiuni cu activitate diferită: estradiol, estriol, estronă. Cel mai activ este estradiolul, cel mai puțin - estrone. Cantitatea de hormoni sexuali variază în timpul ciclului menstrual, determinată de activitatea celulelor granuloase. Pe măsură ce foliculul crește, sinteza tuturor hormonilor sexuali, dar mai ales a estrogenilor, crește. În perioada de la ovulație la debutul menstruației, progesteronul, secretat de celulele corpului galben, este atașat la estrogeni. Androgenii sunt excretați în ovar de către celulele intercelulare și celulele teka, nivelul lor nu se schimbă în timpul ciclului menstrual.
secreție Astfel, faza foliculară maturării se produce estrogen predominant (fig. 3.3), o etapă de formare a unui corp Progesteronum galben. hormoni sexuali sintetizati de ovare și afectează organele tisulare țintă care conțin receptori pentru ea: este organele sexuale (uter, glande mamare), os cancellous, creier, endoteliu și celulele musculare netede vasculare, miocard, piele și fanere sale ( foliculii pilosi si glandele sebacee), etc.
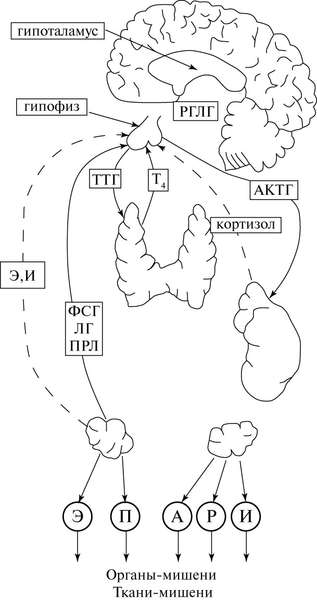
Fig. 3.3. Reglarea funcției de reproducere a femeilor (schemă) RHLH - eliberarea hormonilor; TSH - hormon de stimulare a tiroidei; ACTH - hormonul adrenocorticotropic; FSH - hormon foliculostimulant; LH - hormon luteinizant; Pr - prolactină; P - progesteron; E-estrogeni; A - androgeni; P - relaxin; Și - inhibin
Toți hormonii sexuali determină nu numai modificările funcționale ale sistemului reproducător propriu-zis. Ele influențează în mod activ procesele metabolice în alte organe și țesuturi, care au receptori pentru steroizi sexuali (organe genitale, uter, sân, creier, os cancellous, endoteliu). Acești receptori pot fi atât citoplasmatici (receptori citosolici), cât și nucleari. Receptorii receptorilor citoplasmatici sunt strict specifici pentru estrogeni, progesteron și testosteron. Steroizii pătrund în celula țintă, legând receptorii specifici -
respectiv, cu estrogeni, progesteron, testosteron. Receptorul hormonal intră în nucleul unde se leagă de cromatină, iar sinteza proteinelor începe prin ADN și ARN. Receptorii nucleari pot fi acceptori ai hormonilor steroizi, dar și ai aminopeptidelor, insulinei și glucagonului.
În piele, sub influența estradiolului și a testosteronului, se activează sinteza de colagen, care ajută la menținerea elasticității. Grasimea crescută, acneea, foliculita, porozitatea și părul în exces sunt asociate cu expunerea crescută la androgeni.
În oase, estrogeni, progesteron și androgeni sprijină remodelarea normală, prevenind resorbția osoasă.
Echilibrul dintre estrogeni și androgeni determină atât activitatea metabolismului, cât și distribuția țesutului adipos în organism.
Steroizii sexuali (progesteron) modulează în mod semnificativ activitatea centrului hipotalamic de termoreglare.
Receptorii C la steroizi sexuali în sistemul nervos central, în structuri hipocampice care reglementează sfera emoțională, precum și centre care controlează funcțiile autonome, conectați fenomenul de „val menstrual“, in zilele de dinaintea menstruatiei. Acest fenomen se manifestă procesul de activare dezechilibru și inhibarea în cortexul cerebral, oscilațiile de tonul sistemelor simpatic și parasimpatic (în special de impact notabil asupra funcționării sistemului cardiovascular), și pe plan extern se manifestă o schimbare în starea de spirit și unele iritabilitate. La femeile sănătoase, aceste modificări, cu toate acestea, nu depășesc limitele fiziologice.
In plus fata de hormoni steroizi, ovarele secreta si alti compusi biologic activi: prostaglandine, oxitocina, vasopresina, relaxin, factorul de creștere epidermal (EGF), factori de creștere asemănători insulinei (IGF-1 și IGF-2).
Se crede că factorii de creștere promovează proliferarea celulelor granuloase, creșterea și maturarea foliculului, selecția foliculului dominant.
In timpul ovulatiei, un rol jucat de prostaglandine E2 și F2a, și, de asemenea, conținută în fluidul folicular de enzime proteolitice, colagenaza, oxitocina, relaxina. Ovulația este strâns asociată cu o creștere (vârf) de estrogen.
secretia ciclica a hormonilor sexuali (estrogen, progesteron) conduce la modificări bifazice ale endometrului, care vizează percepția ovulului fertilizat.
MODIFICĂRI CICLICE ÎN CARTONUL SILICON MUCUS (ENDOMETRIE). PREGĂTIREA PENTRU PREGNANȚĂ
Membrana mucoasă a uterului în timpul menstruației este respinsă și ulterior sub influența estrogenilor trece faza de proliferare și sub efectul primar al progesteronului - faza de secreție. După respingerea stratului funcțional al endometrului în timpul menstruației, corpul uterului este acoperit din interior cu un strat bazic subțire (1-2 mm). Glandele sunt înguste, drepte, scurte, căptușite cu un epiteliu cilindric scăzut. Celulele stratului funcțional sunt formate din celulele bazale. Aceste modificări se efectuează atât în glande, cât și în stratul stratului funcțional al endometrului. În faza de proliferare sub influența estrogenilor crește înălțimea celulelor epiteliale, epiteliul singur rând la începutul proliferării transformat de momentul ovulației în pseudostratificat. Glandele se prelungesc și se încrețesc. Numărul mitozelor crește. Stromul membranei mucoase devine edemat și slăbit, nucleele celulelor și volumul citoplasmic cresc în ea. Grosimea endometrului ajunge la 8 mm. Durata fazei de secreție este de 12-14 zile. Endometrul nu se poate percepe numai efectul de estrogen, dar, de asemenea, le sintetiza prin conversia androstendionei și testosteron care implică aromataza. O astfel de cale locală de formare a estrogenului îmbunătățește efectul asupra procesului proliferativ.
În faza de secreție, numărul receptorilor la estrogeni în endometru este redus și proliferarea celulelor endometriale este inhibată. Sub influența progesteronului, vacuolele conținând glicogen apar în celulele endometriale, apare un secret în glande care conține glicogen, glicoproteine, glicozaminoglicani. În faza de secreție în stratul funcțional se determină două straturi de celule: superficiale, mai compacte și spongioase, având o structură spongioasă.
În ziua a 6-7a după ovulație (ziua 20-21 a ciclului menstrual), există cele mai bune condiții pentru implantarea unui ovul fertilizat. Începând cu a 21-a zi a ciclului menstrual, reacția deciduală a stromei endometrului seamănă cu aceea a sarcinii. În ziua a 26-a, reacția deciduală (acumularea de celule bogate în glicogen) devine maximă. Se crede că aceste celule joacă un rol important în invazia trofoblastului. Arterele spirale în această perioadă a ciclului menstrual sunt în mod semnificativ răsucite. Aproximativ 2 zile înainte de menstruație în stroma endometrului, există o acumulare de neutrofile care migrează din sânge.
Menstruația. Sub influența reducerii hormonilor din sange apar arterele spiralate spasm, ischemie si necroza endometrului. Ca urmare a aportului de sânge inadecvat endometru eliberat proteaza lizozomală se produce din nou vasodilatației, care duce la respingerea stratului funcțional țesutului necrozat cu integritate afectarea pereților vaselor - menstruație.
În ofensiva menstruației, un rol important îl joacă prostaglandinele. Prostaglandina F2a are un efect vasoconstrictor asupra arterelor spiralate, conducând la ischemie endometrială. În plus, prostaglandina F2a contribuie la reducerea miometrului și, în consecință, la îndepărtarea membranei mucoase respinse a uterului. Creșterea eliberării de prostaglandine în timpul menstruației este asociată cu eliberarea anumitor enzime prin lizozomi.
De la începutul menstruației, are loc regenerarea compoziției celulare a endometrului din celulele bazale, care se termină în ziua a 4-5 a ciclului menstrual. Restaurarea paralelă a integrității arterelor, venelor, capilarelor distruse.
Endometrul este capabil să sintetizeze nu numai estrogenii, ci prolactina.
Modificările în două faze ale ovarelor, ale uterului și ale corpului unei femei sunt determinate de un sistem care reglează funcția reproductivă a corpului.
Condiții generale pentru alegerea unui sistem de drenaj. Sistemul de drenaj este selectat în funcție de natura protecției.
Sprijin un singur coloană din lemn și modalități de întărire a suportului pentru colț. Suporta VL - structuri concepute pentru a sprijini firele la înălțimea necesară deasupra solului, apă.
Reținerea mecanică a masei pământului. Reținerea mecanică a maselor de pământ pe panta este asigurată prin construirea contraforturilor diferitelor structuri.
Organizarea scurgerilor de apă de suprafață. Cea mai mare cantitate de umezeală de pe glob se evaporă de la suprafața mărilor și a oceanelor (88 ‰).
Trimiteți-le prietenilor: