Multe generații de chirurgi au observat că, de cele mai multe ori, în primele zile după accident, sa dezvoltat brusc o insuficiență respiratorie severă ireversibilă. O persoană nu a murit din cauza traumei sau a intervențiilor chirurgicale, ci din cauza complicațiilor pulmonare. Antibioticele au redus riscul de apariție a pneumoniei normale în prima zi după leziuni sau intervenții chirurgicale. Cu toate acestea, nu a afectat mult incidența insuficienței bruște a respirației bruște. În anii 1960, termenul "plămân de șoc" a fost folosit pentru a caracteriza complicațiile pulmonare la persoanele rănite.
Au existat acumulări de informații despre schimbări similare în plămâni și despre arsuri, otrăviri, transfuzii de sânge, infecții severe și în alte cazuri. A fost nevoie de timp pentru a realiza caracterul comun al acestor complicații și a le uni. Până la sfârșitul anilor 1970, termenul de sindrom de detresă respiratorie la adult (ARDS) a fost utilizat în mod obișnuit în America.
Sindromul de detresă respiratorie la adulți (ARDS) este o situație critică în curs de dezvoltare rapidă în care schimbul pulmonar de gaze nu satisface nevoile de oxigen ale organismului, elimină dioxidul de carbon și menține echilibrul acido-bazic.
În spitalele chirurgicale, sindromul de detresă respiratorie acută (ARDS) - un fenomen frecvent, în terapie - nu este practic găsit.
Sindromul de detresă respiratorie acută (ARDS) este un fel de reacție universală care se dezvoltă într-o serie de condiții severe.
Cauzele sindromului de detresă respiratorie acută (ARDS)
Impact direct asupra plămânilor:
- obținerea de lichid în plămâni (vărsături, apă proaspătă sau salină);
- inhalarea substanțelor toxice (concentrații mari de oxigen, fum, substanțe chimice corozive - dioxid de azot, compuși de amoniu, cadmiu, clor, fosgen);
- infecție pulmonară (pneumonie);
- pneumonita din radiații;
- embolism pulmonar;
- expansiune pulmonară foarte rapidă cu pneumotorax;
- contuzii pulmonare.
- orice fel de șoc - traumatic, hemoragic, septic, anafilactic;
- infecție (sepsis, peritonită, etc.);
- traumatisme (embolie grasă, fracturi, traumatisme craniocerebrale, arsuri);
- otrăvire cu medicamente (heroină, barbiturice = fenobarbital, acid acetilsalicilic = aspirină, metazonă, prokopsiphan = Darvocet sau Vigesig);
- încălcări în sânge (transfuzia masivă a sângelui, coagularea intravasculară diseminată, afecțiuni după aparatul de circulație artificială);
- diferite (pancreatită, uremie, carcinomatoza limfatic, eclampsia, după starea cardioversie, infarct intestinal, moarte fetală intrauterină, șoc termic, hipotermie severă, chirurgie extensivă, embolismul arterial, transplant pulmonar, resuscitare cardiopulmonara).
În centrul sindromului de detresă respiratorie acută (ARDS), deteriorarea primară a endoteliului vascular și a alveolelor (care doare mai sus). Gauri în endoteliul capilarelor curg prin proteine. Nu numai moleculele mici de albumină, dar și moleculele de fibrinogen, care sunt de 10 ori mai mari. Datorită acestui fapt, fibrina cade pe pereții alveolelor - așa-numitele "membrane hialine". Împreună cu aceasta, eritrocitele pot intra în lumenul alveolelor. În cele din urmă, reacționând la proteine, numeroase macrofage se strecoară în lumenul alveolelor.
Zonele inundate ale plămânilor nu funcționează - nu există schimb de gaze în ele. Din cauza hipoxiei (lipsa de oxigen), are loc distrugerea epiteliului alveolar, ceea ce contribuie în continuare la eliberarea fluidului în alveole.
Este important. Deoarece lichidul proteic din alveole reprezintă un mediu nutritiv pentru microbi, pneumonia se dezvoltă întotdeauna cu sindrom de detresă respiratorie.
Plămânii au o masă de 900-1000 g și mai mult (în norma de 380 g), piesele lor se îneacă în apă (în mod normal, nu se scufundă). Un lichid spumos curge profund de pe suprafața inciziei, care poate avea o culoare roz. Același fluid se găsește în lumenul traheei și al bronhiilor.
În primele etape se observă o ușoară respirație, concentrația de oxigen și dioxid de carbon în sânge scade ușor. Lipsa de oxigen este ușor eliminată prin inhalare cu oxigen.
În ceea ce privește dezvoltarea sindromului de detresă respiratorie acută, dispneea crește. Deasupra întregii suprafețe ale plămânilor se aud raze abundente umede. Oxigenul din picăturile de sânge - hipoxie. Creșterea dioxidului de carbon - hipercapnie. Dezvoltă acidoză metabolică și respiratorie. Mai mult decât atât, există sufocare, respirație bubbling, culoare spumo roz de sputa este alocat. Din cauza hipoxiei (lipsa de oxigen), pacientul cade într-o comă.
Este important. În cazul sindromului de detresă respiratorie acută, hipoxia poate fi greu de corectat chiar și prin ventilație artificială (IVL).
Există semne de deteriorare a aproape tuturor organelor interne
- Funcția hepatică este întreruptă - bilirubina, enzimele hepatice (ALT, AST, GGT, APF) sunt crescute, albumina și colesterolul din sânge sunt reduse.
- Tulburări cardiovasculare: scăderea tensiunii arteriale (BP se menține numai prin creșterea dozei de dopamină, dobutamină); semne de ischemie miocardică la ECG; tahicardia se transformă treptat într-o bradicardie, urmată de stop cardiac, care duce în mod inevitabil la moarte.
- În stadiul terminal al sindromului de detresă respiratorie acută (ARDS), începe sindromul de coagulare intravasculară diseminată (sindromul DVS). Se dezvoltă insuficiență renală - oligurie, creșterea azotemiei. Sângerarea gastrointestinală este frecventă.
- Dacă, în ciuda tuturor lucrurilor, pacientul a supraviețuit pe calea recuperării, va apărea problema proceselor inflamatorii sclerotice și cronice difuze în plămâni - aceasta este o combinație de bronșită cronică, pneumonie. pneumoccleroza, emfizemul și, uneori, bronhiectazia. Care duce la insuficiență pulmonară cronică. Încărcarea pe inima dreaptă crește. Se dezvoltă sindromul "inimii pulmonare". Ca urmare, moartea pacientului.
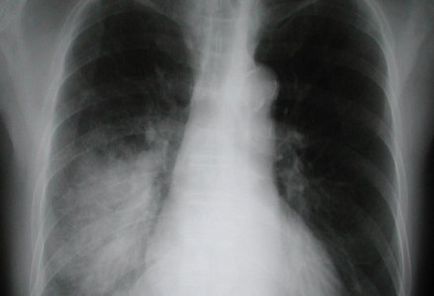
Imaginea de pe roentgenograma plămânilor va varia de la și la
- întărirea modelului pulmonar în părțile periferice ale plămânilor;
- întărirea modelului pulmonar + umbre bilaterale mici-focale în toate câmpurile pulmonare;
- multiple umbre focale medii și mari cu tendința de a fuziona pe fundalul unei scăderi a intensității modelului pulmonar, iar în 10-15% din cazuri este detectată o efuziune în cavitățile pleurale;
- întunecarea suprafețelor mari ale plămânilor (lobi, segmente) și sindromul de bronhografie aeriană (48-50% din cazuri).
- la primele semne de insuficiență respiratorie este oxigen fed (la o înălțime a concentrației de oxigen sindrom de detresa respiratorie poate fi crescută de la 50% până la 90% la tensiunea oxigenului din sânge arterial a fost mai mare de 60 mm Hg).
- spectru larg de antibiotice;
- hormoni (prednison, hidrocortizon) reduce edemul asociat cu leziuni pulmonare, așa numitul efect anti-șoc, reducerea tonusului rezistenței vasculare și creșterea tonusului vaselor capacitate, reduce producția de histamină și inflamație a tuburilor bronșice;
- antiinflamator nesteroidian (diclofenac, Ortophenum, indometacin) și antihistaminice (Suprastinum, Pipolphenum, Tavegilum) afectează coagularea sângelui, scad permeabilitatea vasculară, suprimă reacțiile inflamatorii;
- anticoagulantele previne formarea de trombi și înfundarea vaselor pulmonare prin cheaguri de sânge (doze mici de heparină subcutanată la 5000 unități de 3-4 ori pe zi);
- nitrați (perlingant, nitroprusid intravenos) care acționează asupra vaselor coronare și venoase, facilitează descărcarea micului cerc al circulației sangvine;
- medicamentele cardiotonice (dopamina sau dopamina, dobutamina sau dobrex) sunt utilizate pentru scăderea cardiacă și hipotensiunea arterială);
- diuretice (Lasix, Uregei, Aldactone) pentru a reduce edemul pulmonar (fie preferat Lasix, care are acțiune vasodilatatoare asupra venelor și reduce congestia în plămâni, înainte de efectul diuretic);
- Inhalarea prin agentul tensioactiv nebulizator trebuie inițiată cât mai curând posibil (preparate interne: surfactant BL sau surfactant HL sub formă de emulsie 3%, doză de 200-250 mg pe zi). Este important. Nu utilizați un inhalator cu ultrasunete - agentul tensioactiv este distrus prin ultrasunete;
- anestezia (morfina, promedolul) - morfina reduce tonul venos și redistribuie circulația sângelui din centrele centrale către departamentele periferice);
- antioxidanții (inhibitori ai superoxid oxidazei - neoton) pentru îmbunătățirea metabolismului miocardului și a țesutului muscular, microcirculație;
- glicozide (strophanthin, korglyukon) este utilizat pentru a îmbunătăți contractilitatea miocardică și menținerea presiunii diastolice finale în ventriculul stâng pentru a oferi un volum suficient de accident vascular cerebral (cu insuficiență ventriculară stângă datorate infarctului miocardic sau glicozidele miocardice severe de aplicare ischemie nu sunt prezentate).
Ventilația artificială a sindromului de detresă respiratorie
Un sindrom de detresă respiratorie acută cu insuficiență respiratorie severă este o indicație pentru transferarea pacienților la ventilația artificială în regimul de creare a unei presiuni pozitive la expirație. Utilizarea unei presiuni crescute de expirație îmbunătățită îmbunătățește oxigenarea datorată răspândirii alveolelor adormite.
Este important. Presiunea de expirație pozitivă ridicată (depășind valoarea rezistenței pulmonare - mai mult de 12 cm de apă) este periculoasă. Presiunea crescută în alveole interferează cu fluxul sanguin și reduce debitul cardiac. Astfel, oxigenarea țesuturilor se înrăutățește și edemul pulmonar crește.
Pneumonita de aspirație are un prognostic nefavorabil datorită toxicității edemului pulmonar. Aceasta este o cauză comună a sindromului de detresă respiratorie la alcoolici, dependenți de droguri, cu leziuni neurologice, în starea post-amniotică.
Semne de aspirație: o tuse indomitată. cianoza, wheezing uscat și umed în plămâni, tusea rămășițele de alimente sau conținutul gastric.
Raza radiologică a plămânilor cu aspirație: se observă umbre de infiltrate pulmonare și fenomene de pneumonie de aspirație.
Ce trebuie făcut dacă se produce vărsături în bronhii
- endubstanța endotraheală;
- suge voma din trahee și bronhii;
- pacientul este transferat la ventilația artificială a plămânului cu oxigen;
- Introduceți sonda în stomac și sugeți conținutul acesteia pentru a proteja căile respiratorii de la reabsorbție;
- îmbarcă lavaj bronhoalveolar sub ventilație artificială cu oxigen sub anestezie cu ketamină intravenoasă, barbiturice sau Diprivan.
Dacă, în ciuda activităților desfășurate sunt în imposibilitatea de a preveni debutul sindromului de detresă respiratorie (ARDS), apoi să continue să dețină ventilator și realizat întregul complex de terapie intensiva, efectuat cu sindrom de detresa respiratorie (vezi mai sus).
de asemenea, poate fi interesat





Articole similare
-
Tratamentul psihozelor alcoolice acute - un ghid practic pentru tratamentul alcoolismului
-
Simptome de etmoidită, tratament la adulți și copii, soiuri (cronice, acute și polipozice) -
Trimiteți-le prietenilor: