ETIOLOGIE ȘI PATOGENIE
Factori primari în etiologia și patogeneza bolilor parodontale inflamatorii
Etiologia și patogeneza bolilor inflamatorii parodontale nu au fost pe deplin stabilite. De la începutul secolului XX până în anii '60, în centrul atenției se aflau problemele bolilor comune ale corpului, ocluzie. În anii 1960 și 1970, problema plasmei dentare și rolul acesteia în dezvoltarea schimbărilor inflamatorii în parodonțiu a fost pusă pe primul loc. Pentru prima dată despre rolul de lider al microorganismelor de placă în etiologia giivitei, Zonenvert (1958) a raportat, evidențiind enzime de agresiune. În 1963, Rosbury a confirmat acest punct de vedere. În prezent, stabilită clinic și experimental:
fără o placă nu există parodonție
Factorii cauzali ai bolilor parodontale inflamatorii sunt împărțiți în primar și secundar.
Pentru complexul primar de cauze este placa dentară și provocată de reacțiile parodontale inflamatorii
Cauzele secundare ale complexului se referă la facto riu locale și sistemice, permite realizarea componentelor principale ale complexului. Pentru o lungă perioadă de timp (de la începutul anilor '60 la mijlocul anilor '80 ai aniversarea secolului XX) boala inflamatorie periodontale au fost considerate ca o consecință a infecției nespecifice de placa dentară termen de microorganisme (ipoteza floare infecție nespecifică). Pe baza faptului că boala parodontală se dezvoltă datorită unei creșteri a bacteriilor coliforme placa-operare. Îndoiala nespecifice sale OMS atarnau, când experimentul a arătat că nu toți câinii podopyt-TION, în ciuda creșterii biomasei placii dentare, definite de lyalsya parodontită.
Faptul că bacteriile specifice sunt prezente în cavitatea bucală a făcut posibilă introducerea teoriei infecției oportuniste în 1985.
Astăzi, cred că, în anumite forme de specificitate periodontitei a bacteriilor stimulate de faptul că microorganismele se găsesc în placa dentară se dezvolta sub influența exogene sau endogene și deplasează alte bacterii. Prin urmare, boala inflamatorie parodontală este acum considerată ca o infecție, care nu depinde numai de prezența bacteriilor patogene, dar, de asemenea, din mediu propice pentru reproducerea lor (modificări locale ale pH-ului, nișă anaerobă, modificarea rezistenței organismului, etc.).
Distinguished placă dentară supragingivală și subgingivală. Primul constă în principal din microorganisme gram-pozitive, al doilea - din microorganisme gram-negative. Cu gingii sănătoase pe dinți se determină o cantitate mică de placă, constând din bacterii gram-pozitive: Str. mitior, Str. sanguis, actinomycetes (A. naeslundii și A. viscosus), corynobacterii și un număr mic de cocci gram-negativi (Neisseria, Veillonella).
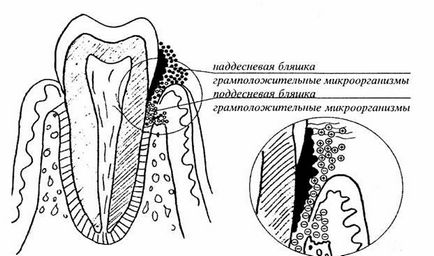
Rezultatele examenului microbiologic gingivita arată o creștere a actinomicete (în special A. viscosus), treponemes, precum și bacili gram-negative (Fusobacterium nucleatum) și coci (Veillonella parvula). O creștere a bacteriilor numărul și subgingival virulența placi capabile de a provoca periodontita.
Microbiologia plăcii dentare subgingival
În timpul debutul și dezvoltarea modificărilor inflamatorii în țesuturile parodontale cele mai responsabile următoarele microorganisme: comitans actinomycetem Actinobacillus, Porphyromonas gingivalis, Bacteroides forsythus, Prevotella intermedia, Prevotella melanogenica, Peptostreptococcus, Fusobacterium nucleatum, Actimomycetus viscosus, odontolyticus, Israeli, naeslundii, Veillonella parvula.
Actinobacillus actinomycetem comitans este o parte a microflorei normale a cavității bucale. Factori de patogenitate - componente de capsulă, care inhibă sinteza ADN-ului și a colagenului (care provoacă leziuni tisulare parodontale in leziunile parodontale inflamatorii); leucotoxina, care provoacă moartea neutrofilelor și bacteriocina, distrugând microorganismele competitive.
Porphyromas gingivalis formează indol, leagă și distruge fibrinogenul, secretă colagenază, aglutinate eritrocite.
Bacteroide forsythus, ca și alte bacteroide, au capacitatea de a adera la suprafața epiteliului și de a secreta produse care îl distrug. Se constată că fără prezența bacteroidelor este imposibil să se recreeze modelul experimental de parodontită și gingivită.
Prevotella intermedia, Prevotella melanogenica produc fosfolipaza A încălcat integritatea membranei celulelor epiteliale, provocând moartea lor.
Peptostreptokokki au proprietăți adezive ridicate în ceea ce privește epiteliului și smalțul dentar, agregate cu alte bacterii orale, și formează o asociație cu ei.
Fusobacterium nucleatum formează indol, secretă fosfolipaza A, leucocite, care are un efect citotoxic asupra diferitelor celule.
Principalele specii de actinomicete (Actinomycetus viscosus, A. odontolyticus, A. naeslundii, A. Israeli) în timpul fermentării carbohidraților pentru a forma produse acide care prezintă agresiv față de țesuturile dentare solide. Creșterea numărului de actinomicete (în particular A. viscosus) în placa dentară supragingivală conduce la dezvoltarea gingivitei acute. A. viscosus este izolat de leziunile cariilor dentare și de cariile cervicale.
Veillonella parvula însăși nu produce, de obicei, procese patologice, ci poate face parte din grupuri mixte de agenți patogeni sau poate provoca infecții secundare. Conține enzime care neutralizează produsele metabolice acide ale altor bacterii, este un antagonist al streptococilor cariogenici.
Antigenele, toxinele plaque crește permeabilitatea epiteliului gingival. Acest lucru crește alocarea de sukuljarnoj un lichid. Sub influența acesteia din urmă, bacteriile împreună cu leucotoxină (polipeptida izolată din exudate, capabilă să activeze complexul antigen-anticorp crește permeabilitatea capilară, promovând ieșirea în țesutul conjunctiv al gingiilor si gingivale leucocitele polimorfonucleare fluide Ca urmare, alterarea alocate enzimelor lizozomale. - Lansarea site-uri de inflamatie de Strukov.
În literatura "occidentală", cel mai comun concept al patogenezei parodontitei este conceptul lui Page R. și Schroder H. (1978). Potrivit acesteia, aceste leziuni se disting:
Leziunea parodontală inițială se dezvoltă dintr-o gumă sănătoasă din punct de vedere clinic pentru 2-4 zile după acumularea plăcii. Această stare este complet reversibilă. Din punct de vedere clinic, nu este determinată.
Articole similare
-
Leprozia - clinica (simptomele), etiologia și patogeneza, diagnosticul și tratamentul
-
Hepatita hepatită, etiologia, patogeneza, clinica (simptomele) și tratamentul
-
Afecțiuni dependente de aciditate (kzz) - patogeneză, tratament
Trimiteți-le prietenilor: