Complexul tuberculozei primare (PTC) - opțiuni, diagnostice
complex de tuberculoză primară reprezintă o formă de tuberculoză primară locală, caracterizată prin prezența în tractul respirator a trei componente: pulmonare primare afectează (inflamația specific în țesutul pulmonar), limfangita si limfadenita SGMP.
Complexul tuberculozei primare (PTC), ca regulă, este observat la copii și adolescenți mult mai rar și mai des la persoane cu vârsta cuprinsă între 20 și 25 de ani și mai în vârstă. La copii, PTC continuă în funcție de tipul de pneumonie și apare atunci când penetrarea aerogenă în corpul MBT sau de tipul leziunii intestinale specifice în timpul infecției alimentare cu MBT.
Apariția PTC la adulți este cel mai adesea rezultatul recidivei procesului tuberculos primar suferit în copilărie.
Gradul de severitate al modificărilor patologice ale organelor respiratorii din complexul tuberculozei primare (PTC) depinde de virulența MBT, natura masivă a infecției cu acestea și rezultatul interacțiunii cu macroorganismul.
După o bacteriemie pe termen scurt în țesutul pulmonar și în VGLU, se dezvoltă o inflamație specifică în tipul de alveolită, care înghite mai multe acini. Cu infecție intensă, apare degenerarea și apoi dezintegrarea celulară cu formarea necrozei crăpate. Simultan cu formarea focarului primar, sunt afectate vastele limfatice și VGLU.
Din punct de vedere morfologic, PTC în plămâni este reprezentat de un accent al pneumoniei cazoase, în care sunt detectate granuloame de tuberculoză, înconjurate de o zonă largă de inflamație perifocală. Bronchopulmonar și alte VGLU în același timp crește în dimensiune, în principal pe o parte. Atunci când se taie în LU, masa masivă este determinată.
Regresia unei leziuni specifice în plămâni și în VGLU începe cu eliminarea zonei inflamației perifocale din plămâni și în jurul LU mărită. Apoi, începe resorbția, compactarea, carnificarea, încapsularea și calcificarea centrelor de inflamație specifică. În țesutul pulmonar, după depunerea sărurilor de var și hialină în locul afectării primare, se formează focarele Gon și în VGLU se formează calcificări simple sau bilaterale simple sau bilaterale de diferite mărimi.
Pe locul limfangitei, reprezentat de "calea de ieșire" către rădăcină, se determină corzile fibroase liniare. Deformarea figurii din zona rădăcinii este, de asemenea, asociată cu modificările arhitectonice ale bronhiilor și a vaselor de sânge din zona fostului proces inflamator specific activ.
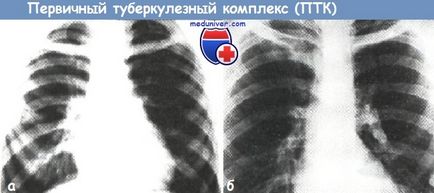
b - Complex tuberculozei primare, fază inactivă (radiografie toracică în proiecție directă).
Două variante de PTC sunt distinse clinic. necomplicată și complicată.
PTC necomplicat poate fi asimptomatic. Aceasta, de regulă, este dezvăluită la efectuarea fluorografiei cu fluor. În acest caz, focalizarea primară este dezvăluită în țesutul pulmonar și în locurile de calcifiere din VGLU. Această evoluție a PTC este în principal caracteristică vaccinării anterior vaccinate cu BCG.
În nevaccinate sau în imunitatea de dispariție este mai frecventă la progresia subacută a bolii, cu o predominanță în tabloul clinic al sindromului intoxicația (febra, oboseala, iritabilitate, capacitatea de a lucra scăzut, transpirație și alte tulburări astenic-vegetative). La începutul bolii acute este mascată pneumonie focale cu o creștere a temperaturii la 39 ° C și exprimat sindromul toracic.
O examinare obiectivă la pacienții cu PTC poate fi găsită fără a crește brusc periferic, adesea cervical și axial LU. Ele au o consistență elastică. semne fizice astfel determinat lentoare veziculei bronșic sau respirație bronșic, raluri umede fin. Cu o cantitate mică de afecțiune primară, pot fi absente fenomenele catarale în plămâni.
WBC celule albe sanguine în faza inițială a bolii este caracterizata prin deplasare la stânga de neutrofile, eozinofile, monocitoză sau limfocitoză limfocitopenia, cresterea ESR. Mai rar, leucograma și ESR apar în "zona normală".
Imaginea radiologică a PTC necomplicată nu este uniformă. La unii pacienți, sunt definite focare lobulare mici, în altele - focare acinice simple. Inflamația primară poate avea caracterul pneumoniei lobare segmentale sau masive (Figura 9.1).
Procesul de tuberculoză cu PTC este de 2 ori mai frecvent localizat în plămânul drept.
Absența unor urme de tuberculoză transmisă anterior pe baza rezultatelor unui studiu cu raze X permite efectuarea unei presupuneri despre tuberculoza primară la persoanele cu o "îndoire" a testului de tuberculină Mantou cu 2 TE.
Imunitatea, care este produsă în organism ca rezultat al interacțiunii cu MBT în timpul infecției primare, nu este suficient de pronunțată. În prim plan este fenomenul GZZT. Starea hipereergică a corpului și imunitatea scăzută sunt fundalul pe care se dezvoltă reacțiile paraspecifice ale organismului.
Cu un curs favorabil al bolii, inflamația specifică se estompează treptat. În același timp, semnele de intoxicare și fenomene catarre în plămâni scad și apoi dispar complet. Componenta pulmonară suferă o resorbție, iar în locul pneumoniei primare rămâne un câmp de inducție cu includerea focarelor mici separate, clar delimitate.
Involuția schimbărilor inflamatorii în LU regional are loc încet: zona inflamației perifocale dispare treptat, dimensiunile scăderii LU și incluziunile de săruri de var apar în LU. Procesele reparatorii la adulți la adulți sunt mult mai lente decât la copii și adolescenți.
PTC complicat avansează cu dezintegrarea țesutului pulmonar și formarea unei caverne primare. Tuberculoza pulmonară distructivă a perioadei primare se manifestă prin semne marcate de intoxicație, hemoptizie sau hemoragie pulmonară. Din punct de vedere radiografic, în principal în lobii inferiori, se detectează dezintegrarea țesutului pulmonar, iar umbrele focale îl înconjoară.
Cu un curs complicat de PTC, imaginea clinică este pronunțată și variată. Aceasta depinde în primul rând de natura modificărilor patomorfologice în plămâni, în LU și în pleura. În acest sens, pot exista următoarele complicații:
pleurezie uscată sau exudativă;
- dezintegrarea focarului pulmonar cu formarea unei cavități (caverna primară);
- înfrângerea bronhiilor cu dezvoltarea atelectazei segmentale sau lobare;
- diseminarea limfhematogenă a procesului cu afectarea plămânilor, a LU periferic și a altor organe;
Pneumonie pneumatică.
Pleurisia și leziunile bronhice specifice sunt cele mai frecvente complicații ale PTC. Odată cu prăbușirea focarului pulmonar se poate forma o tuberculoză pulmonară cavernosă și mai târziu fibroasă-cavernosă (consumul pulmonar primar). În astfel de cazuri, putem vorbi despre tranziția tuberculozei primare la tuberculoza primară cronică primară.
O complicație rară și severă a complexului primar este pneumonia primară cauzală. Se dezvoltă, de obicei, la indivizi neinfectați care au căzut în condițiile suprainfecției masive. Boala apare la acești pacienți prin tipul de consum tranzitoriu. Anterior, întotdeauna sa încheiat cu un rezultat fatal.
La adulți, cursul complicat al PTC poate fi însoțit de o altă răspândire limfematoagă a infecției prin înfrângerea noilor grupe de LU și prin formarea de focare noi în ambii plămâni și în alte organe.
Verificarea PTK diagnostic sunt istorie importante date (identificarea sursei de contaminare), rezultatele de estimare dinamică diagnostic microbiologic de date anuale cu tuberculină (identificarea spută, în spălarea apele bronhiile conținutul gastric MBT), rezultatele diagnosticului endoscopic (fibrobronhoscopie) și datele studiilor cu raze X .
În condițiile moderne, la majoritatea pacienților, chiar și cu un curs complicat sub influența chimioterapiei, PTC continuă puțin. În ultimele decenii, un PTC cu o bipolaritate tipică este rar observat. La pacienți, schimbările predomină în VGLU, iar componenta pulmonară nu este semnificativ exprimată.
În semn de recunoaștere a PTC ar trebui să se țină seama de faptul că, în acele cazuri în care există un debut acut și sindromul de intoxicație pronunțată, aceasta poate mima pneumonie, gripă și boli infecțioase. Prin urmare, trebuie amintit că PTK apare și se dezvoltă în copilărie la scurt timp după „îndoire“ testul de tuberculinare, are loc pe fundalul hipersensibilității, este localizată mai des în câmpurile pulmonare mai mici și mijlocii, și că apare mai des cu o singură față creștere VGLU cu înfrângere Pleura în absența LU calcificată vechi și calcinată în plămâni.
Atunci când studiul fibrobronhoskopicheskom la pacienți cu PTC leziuni definite vizual in bronhiilor pe partea afectată. Când procesul activ dezvăluit în ea endobronchitis tuberculoasă manifestându eritem local, infiltrarea bronsice mucoasei, ulcerațiile și fistulelor bronho nodular. Atunci când pierderea activității procesului sunt identificate în stenoza chiar fenomene bronhiilor și cicatrici.
Razele X disting 3 etape de dezvoltare a PTC. etapa pneumonică, etapa de compactare și etapa de rezoluție. La stadiul pneumonic din plămâni, se identifică o umbră intensă, care se îmbină cu umbra rădăcinii plămânului. Apariția bipolarității în procesul patologic, adică componenta pulmonară și VGLU bronhopulmonar (simptomul lui Redeker), caracterizează stadiul densificării (figura 9.2).
Odată cu progresia PTC apare distrugerea sau componentele glandulare pulmonare pentru a forma cavitatea pulmonară primară, și dezvoltarea în continuare a tuberculozei pulmonare primare (tuberculoza fibrocavernous primară). Umplerea cavităților cu PTC duce la formarea tuberculozei primare. Când inactiv radiologica proces detectat leziuni Gon și calcifierea VGLU în mijlocul porțiunii fibrotic rădăcină pulmonare si plamani unde localizate anterior PTK.
Articole similare
Trimiteți-le prietenilor: