Imunitatea innascuta este caracterizat ca fiind moștenită, în această privință, operează independent de prezența elementelor genetice străinătății și mediat printr-o serie de factori - proprietățile fizice, chimice, umorale și celulare. Celulele imune înăscute (monocite / macrofage, celule dendritice, celule natural killer, granulocite) nu au receptori clasici antigen-recunoaștere, care să permită recunoașterea antigenului epitopi individuale și nu formează memorie început străin. Cu toate acestea, ei pot recunoaște receptorul prin intermediul unor structuri speciale (modele) ale grupului de molecule care caracterizează agentul patogen mozaic molecular global. Această recunoaștere este însoțită de o activare rapidă a celulelor, determinarea capacității și dorința lor de a pune în aplicare funcții efectoare de protecție. Cu toate acestea, aceste procese sunt diferite de cele care se dezvoltă în timpul formării imunității adaptive. Activarea efectori imun innascut este realizată ca urmare a unor acțiuni străine directe începând cu receptorii lor, care nu necesită dezvoltarea unor procese de interacțiuni celulare, creșterea și maturizarea celulelor efectoare. In contrast cu innascuta imun imunitatea sistem adaptiv fără dezvoltarea acestor procese nu se formează. O consecință importantă a imunității înnăscute este rezistența speciei (imunitate) la infecții separate. Deoarece imunitatea prin definiție, nu poate fi non-specifice, iar acum învechit folosit imunitatea înnăscută sinonim este „nespecific imunitate» (imunitatea nespecifică).
Imunitatea adaptivă este fundamental diferită de cea congenitală. Imunitatea Adaptive este singura formă de apărare subțire specifice împotriva străinătății genetice a unei game largi, nu a moștenit, numai format în prezența antigenilor străini genetic este mediată de factori umorali și celulare. Factorii celulari ai imunității adaptive exprimă (poartă pe suprafață) receptorii de recunoaștere anticorp și formează o memorie pentru originea străină cu care au contactat. Așa cum am menționat deja, mecanismele fundamentale importante ale imunității adaptive includ procesele de interacțiuni celulare, multiplicarea precursorilor celulelor efectoare și diferențierea lor. Principalele diferențe dintre imunitatea congenitală și cea dobândită (adaptivă) sunt prezentate în Tabelul. 8.1.

Factorii de protecție ai imunității congenitale sunt împărțiți în două grupuri principale (Tabelul 8.2). Una dintre ele este "factorii de rezistență naturală sau congenitală", formarea și funcționarea acestora nu depind de intrarea în corp a antigenilor străini, structura sau forma de material antigenic. Mai mult, acești factori nu sunt activi sub influența antigenilor. De fapt, astfel de factori sunt barierele fiziologice care protejează organismul de agresiunea antigenică. Ele funcționează pe tot parcursul luptei cu infecție, dar efectul cel mai eficient al factorilor se manifestă în primele 3-4 ore de la infectarea organismului. Practic, acestea sunt factori fizici și chimici. Ele nu afectează formarea imunității adaptive.

Un alt grup de factori ai imunității înnăscute - un „proces factori doimmunnogo inflamație modelarea.“ Ele sunt reprezentate de factori umorali și celulari, care sunt formate, de asemenea și funcția independent de ingestia de antigeni străini, dar ele pot fi activate sub acțiunea și influența acestora atât asupra formării răspunsului imun adaptativ specific și a funcției sale. Acești factori acționează, de asemenea pe tot parcursul infecției lupta corp, dar eficacitatea lor cea mai mare observată după 72-96 ore de la infectare. Dezvoltarea proceselor doimmunnogo inflamației și în același timp, formând un răspuns inductibil timpuriu la acești factori, iar cascada poate dezvolta răspunsuri protectoare ale imunității înnăscute LOCALIZE microorganismelor în inflamație, pentru a preveni răspândirea acestora prin intermediul organismului de a absorbi și ucide. Particulele de reciclare antigen adsorbit și antigen le prezintă inițiatorilor imunitate adaptativ, factori celulari ai imunității înnăscute este baza pe care se formează un răspuns imun adaptativ specific, adică imunitatea celei de-a doua linii de apărare. Mai mult decât atât, participarea la reacțiile sistemului imunitar adaptiv, acești factori crește eficiența acestuia. Diferențele principale dintre acești factori sunt arătați în Tabelul. 8.2.
După cum sa observat deja, formarea unui răspuns imunitar special conduce la finalizarea reacțiilor de protecție, la distrugerea antigenului și la îndepărtarea acestuia din organism. Acest lucru este însoțit de finalizarea inflamației.
Caracterizând factorii imunității innascuți, este necesar să notăm caracteristica acestora pentru multicomponenta, localizarea diferitelor țesuturi, nivel individual controlat genetic.
În general, toate aceste procese sunt puse în aplicare în răspunsul organismului la orice antigen. Cu toate acestea, gradul de implicare, severitatea și eficacitatea este determinată de mai mulți parametri. Printre acestea sunt principalele caracteristici ale structurii antigenului, natura intrării sale în organism (penetrarea microbului prin piele deteriorate sau mucoaselor, transplant de celule, țesut sau organ, intradermică, intramusculară sau injecție intravenoasă sorteaza antigene solubile sau corpusculare et al.), The genetic controlează reactivitatea specifică a corpului.
Unul dintre punctele forte ale inducerea dezvoltării factorilor inflamației activează componente microorganisme în sine, cum ar fi lipopolizaharide (LPS) a bacteriilor Gram-negative, acizii lipoteicoic ale bacteriilor gram-pozitive, peptidoglican bacteriilor gram-negative și gram-pozitive, ingredient minimal sunt dipeptide, mananii, ADN bacterian, virusuri ARN dublu spiralate muramil, fungică glucani și colab. Recunoașterea acestor structuri macrofage rezidente este însoțită de activarea factorilor celulari vrozhdennog despre imunitatea și inducerea unui răspuns inflamator. Alte produse care activează componentele celulare ale imunității innascute, incl. Celulele endoteliale ale vaselor mici de sânge, este efectul componentului (histamina, trombina, IL-1, TNF # 945; și colab.), produs de leziuni tisulare la introducerea microbului.
Un factor puternic care determină dezvoltarea inflamației preimune este activarea ulterioară a macrofagelor mobile ale exsudațiilor inflamatorii care se maturează de monocitele circulante și sunt implicate în focalizarea inflamatorie. Activarea fagocitelor furnizează nu numai recunoașterea ca particule străine, captarea și absorbția antigenului, dar, de asemenea, care apar ca urmare a acestor procese este formarea și secreția de produse solubile - citokine. Citokinele secretate, componentele bacteriene, produsele de deteriorare a țesuturilor activează celulele endoteliului plat al capilarelor sanguine, care ia forma unui endotel mai mare (cubic). Activarea celulelor endoteliale este însoțită de sinteza și secreția de citokine, chemokine care prezintă în primul rând proprietățile necesare pentru chemoatractanți și diapedeză (infiltrare) leucocitelor prin peretele vasului de sânge în vatra formată inflamației. Rezultatul este dezvoltarea unei reacții vasculare locale, principalele etape ale cărora includ:
• încetinirea inițială pe termen scurt (de la câteva secunde până la câteva minute) a fluxului sanguin, întărind în cele din urmă afectarea țesutului și formarea de mediatori inflamatori;
• permeabilitate peretelui ulterior amplificare capilară, vasodilatația, creșterea de sânge și a fluxului limfatic, transportul proteinelor plasmatice, emigrarea leucocitelor din fluxul sanguin în inflamator, secreție crescută de citokine de către celulele inflamatorii, formarea de edem local și hiperemie activ;
• creștere în tesatura inflamație exudat impregnat, conversia fibrinogenului prin acțiunea de citokine în rețeaua de fibrină, care thrombosing limfatica și previne răspândirea microbilor locale dincolo de inflamator. Acest lucru este facilitat de o schimbare treptată a fluxului sanguin crescut până la formarea stagnării venoase a sângelui cu tromboză venoasă, ceea ce asigură delimitarea focalizării inflamatorii din țesuturile din jur. Există semne clasice de inflamație - umflături, roșeață, durere, febră, cu o creștere a temperaturii corpului, contribuind, de asemenea, la curățarea corpului din microflora inflamatorie.
Emigrarea leucocitelor dintr-un vas de sânge în țesuturi (diapedesis)
Procesul de emigrare a celulelor dintr-un vas de sânge prin endoteliul peretelui vascular în țesut se numește diapedesis. Aceasta este reacția cea mai importantă, datorită căreia celulele sunt capabile să migreze în zone de țesut deteriorat și să formeze un focar al inflamației pentru localizarea agentului patogen și distrugerea acestuia. Procesul de diapedesis este ilustrat mai jos, folosind exemplul de neutrofile (Figura 8.1).
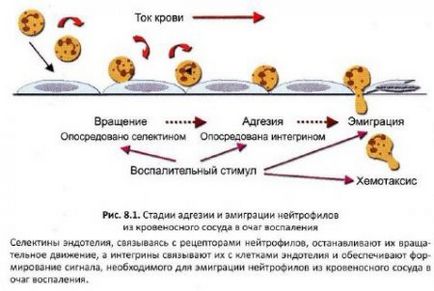
Etapele inițiale ale acestui proces se caracterizează prin mișcarea neutrofilelor marginale rulante (efectul de rulare) de-a lungul vaselor mici de sânge de-a lungul suprafeței celulelor endoteliale intacte. Interacțiunea acestor celule cu celule endoteliale este indusa de molecule de adeziune (P-selectin, CD62P), care apar pe celulele endoteliale sub influența bacteriilor sau a produselor de tesut deteriorate. De obicei, P-selectina este conținută în granulele celulei, dar când este activată, se deplasează la suprafața membranei. Interacțiunea P-selectinei la fagocite molecule de adeziune cu membrana - L-selectinei (CD62L) - este o afinitate scăzută (low-putere) ca L-selectină ușor exfoliate din elastazei membranei. De aceea, neutrofilele continuă să se rostogolească de-a lungul celulelor endoteliale de-a lungul vasului de sânge, dar viteza mișcării sale scade.
Formarea oprire completă mișcare neutrofilelor caracterizează a doua etapă de adeziune datorita secretiei celulelor endoteliale lipidelor - factor plachetar activatoare - PAF (factorul de activare plachetar). Acest factor activează neutrofilele și induce expresia lor suprafață a CD11a integrină / CD18, un antigen cunoscut sub numele de LFA-1 (asociat funcției limfocitare antigen 1, funcția de antigen asociat adeziv de tip 1 de limfocite). În timp ce membranele neutrofile apar modificări conformaționale furnizează afinitate a receptorului crescut pentru ligand, ICAM-1 (CD54), exprimat de celulele endoteliale. Integrină CD11a / CD18 (LFA-1) se leagă de asemenea la celulele endoteliale ICAM-2 ligand (CD102), dar această glicoproteină de membrană exprimat predominant pe celulele endoteliale în repaus. Adeziunea neutrofilelor la celulele endoteliale creste PSGL-1 celule mieloide ligand (P-selectina glicoproteina ligand-1) sau SELPLG (P ligand Selectină) - CD162, se leaga de celulele endoteliale-P selectin. Interacțiunea interacțiunii ligand-receptor stabilizează neutrofilelor la celulele endoteliale, neutrofile trage pseudopodia și să le folosească pentru a migra între celulele endoteliale ale vaselor de sânge în țesut. Receptorii și liganzi neutrofil de legare care definește procesul de emigrare a neutrofilelor din vasul de sânge și focalizarea inflamației sunt prezentate în Fig. 8.2
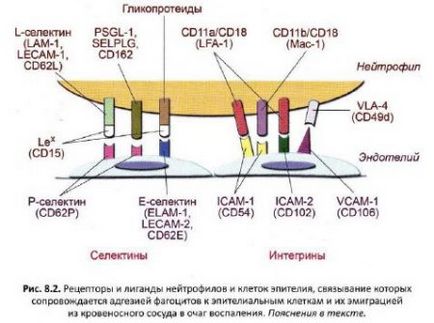
În procesul de emigrare a neutrofilelor din vas de sange sunt citokine importante secretate de macrofage activate, celule endoteliale și neutrofile înșiși. IL-1 sau TNF # 945;, produs de macrofage, celule endoteliale au fost activate și induse să exprime E-selectină (CD62E), glicoproteine legarea leucocitelor și îmbunătățește adeziunea celulară. Deoarece selectins sunt proteine carbohidrat de legare, interacțiunea lor cu glicoproteine de membrană prin carbohidrat final ramificat (trizaharid) - sialil Lewis (Le, CD15), o parte din glicolipide și glicoproteine ale membranei celulare. Sub influența IL-1 este de asemenea îmbunătățită producția de IL-8 de către celulele endoteliale având proprietăți chemotactice și promovează migrarea noilor neutrofile în focarul inflamator. TNF # 945; stimulează secreția de IL-1 de către celulele endoteliale, intensificarea reacției desfășurare In cele din urma, aceasta intensifică procesul inflamator, ceea ce duce la vazodilyatsii, spori activitatea procoagulantă, tromboza, expresia crescută a proteinelor de adeziune, precum și producerea factorilor chemotactici.
Migrarea la inflamator din monocite din sânge periferic și neutrofilelor fagocitoza și punerea în aplicare a germenilor de reproducere, precum și distrugerea celulelor de tesut deteriorate si celulele moarte în dezvoltarea inflamației. Monocitele se diferențiază în macrofage, înmulțind numărul de celule fagocitare în centrul inflamației și susținând spectrul de citokine secretate de ele cu proprietăți diferite, inclusiv. bactericide. Cu o infecție masivă în focarele inflamației, se formează mase purulente care conțin țesut, leucocite vii și moarte, bacterii vii și moarte, fibrină, limf și ser.
Trebuie remarcat faptul că natura doimmunnogo inflamației și expresia ei este determinată în mare măsură de natura chemării microorganismului. Astfel, atunci cand infectate cu fungi și organism micobacterii dezvolta procese inflamație granulomatoasă, infestările helmintice și efecte alergice însoțite de inflamație cu infiltrarea țesutului rănit gama eozinofil preferențială a infecțiilor bacteriene, de exemplu, bacterii gram-pozitive rezistente la lizozim, induce dezvoltarea unui răspuns inflamator acut fără leziuni tisulare ireversibile. Utilizarea medicamentelor ajută la curățarea și vindecarea inflamației.
Trimiteți-le prietenilor: