Cunoașteți și avertizați despre simptomele astmului cardiac
Orice persoană este inconfortabil atunci când aerul nu este suficient. Dar simptomele astmului cardiac sunt semne care sunt însoțite nu numai de acest factor. Aceasta boala, care creează un atac de dificultăți de respirație, senzație de sufocare, care este cauzată de stagnarea sângelui în vasele de plămâni, datorită faptului că acesta a împiedicat de ejecție a ventriculului stâng inimii. astm cardiac este dificil de a numi o boală independentă, ori de câte ori este o complicație după apariția infarctului miocardic și a bolilor de inima, infarct aterosclerotică, și hipertensiune arterială. Prin urmare, uneori cuvântul sindrom este aplicat la acesta.
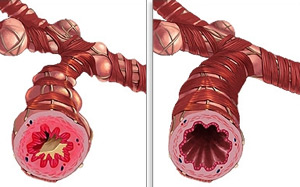
Acesta este modul în care arată edemul pulmonar
Astmul cardiac și edemul pulmonar sunt puternic asociate unul cu celălalt. Faptul este că bolile care produc edem cardiogen al plămânilor devin adesea cauza sindromului pe care îl discutăm, ceea ce uneori îl prefigurează. Astfel de boli sunt: anevrismul cardiac, criza hipertensivă, infarctul miocardic acut, ischemia cardiacă, cardioscleroza și altele. Astmul cardiac poate să apară din cauza flutterului atrial și a paroxismului fibrilației atriale. Aceste fenomene pot crește presiunea din interiorul atriilor.
O creștere a masei de sânge care umple vasele este unul dintre factorii patogeni. Acest lucru poate apărea în timpul temperaturii corporale ridicate sau a sarcinii. În acest moment, fluxul de sânge venos crește, care curge spre inimă. Ieșirea ei în partea stângă a inimii din plămâni, plină de sânge, este dificilă. Din acest motiv, pacienții trebuie să evite efortul fizic. Provoca un atac poate o cantitate mare de lichid, injectat intravenos, și poziția orizontală.
Există câteva semne ale unui atac de astm cardiac. Pe ele este posibil să se definească tocmai că este necesar să se înceapă să se acționeze, făcând primul ajutor medical.
- Sensul lipsei de aer. Acest sentiment se transformă într-o respirație severă severă. Dacă rata normală de respirație este de 20 de ori pe minut, atunci cu acest simptom poate ajunge de 60 de ori. Respirație cu dificultăți de respirație. Apoi, încep să apară senzația. Toate acestea se întâmplă brusc și mai des noaptea.
- Tusea. Debutul unui atac are loc cu o tuse uscată. De asemenea, poate fi cu un amestec de sânge sau cu eliberarea sputei spumoase de culoare roz uniformă, care este un semn al edemului pulmonar.

Atacul începe cu o tuse
Mai întâi de toate, trebuie să dați un semnal ambulanței. Dar, înainte de sosirea ei, ar trebui să se acorde un ajutor urgent în caz de astm cardiac.
Persoana care a avut un atac ar trebui să fie într-o poziție așezată sau semi-așezată. Picioarele și ghimpele trebuie așezate în apă fierbinte. Dacă nu există nicio modalitate de a face băi de picioare, puteți aplica turnichete la ambele șolduri, verificând pulsul sub hamurile de-a lungul arterei. Durata aplicării lor este de aproximativ treizeci de minute, după care sunt îndepărtate la rândul lor timp de cinci minute. Este posibilă tratarea astmului prin inhalare cu oxigen și prin utilizarea de medicamente.
Morfina este utilizată pentru îngrijirea de urgență
Primul ajutor este de obicei furnizat prin injectarea intravenoasă de morfină sau prin injectarea de furosemid, care poate fi administrat pe cale orală. Dacă a existat o criză hipertensivă, se utilizează medicamente hipotensive. Un pacient care suferă de insuficiență cardiacă poate beneficia de glucozide cardiace injectabile. Dacă are tensiune arterială ridicată sau normală și este imposibil să faceți o fotografie, puteți mesteca pilula de nifedipină, precum și nitroglicerina. Deoarece atacul reprezintă o amenințare serioasă pentru viața umană, trebuie să fiți gata să îi acordați prim ajutor.
Dacă pacientul este dus la spital, va fi asigurată asistența medicală și tratamentul ulterior. Cu toate acestea, există un tratament pentru astmul cardiac cu remedii folclorice. Aceasta implică o mișcare ușoară a zonei inimii cu palmele, frecată cu câteva picături de ulei de brad. De asemenea, trebuie să renunțați la ceaiul negru puternic, înlocuindu-l cu ceai din sunătoare. Puteți utiliza infuzia de fructe de solduri maro, decoct de rădăcină de lemn dulce. Se recomandă, de asemenea, să beți lapte de capră.
profilaxie
Pentru a preveni apariția astmului cardiac, este necesar să se prevină insuficiența cardiacă. De exemplu, dacă o persoană are stenoză mitrală. atunci atacurile de astm pot fi îndepărtate chirurgical.
Este necesar să fim conștienți de boala care trebuie să fie controlată și tratată. De asemenea, trebuie să preveniți crizele hipertensive și să urmați greutatea. Este recomandabil să se țină seama de cantitatea de lichiditate alocată. Dacă s-au umflat, mai ales membrele inferioare, atunci sănătatea sa deteriorat.
Este important să vă tratați cu atenție inima, deoarece starea lui afectează întregul corp. O vizită în timp util la medic și un diagnostic bun vă vor ajuta să fiți informați cu privire la starea dumneavoastră de sănătate.
Astmul cardiac. Cauzele astmului cardiac.
Astmul cardiac și edemul pulmonar sunt un sindrom clinic însoțit de un atac de sufocare, care complică multe boli și necesită măsuri urgente. Acest sindrom apare ca urmare a acumulării rapide a fluidului tisular (transudat) în țesutul interstițial al plămânilor și alveolelor.
Evacuarea părții lichide din sânge prin peretele capilarilor în țesutul pulmonar este conectată:
1) cu o creștere a presiunii hidrostatice în capilarii plămânilor;
2) o scădere a presiunii oncotice a plasmei sanguine; în timp ce unele fluid interstițial în exces poate fi îndepărtat prin intermediul sistemului limfatic al plămânilor, și, prin urmare, patologia acesteia (dacă carcinomatoza, diverse fibroză), poate duce la fenomene de edem pulmonar;
3) o creștere a permeabilității peretelui capilarelor. Primul proces patofiziologic, care determină dezvoltarea edemului pulmonar, este creșterea (bruscă) a presiunii hidrostatice în vasele din cercul mic al circulației. Creșterea presiunii în capilare este mai mare de 30 mm Hg. conduce la faptul că este comparat cu presiunea oncotică a sângelui și plasma începe să se deplaseze activ în țesutul pulmonar. O legătură importantă este inconsecvența ventriculului stâng: scăderea bruscă a fluxului de sânge dintr-un cerc mic sau o creștere a influxului într-un cerc mic. Suprasolicitarea centrului respirator datorită perturbării alimentării cu sânge are, de asemenea, o anumită semnificație.
Cel de-al doilea patofiziologic cu edem pulmonar este o încălcare a permeabilității celulelor endoteliale ale capilarelor alveolare și a modificărilor în presiunea coloid-osmotică a plasmei.
Creșterea permeabilității-alveolar capilară asociată cu reacții în lanț care încep cu factor de expunere chemotactice care duce la adeziunea neutrofilelor la endoteliu. În același timp, sunt lansate diferite proteaze, alți mediatori; metaboliți ai acidului arahidonic, care nu numai că crește permeabilitatea, dar, de asemenea, duce la modificări hemodinamice, care contribuie la dezvoltarea de edem pulmonar. Lichid, care se acumulează în țesutul pulmonar interstițial cuprinde o proteină care constituie 69% din proteinele plasmatice din sânge, în timp ce primul mecanism cantitatea de proteină nu depășește 40%. Acest lucru subliniază încă o dată rolul permeabilității ridicate a capilarelor pulmonare în formarea sindromului respirator la adult.
Inițial, spații peribronchiene și perivasculare impregnate cu lichide seroase ale plămânilor. Aria de contact cu aerul scade - se dezvoltă edem pulmonar interstițial, care se manifestă clinic prin astmul cardiac. Acesta din urmă este doar o etapă definită în cursul edemului pulmonar, a cărui vârf este deja forma alveolară a acestuia din urmă.
Ulterior, lichidul penetrează lumenul bronhiilor și alveolelor și conține nu numai proteine din sânge, ci și elemente uniforme.
fluid antiedematos prin amestecarea în alveolele de aer care trece prin ea, spume, se extinde, umple alveolele pulmonare, format din spumă de proteină stabilă - edem alveolar apare care oferă ventilație și împiedică schimbul normal de gaz, astfel rapid crește hipoxie.
La pacienții cu CHF la 12%, cauza letalității nosocomiale este edemul pulmonar, în timp ce mortalitatea anuală la acești pacienți este de 40%.
Recomandările europene evidențiază cauzele principale care pot duce la apariția insuficienței cardiace acute.
- boli asociate cu afectarea directă a inimii,
- boli sau afecțiuni de fond care nu au legătură cu afecțiunile cardiace;
Boli asociate cu leziuni cardiace directe.
• Sindromul coronarian acut - infarct miocardic, angina instabilă, infarctul ventriculului drept.
• Aritmie acută - tahicardie ventriculară, fibrilație sau flutter atrial, alte tahicardii supraventriculare.
• Regurgitare valvulară - endocardită, ruptura acordurilor de tendon, întărirea regurgitării deja existente.
astm cardiac (astm cardiac) - manifestare dramatică a AVE. În centrul dezvoltării sale este disfuncția ventriculară stângă sistolică sau diastolică. Notă De obicei scăderea bruscă a funcției contractile a miocardului (de exemplu, atunci când mai mult de 20% din greutatea sa cade în afara procesului de reducere a infarctului miocardic), a ventriculului stâng creșterea presiunii de umplere, urmată de dezvoltare retrogradă LH pasiv (presiunea hidrostatica depășește 28 mm Hg. V. Inițial, în venele pulmonare, și apoi în artere) și presiunea de pană lA (Ppcw) mai mult de 18 mm Hg. Art.
Simptomele astmului cardiac:
Imaginea clinică se caracterizează prin dezvoltarea de stres respirator - aspectul nocturn (în timpul somnului) al tusei uscate. tahipnee și paroxistică, crescând dificultăți de respirație sau de sufocare datorită faptului că, în poziția culcat pe spate este sporită de întoarcere de sânge venos la inima, sau în legătură cu evenimente cardiace acute care apar la pacienții cu ICC. Există o creștere rapidă a sarcinii pe inima stângă, cu care nu se poate face față. In plus, in timpul somnului, sensibilitatea sistemului nervos central scade, ceea ce agraveaza schimbul de gaze in plamani, in timp ce in pozitia predispusa nu exista o crestere compensatorie a gaurii negre.
Atacul trece uneori rapid și fără tratament ("datorită ferestrei deschise"), dar, de regulă, este înclinat să fie întârziat - de la zece minute la mai multe ore. Natura crizelor, severitatea cursului lor și prognosticul sunt variate. În unele cazuri, CS are un atac de „precursori“ (în 2-3 zile pacientul a crescut, dificultati de respiratie si frecventa tuse uscată de convulsii), în timp ce altele - nu (la fel ca în stenoza mitrală).
Pacientul se trezește (tem adesea), respirația este frecventă (BH 30-40 respirații pe 1 min) și suprafața (ca la „câini supraîncălzită sau pisate“), din cauza iritarea centrului respirator. Pacientul are o situație forțată - ortopnee (așezat, cu picioarele coborâte), uneori cu accent pe mână pentru a transforma în actul de respirație mușchi de sprijin, ceea ce reduce congestia în circulația pulmonară. Apar (sau amplificat) ritmul cardiac (HR peste 120-150 batai / min), un puternic sentiment de lipsă de aer - inspiratorii scurtare sau tip mixt (pacienți captură respirație „și vorbesc cu dificultate), hacking tuse.
Inițial, este uscat (ușoară tuse), devine ulterior productiv, cu o cantitate mică de spută ușoară, uneori cu vene de sânge. Tensiunea arterială poate fi ridicată, apoi poate să scadă brusc pe ochi, semnând o prăbușire.
Dacă format creștere rapidă a presiunii în circulația pulmonară (mai mult de 50 mm Hg. V. Aceasta depășește capacitățile reflexă Kitaeva), începe o retenție de fluide rapid în interstițiul. Intră în ea, dar nu se poate întoarce din cauza presiunii venoase înalte. O cantitate mică de lichid este de asemenea furnizat în lumenul alveolelor, datorită căreia are loc schimbul de gaze blocada organică (între aer și capilar nu este numai epiteliul, ci și stratul de lichid). Aceasta duce la o progresie accelerată a dispneei. care până la un anumit moment este de fapt un mecanism compensatoriu.
Diagnosticul implică o varietate de metode de cercetare. În mod obiectiv, fața devine palidă cu o nuanță cianotică, pielea fiind acoperită cu picături de transpirație reci (aceasta se datorează scăderii funcției miocardului VS și creșterii stimulării simpatice). Pacientul se comportă neliniștit, uneori face plângeri despre dureri în inimă (în cazul în care CA sa dezvoltat pe fundalul IM). La inhalare există o retragere a spațiilor intercostale și a gropilor supraclaviculare - un semn de presiune intrathoracică negativă mare necesară pentru respirație. Limita inimii este mai des deplasată spre stânga.
Când auscultație cardiacă (uneori dificilă din cauza greutate Vizinga și respirație șuierătoare) poate detecta un simptom al bolii, care a fost cauza a AVE, sunete inima surditate, accentul două tonul aeronavei, Gallop. Impulsul este frecvent, umplut slab, adesea alternativ sau filiform. Dacă nu există nici o CABG, tensiunea arterială crescută inițial (ca rezultat al stimulării simpatic), rareori rămâne normală și apoi descrește.
Când ascultați plămânii este mai întâi simptome de obstrucție bronșică determinat (datorită umflarea mucoasei tractului respirator) - alungit și respirația zgomotos, „greu“ respirație, individuale, și împrăștiate raluri uscate (de aceea acești pacienți frecvent și periculos confundate cu pacienții care suferă de astm adevărat) sau pe termen scurt crepitație datorată umezelii pereților alveolelor cu lichid. Mai târziu nezvuchnye, singur sau umed raluri krepitiruyuschie (datorită apariției unei mici cantități de lichid în mici bronhiile, bronhiolele și alveolele), in plamani din dreapta sus, și apoi - în partea din spate scăzută a plămânilor pe ambele părți.
Radiografiile toracice determină de obicei semne de congestie venoasă, plinătăți; expansiunea rădăcinilor plămânilor; fuzziness și a crescut de model pulmonar (datorită infiltrării țesutului edematoasă interstițial peribronhiilor), linii subțiri Curley reflectând edem interlobulare și infiltrarea elementelor deflectoare.
ECG scade amplitudinea dinților, intervalul ST, precum și modificările caracteristice ale bolii subiacente.
Îngrijirea necorespunzătoare a bolilor organelor interne
Articole similare
Trimiteți-le prietenilor: