Pagina 15 din 126
Intestinul subțire este partea cea mai extinsă și mai greu accesibilă a tractului digestiv. Odata cu dezvoltarea fibroscopului, a devenit posibil sa se imbunatateasca acuratetea diagnosticului leziunilor sale.
2.44. ERCPH cu o singură dată și RPHS. Pancreatocholangioscopul este situat în conducta hepatică comună.
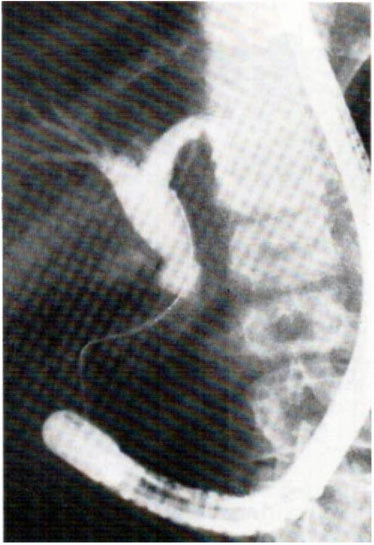
În prezent sunt utilizate următoarele metode de examinare endoscopică a intestinului subțire: 1) inoscopie orală (Figura 2.45, a); 2) intestinoscopia orală (Figura 2.45, b); 3) ileoscopia perianală (Figura 2.45, c); 4) studiile orale (figura 2.45, d) și peranal (figura 2.45, e) utilizând conductori transistinali; 5) intestinoscopie intraoperatorie.
Echipamentul.
Gastronomodenoscoapele pot fi utilizate pentru iminoscopia orală, dar examinarea jejunului este limitată. Eyunoskopy S1R-R2B și S1R PSL-firmă „Toshiba“ (Japonia), porțiunea flexibilă având un diametru de 9 mm, îndoire capătul distal până la 180 °, în două planuri și o elasticitate suficientă a porțiunii flexibile permite investigarea jejun la o adâncime de 50-60 cm distal de ligamentul Treitz.
Pentru uz oral intestinoscopy necontrolabil tip sondă endoscopul Miller-Abbott lungime de 3 m, cu elastic porțiunea de 6 mm în diametru, cu măsline metalic și balonul de cauciuc la capătul distal. Aparatul are canale pentru alimentarea cu apă și aer a unor suspiciuni de leziuni ale intestinului subțire; 2) sângerare intestinală cu o sursă neidentificată; 3) polipoza tractului digestiv; 4) Boala Crohn a tractului digestiv, indiferent de localizare; 5) starea după intervenția chirurgicală la nivelul intestinului; 6) tulburări de absorbție în intestin; sprue, enteritis.
Contraindicațiile sunt împărțite în general și local. contraindicații generale - cardiorespirator severă și insuficiență respiratorie, tulburări hemoragice, diabet sever, locale - stenoza esofagian, piloric și cancer de colon, colita ulcerativă severă acută și boala Crohn. Restricții: aderențele pronunțate la nivelul abdomenului, GASTROPTOSIS exprimat (pentru intestinoscopy oral), hernie mare ventral.
Pregătirea pacienților, premedicația și anestezia.
2.45. Intestinoscopia (schema). Explicație în text
Peranalnaya ileoskopiya poate fi realizată printr-o colonoscopului conventionala si colonoscopie cu un diametru special canal instrument de 5 mm, pe care se realizează „fiica“ endoscopul controlabile.
Indicatii si contraindicatii.
Indicație: 1) stabilită pentru examinarea cu raze X și pentru inoscopia orală și intestinoscopia, nu este necesară formarea specială. Studiul este efectuat pe stomacul gol cu premedicație obișnuită (a se vedea punctul 1.2.5).
Pentru ileoscopia peranală este necesară o curățare temeinică a intestinului gros (vezi 2.1.7).
Când endoscopul eyunoskopii oral este trecut prin esofag, stomac și duoden în modul obișnuit. Prin avansarea instrumentului prin intestinul subțire, într-o direcție distală prin fiecare 10-15 cm de intestin definesc curbe care depasesc masina de mișcare de rotație. Intestinoscopia la diferite distanțe față de ligamentul trezit are propriile particularități. În poziția normală a stomacului unitate care deține la o adâncime de 10-15 cm sub ligamentul Treitz, de obicei, nu este însoțită de dificultăți, dar este scufundat la o adâncime de 30-100 cm mai mici decât aceasta trebuie să fie atent pentru a produce endoscopul mișcare de rotație și trageți-l în sus pentru prisborivaniya intestine, în special în locurile de îndoire, și avansarea în continuare a aparatului în direcția distală. aparate gestionate de către intestinul subțire care transportă la o distanță mai mare de 100 cm, este dificil, deoarece este imposibil să se păstreze intestinul prisborennuyu pe unitate. Poziția finală a inoscopului în intestin este înregistrată radiografic (Figura 2.46).
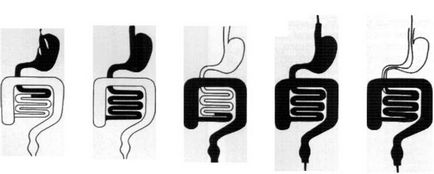
2.47. Roentgenograma cavității abdominale în timpul intestinoscopiei: dispozitivul este situat în secțiunea terminală a ileonului.
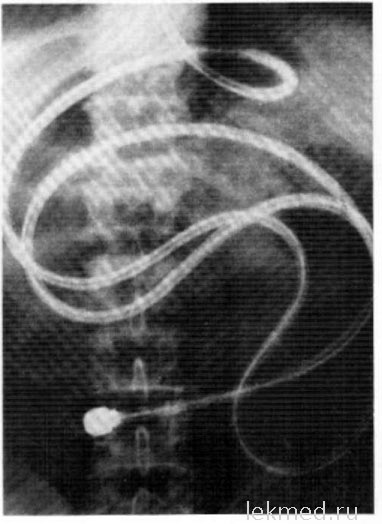
2,46. Roentgenograma cavității abdominale în timpul inoscopiei: dispozitivul a fost introdus în interiorul jejunului la 40 cm pentru un pachet de Threit.
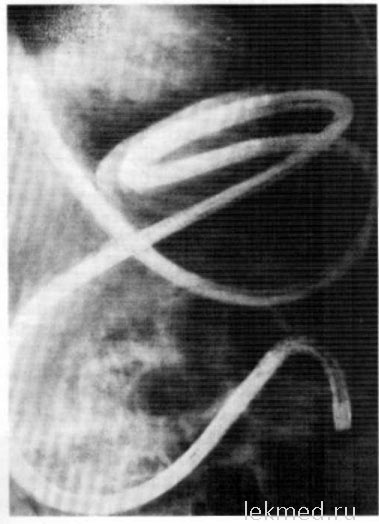
Intestinoscopia cu un dispozitiv necontrolat de tipul sondei este complexă, consumatoare de timp, necesită activitatea coordonată a endoscopilor și a radiologilor. Dispozitivul este trecut prin gură pasiv în stomac în poziția de ședere a pacientului. După aceasta, pacientul este plasat pe partea dreaptă și progresul endoscopului este monitorizat radiografic, deoarece este posibilă plierea și nodularea acestuia. După trecerea prin aparatul în duoden un balon gonflabil la capătul său distal și un endoscop se deplasează în mod pasiv, sub influența activitatea motorie a intestinului subțire. După depășirea ligamentul Treitz și dispozitivul de contact în controlul radiologic jejun se efectuează la fiecare 30 la 40 de minute sub control endoscopic constantă, fie vizual, fie pe un ecran de monitor TV. Pentru a accelera mișcarea aparatului prin intestinul subțire, se schimbă poziția pacientului, gradul de umplere a balonului și endoscopul este tras ușor. Studiul este considerat complet atunci când se atinge secțiunea terminală a intestinului subțire (Figura 2.47) sau pentru o oprire prelungită, de peste 30 de minute, a endoscopului la orice nivel. Înainte de a scoate dispozitivul, pacientului i se administrează antispasmodice intravenoase.
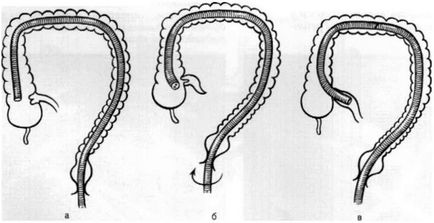
Peranalnaya ileoskopiya posibil, în aproape toate cazurile, atunci când colonoscope efectuate la cupola cecului și poate identifica clapa de deschidere bauginievoy (clapă ilio-cecală). end controlat al endoscopului este furnizat la valva buzei inferioare (fig. 2.48), în sens orar, apoi cu un endoscop este rotit (Fig. 2.48, b) capătul distal al buzei sale de ridicare clapa superioară și penetrează ileonul terminal (Fig. 2.48 în ).
Atunci când se utilizează un colonoscop special cu un dispozitiv "copil", endoscopul "mamă" se realizează prin amortizorul bauginium conform metodei descrise mai sus. Apoi, prin canalul instrumental al aparatului "mamă", se efectuează un "copil", care sub controlul vizual al lumenului rasei intestinului este avansat cât mai mult posibil peste intestin.
Metoda de ileoscopie cu utilizarea a două dispozitive permite extinderea limitelor de examinare a intestinului subțire în comparație cu ileoscopia printr-un colonoscop convențional.
2,48. Ileoscopie (schemă). Explicație în text.
Cu toate acestea, în cazurile în care utilizarea acestei tehnici este absolut demonstrat (colita ulceroasă, boala Crohn, polipoză difuză etc.) Organizarea unui „părinte“ aparat datorită grosimii mari a părții sale flexibile (16 mm), nu este întotdeauna posibilă datorită îmbinării intestinale bucle, coturi fixe, îngustarea lumenului colonului datorită modificărilor inflamatorii din peretele intestinului, un proces pronunțat de aderență după numeroase operații.
Eșecuri și complicații.
Când eyunoskopii și intestinoscopy dispozitiv negestionată tip sondă de multe ori nu reușește să dețină endoscopul în intestinul subțire prin pilor și o grămadă de Treitz. Cauzele insuficienta sunt GASTROPTOSIS, răsuciri și compresia duodenului, pliere endoscopul în stomac. Atunci când eșecul ileoskopii poate fi cauzată și de factori anatomici: lungimea excesivă a colonului, deformare, coturile fixe și Kinks în regiunea ileocecală, stenozele amortizor bauginievoy și ileonul terminal. Cu pregătirea slabă a intestinului, nu este posibil să se detecteze supapa Bauginium și deschiderea în ea.
Perforația este cea mai dificilă complicație a intestinoscopiei. Aceasta poate apărea cu ajutorul unei sonde gersineterale [Dassen M. er. Al. 1973; Taketoyu T. 1979]. Cu intesinoscopia printr-un aparat de tip sonde necontrolat, există și pericolul unei complicații speciale - "legarea" acestui aparat în stomac.
Trimiteți-le prietenilor: