Departamentul terapeutic al spitalului militar al Ministerului Apărării al Federației Ruse, Smolensk
Și terapia antibiotică (AT) a infecțiilor gram-pozitive chiar și în prezența unei game largi de medicamente antibacteriene este în unele cazuri ineficientă. Acest lucru este facilitat de creșterea prevalenței agenților patogeni rezistenți la medicamentele prescrise în mod tradițional pentru aceste infecții. Rata exclusiv pentru caracteristicile farmacodinamice (FD) fără a ține seama de caracteristicile farmacocinetice (PK) ale medicamentului constă în baza erorilor AT și promovează selecția patogenilor rezistenți.
Prezentăm o observație clinică care arată modul în care un medicament fără succes, din punct de vedere FC, se dovedește a fi ineficient, în ciuda PD adecvat (activitate împotriva microorganismelor care au provocat infecția) [39].
Un pacient de 28 de ani a intrat în unitatea de terapie intensivă (ICU) la 3 zile după tratamentul chirurgical principal al rănii toracice. Motivul spitalizării a fost dezvoltarea pneumoniei, lobului pulmonar atelectazei contralaterale, sepsisului și sindromului de detresă respiratorie la adult (ARDS). Este prescris de AT teykoplanin și imipenem. Staphylococcus aureus este izolat din sânge și din aspirațiile bronșice. rezistente la oxacilină (ORSA) și sensibile la glicopeptide. Experimentul AT și ventilația artificială (IVL) au continuat timp de 18 zile. În acest context, a existat o ușoară îmbunătățire a stării, dar hipertermia, infiltrarea, hipoxemia și leucocitoza persistă. În studiile bacteriologice, s-au izolat sensibil la glicopeptide ORSA și Pseudomonas aeruginosa multirezistente. A fost făcută corectarea AT, vancomicina a fost prescrisă cu colistină. După 9 zile, pe fondul semnelor persistente de infecție, persistența ORSA și dispariția P. aeruginosa au fost determinate. După excluderea altor cauze ale febrei, a fost prezentată o ipoteză privind ineficiența AT cu penetrarea slabă a glicopeptidelor în țesutul pulmonar. Pacientul a fost transferat la quinupristin / dalfopristin, iar recuperarea a urmat curând.
Acest exemplu demonstrează necesitatea utilizării conștiente a agenților antibacterieni. Evident, atunci când alege un medicament, medicul ar trebui să procedeze nu numai din domeniul declarat al activității sale și presupusa etiologie a bolii. Fără a ține seama de parametrii FC și FD, comparația lor cu concentrarea existentă a infecției, terapia este deseori sortită eșecului.
Alegerea pregătirii
Infecții datorate agenților patogeni sensibili. AT infecții gram-pozitive, care a dezvoltat în condiții favorabile infecții cauzate de frecvență joasă ORSA, ORSE, în funcție de monitorizare locală, nici o indicație de istorie de transport ORSA, și cefalosporine tratament anterior. nu prezintă dificultăți speciale. Medicamentele de alegere sunt b-lactame, rezistente la acțiunea penicilinazelor. În tratamentul infecțiilor streptococice în majoritatea cazurilor persistă eficacitatea penicilină, deși în unele cazuri (neutropenie), în ciuda posibilei sensibilitatea agentului patogen, deoarece medicamentele de alegere pentru Carbapenemii terapie numit inițial sau cefalosporină generația IV (cefepimă).
Diferențele în eficacitatea clinică și penitsitsillinazoustoychivyh ingibitorozaschischennyh peniciline și cefalosporine nu sunt descrise cu o infecție cu stafilococ. Cu toate acestea, având în vedere necesitatea de a introduce mari (8-12 g / zi) doze de oxacilina, ar trebui acordată preferință altor b-lactam precum cefazolin și amoxicilină / clavulanat. Mai exact, prima mijloacele de selectare este pentru infectiile cauzate de OSSA, a doua - la OSSE.
Fig. 1. Etiologia NI bacteriană în SUA [40].
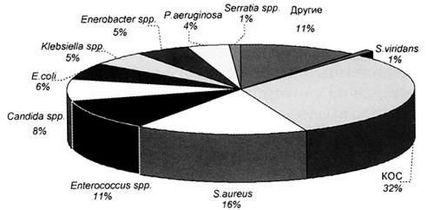
Fig. 2. Influența TA inadecvată asupra mortalității în sepsis.
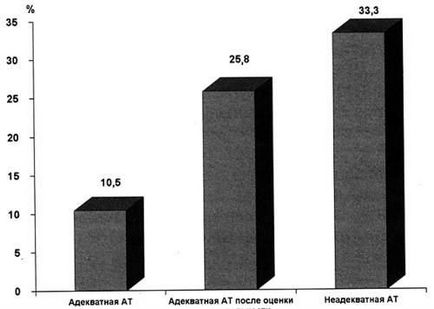
Fig. 3. Rezultatele infecțiilor cu bacteriemie stafilococică, în funcție de momentul apariției AT adecvate și de severitatea inițială a afecțiunii.
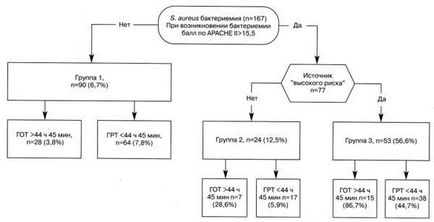
GOT - terapie de grup întârziat (numărând de la momentul în care manifestarea bacteriemie), GRT - grupul de tratament timpuriu,% - nivel asociat cu mortalitate infecție. Sursa de „risc ridicat“ de infecție însoțită de o mortalitate de 10% sau mai mult, ulcer trofice, SSTIs, os și centru comun, sursa endovasculare de infecție, infecții ale sistemului nervos central, infecții abdominale și pulmonare, infecții criptogena. Principalul motiv pentru intarzierea start adecvat AT - ORSA (OR = 8,3; 95% CI 2,6-16,8), BPOC (OR 3; 95% CI 1,3-7,3) și apariția S. aureus- bacteremia din afara UTI (OR = 3,7, 95% CI 1,7-7,8).
imunosupresia
Prelungirea șederii în UTI, ventilarea prelungită
Învățământ VRE stabilit Stare de lungă durată în spital înainte de intervenție chirurgicală Îngrijire pe termen lung (aziluri)
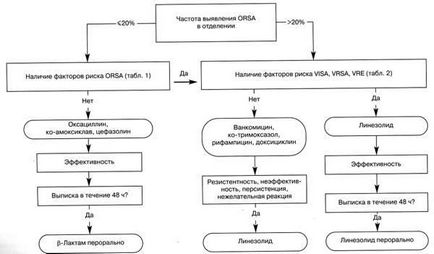
Fig. 4. Algoritmul AT al pacientului cu prezumție de infecție gram-pozitivă
Articole similare
-
Cum sa tratezi infectia cu calicivirus intr-o pisica, o consultatie gratuita "a unei pisici
-
Spatele este sanatos - clinica de terapie manuala moale, osteopatie si masaj
Trimiteți-le prietenilor: