După 70 de ani ai secolului XX au fost marcați patogeni hepatitei A și B, a devenit clar că au existat mai multe alte hepatite virale, care a devenit cunoscută sub numele de hepatita nici A, nici B. In 1989, au reușit să identifice agentul cauzal al hepatitei A, non B cu parenteral (prin sânge) mecanismul de transfer. El a fost numit virusul hepatitei C (VHC). În limba engleză sună astfel: virusul hepatitei C (doctorii scriu abreviat - HCV)
Cum face acest virus extrem de periculos și ce face acest lucru? Prin parametrii externi - acesta este un mic virus sferic obișnuit care are o cochilie. După cum se știe, proprietățile ființelor vii sunt codificate în gene, a căror totalitate este genomul.
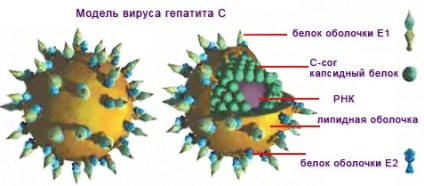
Virusul hepatitei C are un genom foarte mic, conține doar o genă, în care este codificată structura a 9 proteine. Aceste proteine sunt implicate în penetrarea virusului în celulă, în crearea și asamblarea particulelor virale și în trecerea la o parte din funcția celulară. Trei proteine virale implicate în formarea unei particule virale sunt denumite proteine structurale, restul de șase proteine îndeplinesc diferite funcții enzimatice și sunt numite non-structurale.
Genomul virusului hepatitei C este reprezentat de 1 lanț de acid ribonucleic (ARN), care este încapsulat. Această capsulă se numește capsidă, iar proteina care formează este o proteină nucleocapsidă.
Pentru a desemna aceasta proteina, alte nume sunt adesea folosite - C-cor sau proteina de baza. Această proteină joacă un rol foarte important în asamblarea virusului, reglează sinteza ARN-ului viral și, cel mai neplăcut, poate încălca răspunsul imun al persoanei infectate.
Capsidul cu ARN, la rândul său, este învelit în lipide (substanțe asemănătoare grăsimii) și proteine. Aceste proteine au numele lor - proteine coajă 1 (denumire scurtă E1) și proteine coajă 2 (E2). Proteinele E1 și E2 formează un complex, ale cărui principale funcții sunt de a asigura legarea virusului de celulă și de penetrare în el.
Dacă am putea crea un medicament care încalcă aceste procese ar putea fi depășite hepatita C. Dar, din păcate, încă nu au posibilitatea de a studia în detaliu legarea virusului la celula și pătrunderea în ea.
Virusul, lovind sângele, este răspândit pe tot corpul. În ficat, se alătură structurilor de suprafață ale hepatocitelor (celule hepatice) și le penetrează. Activitatea vitală a hepatocitelor este întreruptă, structurile de bază ale celulei lucrează acum pentru virus, sintetizând proteinele virale și ARN. Noi particule virale colectate apar din celulă și încep să infecteze hepatocitele sănătoase.
Prelungirea prezenței virusului în ficat duce la moartea celulelor sale și chiar la degenerarea lor în celule maligne (canceroase).
Una din caracteristicile izbitoare ale genomului virusului este că există în ea zonele în care de foarte multe ori există mutații (înlocuirea genei de componente), care afectează proprietățile proteinelor virale, în special în plic. Din acest motiv, în proteinele E1 și E2, suprafețele se schimbă rapid. Dar aceste zone din VHC formează "fața antigenică" a proteinelor învelite care recunosc anticorpii.
Fața antigenică rapidă a anticorpului (creată de sistemul imunitar) nu recunoaște și, prin urmare, nu poate distruge virusul. Ca rezultat, virusul scapă de controlul imunitar și distruge treptat ficatul.
Uneori poate penetra alte țesuturi și organe, de exemplu, în celule imune sau inimă, apoi se dezvoltă boli grave de însoțire.
Dar să revenim la o altă trăsătură importantă a VHC. Aceasta constă în capacitatea virusului de a exista în om sub forma unui set de particule virale strâns legate, dar nu identice, numite cvasi-specii.
Printre virusuri această abilitate este rară. În fiecare set de cvasi-specii, există o variantă majoră, predominantă, care, mai des, infectează celulele și există variante virale rare.
Când sistemul imunitar reușește să distrugă virusul predominant, unul dintre cele mai rare îi ia locul. Preferința este întotdeauna obținută inaccesibilă opțiunii anticorpilor existenți.
Astfel, există un fel de concurență între VHC, care urmărește crearea a numeroase opțiuni diferite, precum și sistemul imunitar care distruge opțiunile disponibile, facilitând răspândirea celor mai puțin accesibile.
Rezumând, se poate spune că variabilitatea rapidă a unor proteine VHC și natura cvasi-speciilor joacă un rol important în dezvoltarea hepatitei cronice C.
Cu toate acestea, sistemul imunitar poate, desi rareori, distruge virusul. Se știe că aproximativ 15% dintre pacienții cu hepatită acută C se recuperează. Din păcate, nu există idei clare despre caracteristicile răspunsului imun al convalescenților. Dar se demonstrează că slăbirea sistemului imunitar prin afecțiuni concomitente sau cu un stil de viață nesănătoase contribuie la dezvoltarea hepatitei cronice C.
Studiind ARN viral izolat din diferiți pacienți din diferite țări, oamenii de știință au ajuns la necesitatea de a clasifica genotipuri (divide) VHC 11 și zeci de subtipuri.
Genotipurile sunt notate cu cifre arabe, iar subtipurile sunt marcate cu litere latine. Genotipurile diferă în ceea ce privește sensibilitatea la tratamentul cu interferon, viremia (conținutul de virus în sânge), distribuția geografică.
În comparație cu virusul hepatitei B și HIV, HCV are un timp de înjumătățire mai mic al particulelor de virus și un nivel mai ridicat de producție. Acești indicatori pentru virusul hepatitei C sunt - aproximativ 3 ore și 1,1 x 10 12 virioni sintetizați pe zi, iar pentru HBV și HIV, respectiv 24 și <6 часов и 10 11 и>10 10 virioni pe zi.
Trimiteți-le prietenilor: