Patologia ovarelor. Palparea ovarelor.
Examenul ginecologic bimanual este esențial pentru evaluarea stării ovarelor. Simptomele care rezultă din procesele fiziologice sau patologice ale ovarelor corespund, de obicei, datelor unui studiu fizic. Unele boli ale ovarelor sunt asimptomatice, astfel încât datele examinării fizice pot fi singurele informații din prima etapă a studiului.
Pentru interpretarea corectă a rezultatelor studiului, este necesar să se cunoască caracteristicile de palpare ale ovarelor la diferite perioade de viață.
În perioada premenstruală, ovarele nu trebuie să fie palpabile. Dacă pot fi cercetate, trebuie să-și asume patologia și să efectueze o examinare aprofundată.
În perioada de reproducere, ovarele normale sunt palpabile în aproximativ jumătate dintre femei. Cele mai importante caracteristici sunt: mărimea, forma, consistența (densă sau chistul) și mobilitatea. La femeile de vârstă reproductivă care iau contraceptive orale, ovarele sunt palpate mai rar, mai mici și mai simetrice decât femeile care nu utilizează aceste medicamente.
La pacienții aflate la vârsta de după menopauză, ovarele sunt inactivi din punct de vedere funcțional, cu excepția producerii unei cantități mici de androgeni. Ovarele nu mai răspund la stimularea gonadotropi și, astfel suprafața lor activitate foliculară scade treptat, oprindu-se în cele mai multe cazuri, în termen de trei ani de la începutul menopauzei naturale. La femeile aflate aproape de debutul menopauzei naturale, chisturile funcționale reziduale sunt mai des întâlnite. În general, o creștere a postmenopauză palpabil ovarian necesită o evaluare mai critică decât la femeile mai tinere, la fel ca în această grupă de vârstă peste frecvența tumorilor ovariene maligne.
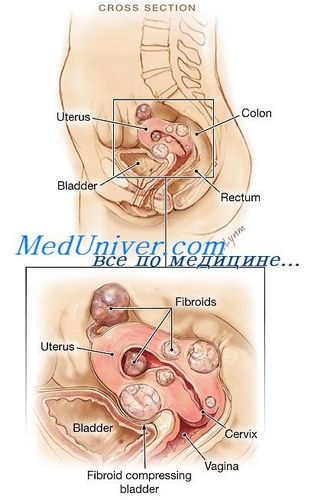
Aproximativ 1/4 din totalul tumorilor ovariene la femeile aflate la menopauza au o malignitate, în timp ce în vârsta reproductivă, doar 10% din tumorile maligne sunt. În trecut, riscul a fost considerat atât de mare, încât orice creștere în detectarea postmenopauză ovariene (așa-numitul sindrom de ovar postmenopauză palpabilă) este o indicație pentru intervenția chirurgicală. Apariția unor metode de diagnostic mai sensibile pentru vizualizarea organelor din pelvisul mic a schimbat tactica de rutină. Îndepărtarea obligatorie a ovarelor puțin extinse la postmenopauză nu mai este recomandată.
Daca menopauza naturala a pacientului dureaza pana la 3 ani si ultrasunete transvaginală relevă prezența unei simple chisturi singură cameră mai mică de 5 cm în diametru, desfășurarea în continuare a unui astfel de pacient poate consta din ultrasunete repetate (inclusiv transvaginal) pentru a monitoriza starea chistului. Formarea mai mare sau având o structură complexă cu ultrasunete mai bine pentru a trata chirurgical.
Chisturile ovariene funcționale nu sunt tumori, ci variante anatomice normale care rezultă din activitatea ovariană normală. Acestea pot apărea ca anexe asimptomatice sau pot fi însoțite de simptome care necesită cercetări suplimentare și, eventual, tratamente specifice.
Când foliculul ovarian nu se sparge la sfârșitul maturării sale, ovulația nu apare și se poate produce un chist folicular. Ca urmare, prelungirea fazei foliculare a ciclului și, ca rezultat, amenoreea secundară. Chisturile foliculare sunt căptușite în interiorul celulelor normale de granuloză, iar lichidul conținut în ele este bogat în estrogeni.
Chistul folicular devine semnificativ din punct de vedere clinic atunci când atinge o dimensiune suficient de mare pentru a provoca durere sau când persistă mai mult de o perioadă menstruală. Nu este absolut clar de ce celulele granulosa care alcătuiesc chisturile foliculare persistă după momentul în care trebuie să apară ovulația și să continue să funcționeze în a doua jumătate a ciclului. Chistul poate crește, atingând un diametru de 5 cm sau mai mult și continuă să fie umplute cu un lichid folicular bogat din estrogen, provenind dintr-un strat gros de celule phanulare. Simptomele cauzate de chistul folicular se pot manifesta ca dureri unilaterale (de la ușoară până la moderată) în abdomenul inferior și modificări ale naturii ciclului menstrual.
Acesta din urmă poate fi rezultatul unei ovulații ulterioare nereușite. și cantitatea excesivă de estradiol produsă în interiorul foliculului. Saturația excesivă a organismului estrogen în absența ovulației hiperstimulează endometrul și cauzează sângerări neregulate. Într-o examinare ginecologică bimanuală, se poate detecta formarea chistică unilaterală și mobilă a apendicelui.
După primirea acestor date în timpul examinării inițiale. medicul trebuie să decidă dacă trebuie efectuată o examinare aprofundată și să decidă asupra tratamentului. Ecografia organelor pelvine este recomandată pacienților de vârstă reproductivă cu o mărime a chistului mai mare de 5 cm în diametru. Acest studiu relevă un chist simplu cu celulă fără semne de sânge sau elemente de țesut moale în interiorul și fără semne de germinare din exterior. Majoritatea pacienților nu necesită confirmarea prin ultrasunete. În schimb, femeia trebuie asigurată și reexaminată după 6-8 săptămâni.
Chistul ovarian folicular
Chistul ovarian folicular
Chistul ovarian folicular este o formare ovariană benignă care se dezvoltă din foliculul dominant în absența ovulației. Creșterea dimensiunii chistului folicular ovarian se datorează transudării fluidului din vasele de sânge sau secreției sale continue de către celulele epiteliale granuloase. Chisturile ovariene foliculare se găsesc în principal la femeile de vârstă reproductivă, mai puțin probabil să se formeze la menopauză sau să fie congenitale. În ginecologie, acestea reprezintă mai mult de 80% din toate chisturile ovariene.
Macroscopic chist ovarian folicular are forma de formare cu pereți subțiri, circular camera cu pereți netezi și lichid, valoarea conținutului de culoare galben-pai de la 3 la 8 cm în diametru. Localizarea chistului ovarian folicular este una față-verso. Chisturile foliculare ale ovarului nu sunt niciodată supuse malignității și, în cele mai multe cazuri, sunt rezolvate independent la începutul menstruației sau în 2-3 cicluri menstruale.
Cauzele formării unui chist ovarian funcțional
Patogeneza chisturi foliculare ovariene sunt tulburări endocrine și metabolice, ceea ce duce la dezvoltarea unei hyperestrogenia monofazic și ciclu menstrual anovulatorii.
Aceste tulburări pot contribui la suprasolicitarea fizică și stresul psiho-emoțional. Adesea disfuncția conduce la formarea chisturilor foliculare. cauzate de avort. inflamații nespecifice (ooforită, adnexită, salpingită), contracepție necontrolată. infecții acute, boli cu transmitere sexuală, hiperstimularea ovulației în tratamentul infertilității.
În dezvoltarea chisturilor ovariene foliculare la nou-născuți, se presupune efectul determinant al estrogenului mamei asupra fătului în curs de dezvoltare, precum și crizele hormonale din perioada neonatală.
Chisturile foliculare ale ovarelor tind să se auto-soluționeze - dispărând în timp ce restabilesc echilibrul hormonal. Episoadele repetate de apariție a ginecologiei se referă la chisturile ovariene foliculare recurente; în absența regresiei pentru mai mult de 2-3 luni - la chisturi persistente.
Simptomele chistului ovarian folicular
Micile chisturi (până la 4-5 cm în diametru) nu se manifestă de obicei și sunt detectate accidental. Chisturile ovariene foliculare cu o dimensiune mai mare (până la 8 cm sau mai mult) pot fi însoțite de dureri în abdomenul inferior, un sentiment de spargere sau greutate în regiunea inghinală. Disconfortul și durerea apar în a doua jumătate a ciclului menstrual, adesea provocate sau agravate de actul sexual, activitatea fizică, mișcările bruște. Un număr de pacienți sunt preocupați de neregulă, abundență și durata menstruației, apariția unor secreții intermenstruale slabe.
Prezența unui chist ovarian folicular persistent indică un ciclu menstrual anovulator persistent. prin urmare, pot fi însoțite de infertilitate. Dacă ovulația survine în ovarul nemodificat, debutul sarcinii devine posibil. În timpul sarcinii, chistul folicular ovarian poate regresa spontan sau poate provoca complicații grave până la terminarea sarcinii.
Dacă chist folicular de mari dimensiuni, precum și în timpul sarcinii și activitatea fizică este probabil picioarelor torsiune chist, ruptura capsulei, necroza țesutului ovarian, apoplexie ovarian cu dezvoltarea hemoragiilor intra-abdominale. Clinica rezultată a abdomenului acut este caracterizată de o durere bruscă de piercing, amețeli. greață și vărsături, slăbiciune, hipotensiune arterială, tahicardie. paloare a pielii.
Diagnosticarea chistului ovarian folicular
Recunoașterea clinică a chistului folicular al ovarului se face pe baza examenului vaginal-abdominal, ecografie, laparoscopie.
Atunci când se efectuează examinarea ginecologică din lateral și anterior la uter, o tumoare rotunjită cu o consistență elastică, suprafață netedă, fără durere și mobilă este palpabilă.
Cu ajutorul scanării cu ultrasunete, se determină formarea globulară cu o singură cameră de 3 până la 8 cm în diametru, umplută cu conținut omogen de substanțe anogenice. Pereții interiori ai chisturilor sunt netede, netede și au o grosime de 1-2 mm. Pe fondul chistului folicular, se vizualizează zone de țesut ovarian intact. Dopplerometria dezvăluie zonele de flux sanguin la viteză mică, situate la periferie.
Chistul folicular este diferențiat de chistul ovarian. În situații neclare, recurge la laparoscopia diagnostică.
Tratamentul chistului ovarian folicular
Mici (până la 5-6 cm în diametru) chisturi foliculare ale ovarului, de regulă, sunt rezolvate independent la începutul următoarei menstruații sau în timpul 2-3 cicluri menstruale. În acest caz, pacientul este urmat de o observație dinamică cu ultrasunete repetate.
Pentru a stimula dezvoltarea inversă a chistului ovarian folicular recurent, se prescriu contracepție orală combinată, terapie antiinflamatorie, vitamine, remedii homeopate. Electroforeza este utilizată din fizioterapie. magnet. SMT-Phoresis. phonophoresis.
indepartarea chirurgicala a chisturilor foliculare ovariene produse în formă persistentă a bolii, o creștere progresivă a formării, diametrul chistului de 8 cm. De obicei, decorticarea se face cu laparoscopic peretelui chist suturarea sau rezectie ovar. În caz de complicații, operația se efectuează în caz de urgență; cu apoplexie ovariană, se efectuează oforerectomie.
Prevenirea chistului ovarian folicular
Pentru a preveni formarea unui chist ovarian folicular, tratamentul prompt al patologiei inflamatorii și disormale a ovarelor, observația preventivă la ginecolog. Cu un curs recurent al chistului, este necesar să se identifice și să se elimine cauza stării patologice.
Realizarea sarcinii. care curge pe fundalul chistului ovarian folicular, necesită monitorizarea atentă a dinamicii stării de educație ovariană.
Folosirea chistului ovarian folicular la Moscova
Ecografie ginecologică a organelor pelvine
În spitalul nostru, se folosesc următoarele metode:
Ecografia transabdominală a organelor pelvine - examinarea organelor interne prin peretele abdominal anterior. Procedura se efectuează cu o vezică umplută și vă permite să determinați dimensiunea organelor genitale, structura lor și prezența unor formațiuni patologice mari (tumori, chisturi).
• Ultrasunete transvaginală - examinare utilizând un senzor special inserat direct în vagin. Metoda permite examinarea mai detaliată a structurii organelor, determinarea dimensiunii, formei și caracteristicilor structurii formelor patologice.
• Scanare combinată - transabdominală cu vezică completă și după tranziția de golire a vezicii urinare la un studiu transvaginal.
• Transrectal - o metodă de cercetare extrem de informativă, realizată cu ajutorul unui senzor inserat în rect. Această metodă de diagnosticare este indispensabilă atunci când examinăm fetele care nu trăiesc sexual. Indicatii pentru ultrasunetele organelor pelvine
- Diagnosticul sarcinii în primele etape.
- ecografie pelviana la femei trebuie efectuate în ciclul menstrual (menstruație intarziata, menstruație precoce precoce, sângerare la mijlocul ciclului), cu menstruație abundentă sau deficitar, in absenta menstruatiei, la externare diferit de vagin, dureri în abdomen, cu aparitia precipitatelor în perioada menopauzei.
- Cu ultrasonografie pelvine a relevat o varietate de boli: bolilor ginecologice inflamatorii la tumori benigne și maligne ale uterului și ovarelor (inclusiv endometrioza, ooforita, chisturi ovariene, endometrita, etc ..).
- Ecografia uterului permite diagnosticarea precoce a fibromilor uterini.
- Ecografia pelvisului mic este utilizată pe scară largă pentru a monitoriza aparatul folicular al ovarelor în tratamentul infertilității și al planificării sarcinii.
- Examinarea ultrasonică a pelvisului mic este prescrisă atunci când se iau medicamente contraceptive și hormonale, cu un contraceptiv intrauterin (spirală) pentru monitorizarea și detectarea complicațiilor.
- Ecografia în timpul sarcinii (ecografie obstetrică) vă permite să observați evoluția normală a fătului și să detectați patologia în timp util.
- În urologie, ultrasunetele pelvisului mic sunt necesare pentru a identifica cauzele tulburărilor urinare, incontinența urinară și patologia uretrei (uretra).
Folliculometria este o metodă de diagnostic ultrasunete care vă permite să determinați ziua ovulației și calitatea fazelor ciclului menstrual. Metoda implică monitorizarea cu ultrasunete a maturizării foliculului, creșterea endometrului și prezența semnelor de ovulație în fazele respective ale ciclului.
De regulă, prima dată sondajului este atribuit 4-5-6 zile de la începutul ciclului menstrual sau imediat după menstruație. În această fază timpurie se dezvoltă simultan mai multe foliculi, dintre care unul începe să depășească creșterea altora. Pentru a vedea modificările ulterioare, cu ultrasunete se repetă la fiecare 1-2 zile, pana cand simptomele de ovulatie sau până când perioada următoare, în cazul în care nu a avut loc ovulatia. Cel mai adesea acest lucru se întâmplă pentru că: primul studiu privind 4-6-a zi de MC, studiu doilea la 12-14-a zi de MC, al treilea studiu - înainte de menstruație de așteptat timp de 3-5 zile.
Faptul de ovulație într-un studiu dinamic cu ultrasunete confirmă:
• fixarea foliculului matur;
• dispariția sa;
• apariția fluidului liber în spațiul din spatele uterului;
• formarea unui corp galben în locul unui folicul matur;
Ca rezultat al studiului, pot fi obținute următoarele rezultate:
• Ovulația normală - procesele de creștere și dezvoltare a foliculului se află în limite normale.
• Atrezia foliculului - ovulația nu apare, foliculul scade în dimensiune.
• Persistența foliculului - foliculul se dezvoltă la dimensiunea obișnuită, dar ovulația nu se produce, foliculul rămâne în această stare timp de ceva timp.
• Chist folicular - foliculul crește la dimensiuni standard, ovulația nu se produce, foliculul continuă să crească, formând un chist.
• Luteinizarea foliculului - formarea corpului galben fără trecerea oului în cavitatea abdominală.
• Foliculogeneza nu se observă - pe tot parcursul ciclului nu există nici o dinamică a dezvoltării foliculilor.
Galerie foto
Articole similare
Trimiteți-le prietenilor: