I. Nu există semne de insuficiență cardiacă (congestia pulmonară și venoasă în repaus este absentă), letalitatea la 5%;
II. insuficiență ventriculară stângă moderată cardiacă (congestivă e raluri pulmonare, dispnee, galop) sau al ventriculului drept (congestie venoasă, cianoza, hepatomegalie, dispnee), 10-120% mortalitate;
III. edem pulmonar, letalitate 35-45%;
IV. șoc (tensiune arterială sistolică mai mică de 90 mmHg semne hipoperfuzie zonele periferice ale corpului, inclusiv reducerea temperaturii și o umiditate crescută a pielii, scăderea fluxului urinar și confuzie), letalitate la 90%.
Farmacoterapia tuturor tipurilor de insuficiență cardiacă are două scopuri:
1. scăderea presiunii venoase (capilare) pentru a preveni apariția edemului pulmonar;
2. Creșteți volumul de sânge ejectat din ventricul.
Principiile de bază ale tratamentului insuficienței ventriculului stâng
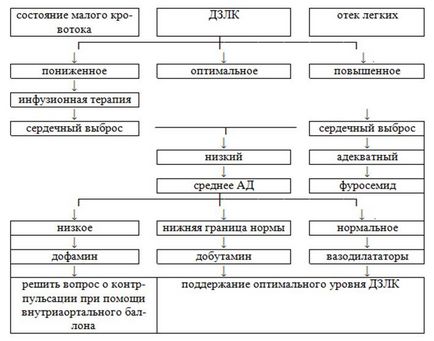
Farmacoterapia insuficienței cardiace
La moderat DOS (clasa Killip II) sunt adăugate la tratamentul de bază al ACE-blocante (captopril, quinapril, ramipril, Prestarium și colab.), Diuretice (60-40-20 mg / zi Lasix cu trecerea la 3-4 zile pe tabletă recepție forme: arifonă, clopamidă, hipotiazidă etc.). In absenta unui blocant medicamente ACE, în loc de nitroglicerină administrat izosorbid dinitrat în doza maximă zilnică (20 mg de 6-8 ori pe zi), cu un efect mai pronunțat asupra vaselor arteriale dilatiruyuschim, reducând astfel în mod semnificativ postsarcinii.
În prezența în mijlocul OCH fibrilatie atriala permanenta cu tachysystole si terapia menționată mai sus ineficiență poate fi aplicat cu glicozide cardiace precauție: Korglikon primul 0,5-1,0 ml de 0,06% sau 0,025% strofantin - 1ml diluat în 100-150 ml glucoză sau soluție salină și apoi tselanid sau digoxin 0,25-0,5 mg / Mut. De la terapie exclus beta-blocantelor bazici sau amidaronom opțional substituit (Cordarone 100-200 mg / zi), a redus volumul de fluid intravenos și ingestie. Este necesar să se controleze strict balanța de apă a corpului.
Manifestările primare și moderate AHF au un model similar cu hipovolemie (tahicardie, dispnee, hipotensiune arterială, uneori crepitus și trosnește în plămâni), rareori observată la pacienții cu infarct miocardic. Detectarea sigură este posibilă numai prin detecție hipovolemie și măsurarea presiunii arteriale pulmonare pană, care, la pacienții cu infarct miocardic trebuie să fie în intervalul de 15-20 mm Hg. Articolul.; o scădere a nivelului său sub 15 mm pbw. indică deshidratare sau depozit de sânge în patul vascular periferic și necesită introducerea de lichid (soluție salină, dextran cu greutate moleculară mică, plasma de sânge). Fără senzor de artera pulmonara, doar tabloul clinic, diagnostic fiabil hipovolemie este foarte dificil.
La HPC inițial 5-20 cm de apă. test pentru toleranța la încărcarea cu apă de către E.Goldberger (1979) - pentru 10 'în / în 200 ml de lichid sub controlul CVP, AD și modelul auscultator în plămâni. Dacă CVP crește cu nu mai mult de 3-5 cm de apă. nu există semne de stagnare în plămâni și hipotensiunea arterială persistă, apoi se injectează încă 200 ml de lichid. Dacă și după această hipotensiune arterială persistă și CVP rămâne sub 15 cm de apă. și nu apare wheezing umed, tratamentul cu perfuzie este continuat cu o rată de până la 500 ml / oră, monitorizarea acestor indici la fiecare 15 minute.
Indicii hemodinamicii centrale la pacienții cu AMI (Pasternak R. și colab., 1988)
Presiunea medie în artera pulmonară, mmHg.
Articole similare
-
Capoten și captoprilul sunt medicamente pentru hipertensiune arterială și insuficiență cardiacă
-
Puternicitatea picioarelor cu insuficiență cardiacă - tratament cardiac
Trimiteți-le prietenilor: